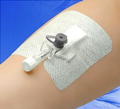
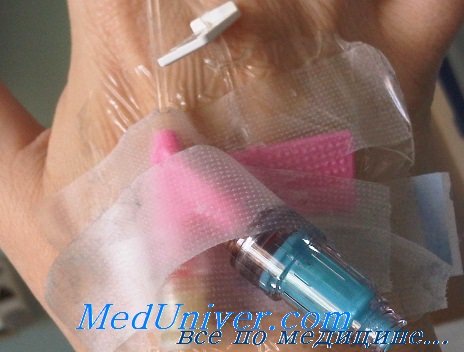
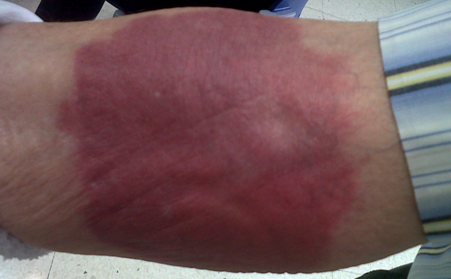
какие действия нельзя делать при экстравазации
Какие действия нельзя делать при экстравазации
2. Экстравазация 1-й и 2-й стадии:
а. Убирают внутривенный катетер.
б. Выбирают антидот.
3. Экстравазация 3-й и 4-й стадии:
а. Оставляют внутривенный катетер на месте и с помощью шприца объемом 1 мл аспирируют как можно больше введенной жидкости.
б. Убирают катетер, за исключением случаев, когда необходимо введение антидота.
в. Решают вопрос об использовании гиалуронидазы или антидота.
г. Метод многократных пункций. После экстравазации кислыми или гиперосмолярными растворами развивается напряженный отек с побледнением кожи над местом инфильтрации. Использование стилета после соблюдения мер асептики дает возможность свободно вытекать инфильтрированному раствору, при этом уменьшаются отек и вероятность развития некроза. Затем накладывают повязку, смоченную физиологическим раствором, в целях улучшения дренирования.
д. Промывание физиологическим раствором. Некоторые авторы рекомендуют использовать метод промывания физиологическим раствором подкожных тканей. После обработки и инфильтрации участка 1% лидокаином подкожно вводят 500-1000 ЕД гиалуронидазы. Затем выполняют четыре маленьких разреза скальпелем по периферии участка инфильтрации. Проводят промывание. Вводят физиологический раствор через катетер, установленный подкожно в один из разрезов, жидкость изливается через другой разрез. Образовавшееся вздутие массирующими движениями выдавливают в сторону разреза для облегчения удаления веществ, излившихся из сосуда.
е. Гиалуронидаза. Диспергирующие вещества эффективны при экстравазации препаратов кальция, растворов для парентерального питания, антибиотиков, натрия бикарбоната и т.д. Согласно некоторым практическим руководствам, гиалуронидазу не рекомендуют для лечения повреждений в результате экстравазации вазопрессоров. Однако существуют и публикации об успешном лечении таких экстравазации путем использования гиалуронидазы в сочетании с промыванием физиологическим раствором:
(1) Механизм действия. Разрушение гиалуроновой кислоты, межуточного вещества или межклеточных соединений способствует увеличению дисперсности и реабсорбции жидкости, вышедшей за пределы сосудистого русла, соответственно уменьшает повреждение тканей механическим путем.
(2) Введение наиболее эффективно в течение часа, можно назначать до 12 ч.
(3) Вводят 1 мл (150 ЕД/мл; 5 отдельных инъекций по 0,2 мл) вокруг места экстравазации иглами 25-го или 26-го размера.
(4) Побочные эффекты. Случаи осложнений у новорожденных в литературе не описаны, есть сообщения о редких случаях реакций гиперчувствительности у взрослых.
4. Специфические антидоты лекарств:
а. Фентоламин:
(1) Применяют при лечении повреждений в результате экстравазации вазопрессоров, например допамина и адреналина, которые вызывают повреждение тканей за счет интенсивной вазоконстрикции и ишемии.
(2) Эффект развивается практически сразу. Наиболее эффективен в течение часа, но можно вводить до 12 ч. Биологический период полувыведения фентоламина при подкожном введении составляет менее 20 мин.
(3) Механизм действия: конкурентная блокада а-адренорецепторов, приводящая к расслаблению гладкомышечных клеток и гиперемии.
(4) Для новорожденных дозы не установлены. Они зависят от размера повреждения и массы тела новорожденного.
(5) Рекомендуемые дозы варьируют в пределах от 0,01 мг/кг на одно введение до 5 мл раствора с концентрацией 1 мг/мл.
(6) Раствор в концентрации 0,5-1,0 мг/мл вводят подкожно в инфильтрированную область после удаления внутривенного катетера.
(7) Меры предосторожности. Могут возникать гипотензия, тахикардия и нарушения ритма; следует вводить крайне осторожно у недоношенных; повторно вводить в малых дозах.
б. Нитроглицерин местно:
(1) Эффективен при лечении повреждений, обусловленных экстравазацией допамина.
(2) Механизм действия: расслабление гладких мышц сосудов.
(3) Применение: 2% нитроглицериновая мазь из расчета 4 мм/кг на пораженную область, возможно повторное применение каждые 8 ч, если перфузия тканей не улучшается.
(4) Также используют трансдермальные пластыри.
(5) Меры предосторожности. Всасывание через кожу может привести к гипотен-зии.
в. Тербуталин:
(1) Эффективен в лечении периферической ишемии, возникшей вследствие экс-травазации вазопрессоров у взрослых и детей старшего возраста; о применении в неонатологической практике публикации отсутствуют.
(2) Механизм действия: периферическая вазодилатация в результате активации бета2-адренорецепторов.
(3) Вводят подкожно в концентрации 0,5-1,0 мг/мл; дозы у взрослых варьируют от 0,5 до 1 мг.
6. Консультация пластического хирурга:
а. Проводят при повреждениях всей толщины кожи и значительных по площади отдельных повреждениях, обусловленных экстравазацией.
б. Могут потребоваться ферментативная или хирургическая обработка раны или трансплантация кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «акушерство»
Случайная инфузия мимо вены — как выявить и что делать?
Вероятность инфильтрации и экстравазального введения значительно уменьшается, если медицинская сестра понимает причины этих явлений, правильно выбирает вену для пункции или катетеризации и оборудование, а также тщательно следит за пациентом.
В соответствии со стандартами сестринской практики, инфильтрацией называется непреднамеренное введение раствора лекарственного средства в ткани, окружающие вену. Такие лекарственные средства могу вызывать раздражение окружающих тканей, если они окажутся в подкожной клетчатке, если же они выливаются на кожу, может развиваться контактный дерматит. Экстравазация — это введение значительного количества раствора лекарства мимо вены, и в некоторых случаев она сопровождается даже тканевыми некрозами.
В связи с этим, надо помнить, что некоторые растворы лекарственных средств не предназначены для ведения в периферические вены. Инфильтрация и экстравазация возникают чаще всего тогда, когда катетер не полностью находится в просвете вены, или же в стенке вены есть разрыв, который способствует утечке раствора. Причины этого явления:
Хотя чаще всего инфильтраты и экстравазаты возникают при инфузии в периферическую вену, эти осложнения могут развиваться и при использовании центральных венозных катетеров и имплантируемых портов. В этом случае последствия могут быть катастрофическими вследствие большого объема используемого раствора, и еще потому, что эти устройства используются для введения концентрированных и вязких растворов.
В большинстве случаев инфильтраты не приводят к тяжелому поражению тканей, но для пациента они очень некомфортны. Также приходится удалять катетер из вены и устанавливать новый, что может уменьшить число потенциально доступных вен, отнимает время и увеличивает затраты.
Самые серьезные последствия наступают, когда вне просвета сосудов оказываются раздражающие растворы, например, содержащие кальций, калий или препараты для химиотерапии. Повреждение тканей может напрямую зависеть от рН раствора: сильно щелочные или кислые растворы вызывают самые настоящие химические ожоги. Значительно концентрированные лекарственные препараты могут даже вызывать некроз тканей.
Степень повреждения при инфильтрации или экстравазации может зависеть от того, как быстро будут предприняты все меры, так как даже небольшое количество жидкости создает компрессию и повреждение. При раннем выявлении и лечении инфильтратов и экстравазатов можно предупредить повреждение нервов и тканей, и предупредить хирургическое вмешательство. Неспособность своевременно распознать эти осложнения может привести к стойкой деформации, и потере функции, даже в том случае, если пациенту будет проведена реконструктивная операция. Часто такие ошибки заканчиваются судебным процессом.
Чтобы избежать проблем, нужно быть настороженным в отношении признаков и симптомов инфильтрации и экстравазации, которые включают в себя:
Дискомфорт и жжение при инфузии раздражающего или вязкого раствора может указывать на повреждение сосуда. Жалоба на боль в месте установки катетера или иглы в вену — это основной признак того, что нужно быстро вмешиваться. В этом случае необходимо принять следующие меры:
До введения вязкого, могущего вызвать сужение сосуда, или токсичного раствора лекарственного средства, необходимо знать, какие нейтрализующие вещества (антидоты) применяются при экстравазации и инфильтрации.
Для предотвращения инфильтрации, нужно выбирать подходящую вену. Выбирайте гладкую и упругую вену, которая не похожа на веревку с узлами. Избегайте сгибательных поверхностей суставов, так как здесь смещение катетера происходит особенно часто. Если такое место — единственное, куда можно установить катетер, используйте шину. Если пациент в сознании, инфузия долгая, а ему хочется двигаться, и например, читать книжку, то лучше избегать использования вен кисти.
Чаще всего оптимально катетеризировать вены предплечья, особенно внутренней его части. Кости — это естественная шина, вены достаточно хорошо фиксированы, поэтому вероятность смещения катетера значительно уменьшается.
Начинайте выбирать вену на предплечье так низко, насколько это вообще возможно (не стоит использовать место сделанной недавно венепункции), но не стоит ипользовать вены на внешней поверхности предплечья около запястья, так как там близко проходят нервы. Лучше не использовать вены внутренней части ниже локтя (антекубитальная ямка) — инфильтрацию в этой зоне очень легко просмотреть и она бывает немаленькой. При значительно инфильтрации в антекубитальной ямке жидкость сдавливает важные анатомические структуры и может привести к повреждению нервов и некрозу тканей.
Чтобы раствор лекарственного препарата максимально смешивался с кровью, выбирайте катетер минимально возможного диаметра, это позволит крови смешиваться с инфузатом, и обеспечить его адекватное разведение.
Всегда водите иглу срезом вверх, чтобы уменьшить риск сквозного прокола вены, тщательно фиксируйте катетер, чтобы он не смещался, особенно у детей и пожитых.
После того, как врач установит катетер в центральную вену, или медсестра — периферическую, место пункции проверяют каждые час-два, особенно если проводится длительная инфузия. Убедитесь, что место пункции вены хорошо видно (лучше применять прозрачные заклейки, а не марлевые салфетки).
Регулярно проверяйте, не появилось ли напряжения и отека в месте введения катетера. Спрашивайте пациента, нет ли боли, если говорить он не может, проверяйте место пункции чаще. Если вы заметите инфильтрацию или экстравазацию, сразу же прекращайте инфузию, и проверяйте, что произошло. Если инфильтрат большой, или раствор был раздражающий — немедленно зовите врача. Если катетер остался на месте, можно попробовать шприцом аспирировать часть попавшей в ткани жидкости, также через катетер можно вести антидот.
После удаления катетера больную руку надо держать в приподнятом положении (например, на подушке), и приложить холодный компресс, если это лекарства для химиотерапии — то теплый компресс. Если появляется некроз (обычно через может быть необходимой консультация хирурга.
Как документировать осложнения инфузионной терапии
Во-первых, нужно измерить участок измененных тканей, чтобы потом можно было оценить эффективность лечения. Обязательно нужно отслеживать состояние кожи и мягких тканей, чтобы избежать тяжелых осложнений, также это помогает оценить качество медицинской помощи.
Применение устройств для фиксации конечности, особенно в детской и гериатрической практике, может давать удивительные результаты: частота смещения катетеров может снизиться до нуля, и не будет тяжелых последствий. Соблюдение описанных выше несложных приемов может предотвратить осложнение. Ну а если оно все-таки возникло, то последствия можно сделать минимальными, если быстро и адекватно реагировать на случившееся.
Отдельно — о центральных венозных катетерах и имплантируемых портах
В соответствии с международными стандартами, раствор лекарственного средства, имеющий рН менее 5 и более 9, не должен вводиться через периферические вены. Например, это — ванкомицин (pH, ∼2.4) и фенитоин (pH, ∼12). То же самое касается и растворов, содержащих более 5% гидролизата белков, или 10% глюкозы.
Поскольку экстравазация такого раствора может иметь катастрофические последствия, то все их вводят через центральный венозный катетер или имплантируемый порт. Если приходится однократно вводить такой раствор в периферическую вену, то его вводят через толстый катетер, через боковой порт во время инфузии физиологического раствора, предпочтительнее иметь отдельный катетер для таких целей.
При введении вязкого или раздражающего раствора через центральный венозный катетер, всегда следует проверять обратный ток крови по катетеру, и часто делать это повторно во время инфузии. Если обратного тока крови нет, то это можно указывать на выход катетера из просвета вены, и утечке раствора в окружающие ткани. Также может быть тромбоз катетера — в этом случае срочно останавливайте инфузию и зовите врача во избежание тяжелых последствий.
Иногда врач проводит контрастное исследование под контролем рентгена, чтобы убедиться в проходимости катетера и может растворить тромб.
Если венозный доступ осуществляется через имплантируемый порт, важно выбирать иглу адекватной длины, чтобы она не выскочила из порта, и раствор не ушел бы в окружающую клетчатку. Если же игла окажется слишком длинной, то это может привести к повреждению мембраны порта, в результате чего экстравазация будет происходить уже через мембрану.
Когда инфузия лекарственного средства проводится через имплантируемый порт, нужно часто осматривать место установки порта, как и при работе с периферическим венозным катетером, чтобы своевременно выявить любую утечку или отек подкожной клетчатки рядом с портом. Если пациент жалуется на ЛЮБОЙ дискомфорт, немедленно прекращайте инфузию и посмотрите, что случилось. При подозрении на проблемы с портом — срочно зовите врача. Иногда порт может отсоединяться от катетера, и в этом случае пациенту нужна немедленная операция.
Шкала оценки инфильтравии в месте инфузии (Journal of Infusing Nursing, 2006)
0 баллов — нет никаких симптомов
1 балл — напряженная кожа, отек до 2.5 см в диаметре, холодная наощупь кожа, боль может быть, а может и не быть
2 балла — Кожа натянута, отек от 2 до 12 см в любом направлении, кожа холодная наощупь, боль может быть, а может и не быть
3 балла — кожа напряжена и просвечивает, большой отек — больше 15 см, в любом направлении, кожа холодная наощупь, боль средняя или умеренная, может быть онемение
4 балла — Кожа напряжена, просвечивает, плотная, может быть даже повреждена, обесцвечена, имеется выраженный отек, более 15 см, в любом направлении, отек глубокий, есть нарушения кровотка, боль от умеренной до выраженной, могут быть синяки
К последней, самой тяжелой степени инфильтрации, также относится утечка любого препарата крови, раздражающего или очень вязкого раствора.
Какие действия нельзя делать при экстравазации
Экстравазация — случайное попадание лекарственных средств в подкожные ткани при их внутривенном введении. Одно из наиболее частых осложнений в интенсивной терапии, которое может приводить к частичному некрозу кожи, инфекционным осложнениям, повреждению нервов или сухожилий и, как результат, косметическому или функциональному дефекту.
Растворы для парентерального питания, антибиотики, например нафциллин, препараты кальция и калия, раствор бикарбоната натрия и вазопрессорные препараты часто вызывают такие осложнения. Ранняя диагностика и соответствующее лечение — наиболее важные составляющие для предупреждения последствий повреждений.
1-я стадия последствий экстравазации:
— Боль в месте катетеризации (плач во время промывания катетера).
— Промывание катетера затруднено.
— Гиперемия или отек отсутствуют
2-я стадия последствий экстравазации:
— Боль.
— Гиперемия и незначительный отек в месте катетеризации.
— Быстрое наполнение капилляров
3-я стадия последствий экстравазации:
— Боль.
— Отек средней степени выраженности.
— Побледнение в месте катетеризации.
— Холодная на ощупь кожа.
— Хорошее наполнение капилляров ниже места катетеризации.
— Хороший пульс ниже места катетеризации
4-я стадия последствий экстравазации:
— Боль.
— Выраженный отек вокруг места катетеризации.
— Побледнение.
— Холодная на ощупь кожа.
— Участок некроза кожи или образование пузырей.
— Удлинение времени наполнения капилляров (>4 с).
— Ослабление или отсутствие пульса
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Экстравазация
Экстравазация – процесс случайного попадания лекарственных препаратов внутрикожно и / или в подкожную клетчатку в месте сосудистого доступа – «мимо вены».
По типу повреждающего действия все ХТ препараты делятся на:
Дополнительно выделяют эксфолианты и воспалительные.
Иногда даже в случае правильного введения некоторых цитостатиков могут возникать реакции, напоминающие экстравазацию: эритема, чувство жжения вены, крапивница, зуд.
Препараты, вызывающие местные кожные реакции: аспаргиназа, цисплатин, даунорубицин, доксорубицин, эпирубицин, мелфалан и т.д.
Химические флебиты: кармустин, цисплатин, дакарбазин, эпирубицин, 5-фторурацил, гемцитабин, винорельбин и т.д.
Использованы рекомендации ESMO-EONS 2012 г., дополненные и адаптированные к условиям российского здравоохранения.
Рекомендации по минимизации риска экстравазации
Терапия при экстравазации
При первых признаках экстравазации необходимо сообщить об этом лечащему врачу.
ДМСО может вызывать локальное покраснение в месте нанесения, что говорит о правильности и своевременности применения.
ДМСО должен быть нанесен как можно быстрее при экстравазации: антрациклинами (доксорубицин, эпирубицин), митомицином С, производными платины (цисплатин, карбиплатин, оксалиплатин).
При не разрешившихся более 10 дней некрозах проводится хирургическое лечение. Только треть всех экстравазаций осложняется изъязвлением.
Кроме того, для улучшения заживления области экстравазации, улучшения микроциркуляции назначаются:
В более поздние сроки возможно добавление в комплекс реабилитации массажа.
Техника проведения гистеросальпингографии
Гистеросальпингография (ГСГ) – это рентгенологическое диагностическое исследование матки и маточных труб, которое чаще всего используется при оценке бесплодия.
Считается, что аномалии матки являются сопутствующим фактором примерно у 10% женщин с бесплодием и у 50% женщин с повторяющимися выкидышами на ранних сроках, в то время как распространенность аномалий маточных труб при бесплодии составляет примерно 20%. Таким образом, оценка полости матки и маточных труб является стандартной практикой при базовом обследовании на причину бесплодия.

Рисунок 1 : Примеры гистеросальпингограммы (HSG), показывающие: (A) нормальную проходимость маточных труб, (B) полип эндометрия, (C) подслизистые лейомиомы, (D) внутриматочные синехии, (E) гидросальпинксы и (F) узловой сальпингит.
Показания и противопоказания
Показания
ГСГ давно известна своей способностью обнаруживать проходимость маточных труб, полипы, подслизистые лейомиомы, синехии, аномалии Мюллера, гидросальпинкс, узловатый сальпингит (SIN) и перитубарные спайки. Однако он не предоставляет существенной информации об яичниках, других областях таза или микробиологической среде эндометрия, последняя из которых может способствовать плохому репродуктивному исходу примерно у 25% женщин с субфертильными формами.
Противопоказания
Абсолютными противопоказаниями к процедуре являются:
Технические соображения
Планирование процедуры
Процедуру следует выполнять в поздней фолликулярной фазе менструального цикла, чтобы убедиться, что пациентка не беременна, и предотвратить ложноположительные дефекты наполнения матки и окклюзию проксимальных маточных труб из-за утолщения эндометрия. В некоторых учреждениях перед процедурой проводят рутинные тесты на беременность, но такая практика приводит к неблагоприятному соотношению затрат и результатов.
Доза облучения яичников при ГСГ колеблется от 0,4 до 5,5 мГр. Это можно сравнить с другими процедурами, такими как рентгеноскопическая трубная канюляция (8,5 мГр), бариевая клизма (6,5 мГр) и КТ органов малого таза (1-19 мГр). Один рад, или 10 мГр, со скоростью 1 рад / мин в течение 10 минут (всего 100 мГр) был предложен в качестве порога, ниже которого добавленная частота тератогенности будет чрезвычайно низкой. Таким образом, обычный ГСГ считается безопасным. Даже в этом случае оборудование должно быть правильно откалибровано, следует избегать повторяющихся процедур, а время облучения во время каждой процедуры должно быть сведено к минимуму.
Предварительное планирование
Даже при правильной технике рентгенологические артефакты не редкость. Эти дефекты наполнения включают те, которые вызваны воздухом, внутриматочной слизью, оторванными фрагментами эндометрия и экстравазацией контраста. Случайный пузырь воздуха можно принять за полип или миому, но он отличается тенденцией к миграции и оседанию в независимой части полости, особенно при движении пациентки.
Значительная экстравазация контраста в венозное сплетение миометрия и окружающие сосуды таза может быть вызвана чрезмерным давлением введения, которое обычно возникает при попытке преодолеть окклюзию проксимальных маточных труб или в условиях недавней операции на матке. Экстравазация заполняет венозные и лимфатические каналы, проявляясь в виде множества тонких линий в сетчатом узоре, который обычно исчезает после прекращения введения контраста(см. Изображение ниже). Процедуру следует прекратить при появлении экстравазации.
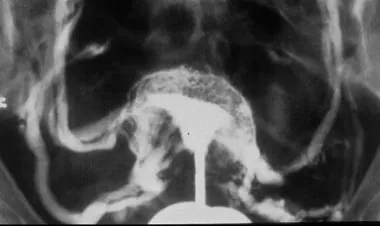
Рисунок 2 : Наблюдается резкое выделение контрастного вещества в миометриальные и маточные вены.
Антибиотики
Роль использования антибиотиков в ГСГ не стандартизирована. В 1980 году Stumpf et al. сообщили о частоте серьезных инфекций тазовых органов после ГСГ, равной 3,1%, чаще всего у женщин с бесплодием в анамнезе, предшествующей или текущей инфекцией тазовых органов или опухолью придатков. Американский колледж акушеров и гинекологов рекомендует эмпирическое лечение женщинам с тазовой инфекцией в анамнезе или при диагностировании гидросальпинкса во время исследования. Распространенной и эффективной схемой лечения является доксициклин по 100 мг перорально два раза в день в течение 5 дней. Другие ситуации, при которых лечение является обычным, включают подозрение на закупорку маточных труб, неожиданную дистальную окклюзию или значительную сосудистую экстравазацию.
Таким образом, профилактика ГСГ должна быть ограничена пациентками, которые считаются подверженными более высокому риску инфицирования.
Анальгезия
К сожалению, у многих женщин есть предубеждения, что ГСГ – болезненный тест. Спазмы легкой и средней степени тяжести встречаются часто, но чаще всего временные. Несомненно, на дискомфорт пациентки влияет техника врача. Боль, связанная с ГСГ, обычно связана с манипуляциями на шейке матки, вздутием полости матки из-за введения контрастного вещества и раздражением брюшины из-за контраста, пролившегося в таз. Дискомфорт обычно достигает пика во время введения контраста до 5 минут после процедуры, а затем начинает стремительно уменьшаться, так что через 30 минут после процедуры большинство пациенток сообщают о значительном облегчении.
Было проведено множество испытаний для оценки влияния анальгетиков на боль от ГСГ. В Кокрановском метаанализе 2010 года были рассмотрены исследования опиоидных и неопиоидных пероральных анальгетиков, а также парацервикальной блокады и местных анальгетиков при оценке боли во время и после ГСГ. Никакой общей пользы от какого-либо профилактического обезболивания от боли в течение или до 30 минут после ГСГ не наблюдалось, но местная анальгезия (10 мл 1% лидокаина, введенного в полость матки перед контрастированием) может уменьшить отсроченную боль.
Техника
Соображения по поводу подхода
Обычно ГСГ выполняется примерно за 3-5 минут, путем введения рентгеноконтрастного вещества в полость матки при использовании рентгеноскопии с прерывистыми неподвижными изображениями для документирования. Правильная техника важна для повышения комфорта пациентки и получения изображений высочайшего качества. Опорожнение мочевого пузыря у пациентки перед установкой может облегчить дискомфорт от зеркала, которое следует согреть перед введением.
Поддержка бедер пациентки на короткой стопке полотенец или на кровати часто помогает визуализировать шейку матки. Как и при любом обследовании органов малого таза, врач должен попытаться закрыть как можно большую часть нижней части тела пациентки, нанять женского сопровождающего и объяснить пациентке каждый этап процедуры.
Шейку матки обрабатывают антисептиком и захватывают однозубым зажимом. Рекомендуется осторожное, медленное наложение тенакулюма, захватывая только ткани, достаточные для адекватной стабилизации канюли. Дистресс, испытываемый пациенткой из-за неправильного размещения тенакулюма, часто является предиктором негативного опыта пациентки. Канюли Кохена используются с узким наконечником для нерожавших пациенток или более широким наконечником для повторнородящих пациенток. Из канюли следует удалить весь воздух, вводя ее в вертикальном положении. Баллонный катетер может быть более подходящим для пациенток со стенозом шейки матки, поскольку он имеет меньший диаметр.
Для пациенток, планирующих экстракорпоральное оплодотворение, документирование того, как катетер проходит по цервикальному каналу, может предоставить ценную информацию для переноса эмбриона. Зеркало следует удалить как для комфорта пациентки, так и для предотвращения невидимости частей таза. Неудача при удалении зеркала – одна из наиболее частых ошибок при выполнении ГСГ. Необходимо осторожное вытяжение шейки матки, чтобы тело матки было перпендикулярно лучу рентгеновского излучения. Неспособность правильно расположить матку – еще одна распространенная ошибка, которая может привести к неспособности идентифицировать значительные дефекты внутриматочного наполнения или аномалии контура дна матки (см. Изображение ниже). При использовании внутриматочного катетера очень важно спустить воздух из баллона в конце процедуры и продолжить вводить контраст для визуализации перешейка и шейки матки.
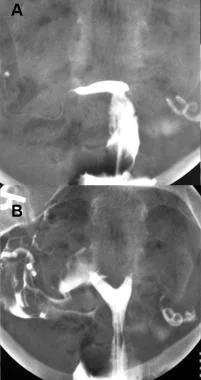
Рисунок 3 : Расположение матки параллельно рентгеновскому лучу имеет решающее значение для оценки. На панели A матка расположена неправильно, закрывая перегородку матки, видимую на панели B, когда матка перемещена.
Чтобы уменьшить спазм матки, среду следует нагреть до температуры тела и вводить медленно. Ложноотрицательные результаты могут быть получены из-за слишком быстрого или чрезмерно быстрого введения контраста, скрывающего незначительные дефекты заполнения.
Перед введением контраста делается пробный рентгеновский снимок. Затем следует сделать серию еще как минимум из 4 изображений, поскольку контраст распространяется по половым путям. Первое изображение после пробного снимка документирует начальное заполнение полости и лучше всего подходит для визуализации небольших дефектов заполнения. Последующее изображение должно быть получено, когда полость полностью растянута, чтобы оценить форму матки. Третье и четвертое изображения получены при заполнении маточных труб и после того, как контраст попал в таз, соответственно. Могут потребоваться дополнительные изображения, чтобы лучше визуализировать любую обнаруженную патологию.
Иногда может потребоваться позиционирование пациентки под наклоном или сбоку, чтобы получить оптимальную анатомическую ориентацию или прояснить патологию по артефакту. Как и во всех процедурах рентгенографии, цель состоит в том, чтобы получить адекватное исследование с использованием минимально достижимой дозы облучения (ALARA). Стратегии включают корректировку дозы в соответствии с индексом массы тела, защиту других участков тела и использование минимально необходимого поля излучения.
Контрастные агенты
Для ГСГ используются йодированные контрасты как на масляной, так и на водной основе. Преимущества и недостатки каждого из них обсуждаются годами. В большинстве исследований в конечном итоге не удается показать разницу в диагностической точности патологии матки или маточных труб ни с одной из этих сред.
Однако было обнаружено, что водорастворимые контрасты обеспечивают лучшую детализацию полости матки и складок слизистой оболочки ампулярной части труб и быстрее выводятся. Контрасты на масляной основе были связаны с меньшим количеством вагинальных кровотечений после процедуры.
Воздушный полимер типа A (ExEm Foam) представляет собой водорастворимый ультразвуковой контрастный гель, предназначенный для соногистеросальпингографии для оценки проходимости маточных труб у женщин с известным или подозреваемым бесплодием.
Осложнения
Осложнения от ГСГ редки. Наиболее частым нежелательным явлением является вазовагальная реакция с брадикардией и гипотонией, потенциально приводящая к обморокам. Это может произойти в любое время во время процедуры, например, при наложении тенакулюма, введении контраста или вскоре после завершения процедуры. Большинство случаев разрешаются простыми маневрами, включая прекращение процедуры и, если возможно, помещение пациентки в положение Тренделенбурга.
Экстравазация контраста также является показанием к прекращению процедуры. Неослабевающая экстравазация может увеличить риск системной реакции на контраст, увеличить риск инфекции и привести к эмболии. Аллергические реакции на контраст встречаются гораздо реже, чем при внутривенном введении. В большинстве случаев наблюдается крапивница.
Видео ниже дополнительно иллюстрируют процедуру гистеросальпингографии: