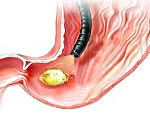
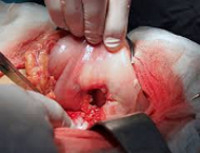
Прободная язва желудка что это такое
Опасность прободной язвы и способы её лечения.
Заболеваемость прободной язвой в РБ почти в два раза выше, чем в Европе.
Чем это обусловлено? В основном слабой мотивированностью самих больных к лечению. Около 60% пациентов с диагнозами «язвенная болезнь» и «прободная язва» не выполняют рекомендации врачей по лечению как на «терапевтическом этапе», так и после эпизода прободения.
На операционный стол нередко попадают пациенты, которые узнают о том, что страдают язвенной болезнью, только в момент перфорации язвы. Прободная язва чаще развивается у людей молодого и среднего возраста, при этом среди больных преобладают мужчины. Последнее время прободная язва всё чаще стала развиваться у женщин (пик заболеваемости приходится на возрастную группу 50-60 лет).
Почему именно данные категории людей оказались столь уязвимыми? Молодые мужчины в принципе реже обращаются к врачу. Следовательно, они не получают адекватной лекарственной терапии язвенной болезни, которая помогла бы избежать осложнений в виде кровотечения, пенетрации, прободения язвы. Негативную роль в этом играет агрессивная реклама безрецептурных лекарственных препаратов «против изжоги и дискомфорта в желудке». Как правило, это недорогие по цене, но далеко не самые эффективные препараты, необходимые для терапии язвенной болезни. В итоге значительная часть молодых мужчин с язвенной болезнью не обращается к врачу до момента перфорации язвы. В отношении причин роста числа женщин, больных прободной язвой, есть связь с переходом женщины из одного гормонального статуса в другой.
После подтверждения прободения язвы желудка требуется срочное хирургическое лечение, в противном случае прогноз неблагоприятный.
Причины прободной язвы : несоблюдение предписанной диеты, постоянное нахождение в стрессе, умственные и нервные перенапряжения, несоизмеримые с возможностями физические нагрузки, сбои в работе иммунной системы.
При прободной язве практически моментально возникает сильная слабость и интенсивный болевой синдром в области живота, озноб, тошнота, часто возникает рвота и появляется сухость во рту. Состояние ухудшается, что выражается побледнением кожных покровов. На фоне этого происходит учащение, а затем снижение пульса. В дальнейшем наблюдается падение давления, что часто провоцирует потерю сознания. Первичный период прободения язвы может длиться от 3 до 6 часов. В скрытый период, который может длиться до 12 часов, состояние пациента несколько стабилизируется. Давление, сердцебиение нормализуются, улучшается оттенок кожных покровов. Но при этом сухость во рту и поверхностное дыхание остается. Болевые ощущения затихают и становятся менее интенсивными. Опасность в этот момент состоит в том, что на фоне улучшение состояния пациенты могут отказаться от проведения операции. Это увеличивает риски серьезных осложнений, в том числе и летального исхода.
Важно помнить, что если подтверждено прободение язвы желудка, медлить нельзя, следует сразу соглашаться на проведение операции.
Если хирургическое вмешательство не будет проведено, то далее развивается гнойный перитонит. Нестерпимая боль возвращается, возникает постоянная тошнота и сильная рвота, наблюдается вздутие живота и повышение температуры. В этом случае вероятность положительного прогноза в значительной степени снижается.
Поскольку признаки прободения язвы всегда явные, то при их появлении следует в срочном порядке вызывать скорую помощь. Неотложная помощь при прободной язве в домашних условиях заключается в обеспечении полного покоя. Желательно уговорить человека лечь в постель и до приезда специалистов скорой помощи лучше ничего не предпринимать. Для минимизации болевого синдрома можно постараться принять самое удобное положение. Как правило, болевые ощущения немного снижаются, если лечь на бок и прижать ноги к животу. Желательно постараться убедить человека, чтобы он слишком часто не менял позу. Категорически запрещено употреблять какую-либо пищу и воду. Это связано с тем, что продукты и жидкость сразу попадает в брюшную полость. До приезда скорой помощи следует регулярно отслеживать пульс и давление, а также наблюдать за внешним видом человека. Падение давления, учащение сердцебиения, побледнение кожных покровов — это симптомы приближающегося болевого шока.
Диагностика. В срочном порядке проводится общий анализ крови, рентгенография органов брюшной полости, УЗИ ОБП, эндоскопическое исследование, позволяющее установить точное место локализация дефекта и оценить степень повреждения.
Лечение. Вылечить прободную язву желудка никакими консервативными способами нельзя. Хирургическое лечение — это единственный способ устранения прободной язвы желудка. Выделяют три основных подхода: ушивание язвенного дефекта, иссечение язвы, резекция желудка. У большей части пациентов осуществляется закрытие перфорации путем ушивания дефекта. Иссечение прободной язвы желудка производится только у каждого десятого больного. Показания к резекции желудка возникают при осложненном течении язвенной болезни (каллёзная и пенетрирующая язва, множественные язвы, стеноз выходного отдела желудка), подозрении на злокачественный процесс, повторной перфорации язвы желудка, огромных размерах перфоративного отверстия. Примерно у 10% пациентов применяются малоинвазивные – лапароскопические методики хирургического вмешательства. Использование лапароскопических операций позволяет достоверно снизить частоту послеоперационных осложнений.
Операция – это только начальный этап лечения прободной язвы. Положительный прогноз после оперативного лечения всецело зависит от грамотно проведенной реабилитации.
Диета. Ее цель — снижение нагрузки на орган пищеварения и восстановление его моторики. Только соблюдая строгую диету в течение не менее полугода можно предотвратить развитие рецидива. На 2-3 сутки после операции разрешается в небольшом количестве выпить минеральной воды, слабого чай или сладкого фруктового киселя. На 4-5 сутки в рацион вводится перетертые разваренные крупяные супы, а также отвар шиповника. В малых количествах разрешается кушать рыбное суфле и паровые котлеты из диетических сортов мяса. На 10 день в рацион включается малое количество картофельного пюре. С этого времени постепенно следует вводить в меню вареную тыкву и морковь в мягком виде. От соли следует отказаться.
Молочные продукты можно начинать вводить в рацион через 2 недели, но при этом необходимо наблюдать за реакцией организма. При удовлетворительном самочувствии можно регулярно принимать нежирный творог и натуральный йогурт. Хлеб впервые должен появиться в рационе не раньше, чем через месяц.
В послеоперационный период рекомендуется кушать до 6-7 раз в день, но очень маленькими порциями. Блюда в рационе должны быть пюреобразными или полужидкими. Пища должна готовиться на пару или отвариваться.
Прогноз зависит от разных факторов. Основными являются возраст, наличие сопутствующих патологий, состояние больного, длительность заболевания.
Безусловно, прободная язва — это очень тяжелое осложнение, которое довольно часто застает врасплох. Но отчаиваться ни в коем случае не стоит, ведь современные методы лечения позволяют полностью восстановиться после сложной операции. Для этого нужно проявить силу воли, соблюдать все рекомендации врача и строгую диету на протяжении длительного периода реабилитации.
Прободная язва желудка
Прободная язва желудка – сквозное повреждение стенки желудка, возникающее на месте острой либо хронической язвы. Данное состояние относится к симптомокомплексу «острого живота». Клинически проявляется интенсивной болью в животе, доскообразным напряжением передней брюшной стенки, лихорадкой, тахикардией, рвотой. Поставить правильный диагноз помогут эзофагогастродуоденоскопия, УЗИ и КТ органов брюшной полости, обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение преимущественно хирургическое, дополняется антисекреторной, дезинтоксикационной и антихеликобактерной терапией.
Общие сведения
Прободная язва желудка формируется в основном у лиц трудоспособного и пожилого возраста. К счастью, данное осложнение встречается достаточно редко – не более двух случаев на 10000 населения. Несмотря улучшение диагностики и усовершенствование антихеликобактерной терапии, частота перфораций при язвенной болезни с годами увеличивается. Среди всех осложнений язвенной болезни желудка перфоративная язва занимает не менее 15%, а в целом это состояние развивается у каждого десятого пациента с язвенным анамнезом. Среди больных с перфорацией желудка язвенного генеза мужчин в десять раз больше, чем женщин. Прободение желудка является одной из основных причин смертности при язвенной болезни. Исследования в области гастроэнтерологии показывают, что прободение язвы желудка развивается в три раза чаще, чем перфорация язвы ДПК. Ретроспективный анализ историй болезни указывает на то, что около 70% прободных язв являются «немыми», т. е. до перфорации никак клинически не проявляются.
Причины
К факторам риска данного состояния принадлежат наличие острой или хронической язвы желудка, верифицированную хеликобактерную инфекцию (у 60-70% пациентов). К более редким причинам формирования прободной язвы желудка относят нарушение деятельности желез внутренней секреции, атеросклероз, недостаточность кровообращения, тяжелые дыхательные расстройства с развитием ишемии внутренних органов.
Прободная язва желудка протекает в три стадии. Начальная стадия длится до 6 часов после прободения; в этой фазе кислый сок из желудка попадает в брюшную полость, вызывая сильное химическое повреждение брюшины, проявляющееся внезапной интенсивной болью в животе. Вторая фаза (6-12 часов после прободения) характеризуется интенсивной продукцией экссудата, который разбавляет соляную кислоту, что приводит к уменьшению боли в животе. В третьей фазе (от 12 часов до суток после прободения) развивается гнойный перитонит, формируются межкишечные абсцессы.
Прободные язвы желудка классифицируют по:
Симптомы прободной язвы желудка
Прободной язве желудка присущи несколько признаков: язвенная болезнь желудка в анамнезе, внезапная интенсивная боль в животе, доскообразное напряжение брюшной стенки, значительная болезненность при пальпации живота. При опросе примерно каждый пятый пациент отмечает усиление болей в желудке за несколько дней до перфорации. Иррадиация боли зависит от положения прободной язвы желудка: в руку (плечо и лопатку) справа при пилородуоденальной язве, слева – при расположении дефекта в области дна и тела желудка. При прорыве язвы задней стенки желудка соляная кислота изливается в клетчатку забрюшинного пространства или сумку сальника, поэтому болевой синдром практически не выражен.
При осмотре обращает на себя внимание вынужденное положение с приведенными к животу коленями, страдальческое выражение лица, усиление боли при движениях. Поперечные борозды на прямых мышцах живота становятся более выраженными, происходит втягивание живота на вдохе (парадоксальное дыхание). Артериальная гипотония сопровождается брадикардией, одышкой. В первые часы заболевания отмечается выраженная болезненность при пальпации в эпигастральной области, которая в последующем распространяется на всю переднюю брюшную стенку. Симптомы раздражения брюшины резко положительные.
Диагностика
Всем пациентам с подозрением на прободную язву желудка показана ургентная консультация гастроэнтеролога и хирурга. Цель всех инструментальных исследований и консультаций (в том числе и врача-эндоскописта) – выявление свободной жидкости и газа в брюшной полости, язвенного дефекта и перфоративного отверстия.
Обзорная рентгенография органов брюшной полости в вертикальном и боковом положении позволяет выявить свободный газ в брюшной полости, серповидно расположенный над печенью или под боковой стенкой живота. Данное исследование информативно в 80% случаев. Для более точной диагностики используют КТ органов брюшной полости (98% информативности) – позволяет обнаружить не только свободную жидкость и газ, но и утолщение желудочной и дуоденальных связок, непосредственно саму прободную язву желудка.
Во время проведения УЗИ органов брюшной полости рекомендуется визуализировать не только газ и жидкость в брюшной полости, но и гипертрофированный участок желудочной стенки в области прободной язвы желудка. Ультразвуковое исследование является одним из самых точных и доступных методов выявления прикрытых перфораций.
Эзофагогастродуоденоскопия дает возможность установить диагноз прободной язвы желудка у девяти пациентов из десяти. Проведение ЭГДС особо показано больным с подозрением на прободную язву желудка, у которых не выявляется пневмоперитонеум (свободный газ в брюшной полости) во время рентгенографии – нагнетание воздуха в желудок во время исследования приводит к выходу газа в брюшную полость и положительным результатам повторного рентгенологического исследования. ЭГДС позволяет визуализировать двойные перфорации, кровотечение из язвенного дефекта, множественные изъязвления, малигнизацию язвы желудка. Также фиброгастроскопия помогает определить оптимальную тактику хирургического вмешательства.
Диагностическая лапароскопия является самым чувствительным методом обнаружения прободной язвы желудка, газа и выпота в свободной брюшной полости. Данное исследование показано всем пациентам с сомнительными выводами уже проведенных обследований (рентгенографии, УЗИ, ЭГДС, КТ органов брюшной полости). Дифференцировать прободную язву желудка необходимо с острым аппендицитом, холециститом, панкреатитом, аневризмой брюшной аорты, инфарктом миокарда.
Лечение прободной язвы желудка
Целью терапии прободной язвы желудка является не только спасение жизни пациента и устранение дефекта в стенке желудка, но и лечение язвенной болезни желудка, разлитого перитонита. В практике гастроэнтеролога и хирурга встречаются случаи консервативного ведения прободной язвы желудка. Консервативное лечение используется только в двух случаях: при декомпенсированной соматической патологии и категорическом отказе больного от операции. Условия для проведения консервативного лечения: менее двенадцати часов от перфорации, возраст не более 70 лет, отсутствие напряженного пневмоперитонеума, стабильная гемодинамика. В комплекс консервативного лечения включают обезболивание, введение антибиотиков и антисекреторных препаратов, антихеликобактерную и дезинтоксикационную терапию.
В оперативном лечении прободной язвы желудка выделяют три основных подхода: закрытие перфорации, иссечение язвы желудка, резекция желудка. У большей части пациентов осуществляется закрытие перфорации путем его тампонады, прикрытия сальником или ушивания. Показания к закрытию прободной язвы желудка: бессимптомная перфорация, длительность заболевания более 12 часов, наличие признаков перитонита, крайне тяжелое состояние пациента. Начало лечения позже, чем через сутки от перфорации, в три раза увеличивает летальность. Улучшить результаты операции по закрытию перфорации позволяет антихеликобактерная и антисекреторная терапия в послеоперационном периоде.
Иссечение прободной язвы желудка производится только у каждого десятого больного. Данная операция показана при наличии стеноза желудка, кровотечения, язвы с каллезными краями, больших размеров перфорации, при подозрении на малигнизацию язвы (иссечение нужно для проведения патоморфологического исследования).
Резекция желудка может производиться у пациентов с прободной язвой при невозможности осуществления более простой операции и проведения послеоперационной антихеликобактерной и антисекреторной терапии. Обычно такие показания возникают при осложненном течении язвенной болезни (калезная, пенетрирующая и пептическая язва; множественные язвы), подозрении на злокачественный процесс, повторной перфорации язвы желудка, огромных размерах перфоративного отверстия (более 2 см).
Примерно у 10% пациентов применяются малоинвазивные методики хирургического вмешательства: лапароскопическое и эндоскопическое лечение язвы желудка. Использование лапароскопических операций позволяет достоверно снизить частоту послеоперационных осложнений и летальности. Различные методики операций могут комбинироваться между собой (например, лапароскопические с эндоскопическими) и с ваготомией (селективная проксимальная ваготомия, стволовая ваготомия, эндоскопическая ваготомия).
Если во время операции ваготомия не проводилась, в послеоперационном периоде назначается противоязвенная терапия (ингибиторы протонной помпы и блокаторы Н2-гистаминовых рецепторов, антихеликобактерные препараты).
Прогноз и профилактика
Прогноз при прободной язве желудка зависит от многих факторов. Риск летального исхода значительно повышается при возрасте пациента старше 65 лет, тяжелой сопутствующей патологии (онкозаболевания, СПИД, цирротическая трансформация печени), больших размерах перфоративного отверстия, длительном анамнезе прободной язвы желудка до операции. 70% летальных исходов при язвенной болезни желудка обусловлены прободной язвой желудка. Единственным методом профилактики данного состояния является своевременное выявление и лечение язвенной болезни желудка.
Прободная язва желудка и двенадцатиперстной кишки – опасное осложнение язвенной болезни
Этому способствует большое количество факторов – неправильное питание, употребление в большом количестве фаст-фуда, курение, злоупотребление спиртными напитками. Как известно, язвенная болезнь проявляется болями в области желудка, особенно натощак, ночью, изжогой. И хотя язва сама по себе является серьезным заболеванием, при определенных условиях могут развиться еще более серьезные осложнения.
К таким осложнениям язвенной болезни относится прободная (или перфоративная) язва.
Заболевание развивается в результате возникновения в стенке желудка или двенадцатиперстной кишки отверстия, через которое содержимое желудка или двенадцатиперстной кишки попадает в брюшную полость или в забрюшинное пространство. Заболевание является очень опасным осложнением, так как ведет к развитию перитонита (воспаления брюшины) и может закончится летально без операции.
Чаще всего прободная язва развивается у лиц, которые долго страдают язвенной болезнью и не уделяют этому внимания. Тогда это является достаточно закономерным явлением. Однако перфорация стенки желудка может развиться и у молодых, не болевших людей. Еще одной группой риска являются пожилые пациенты, которые принимают большое количество лекарств, в первую очередь обезболивающих (анальлгин, диклофенак, индометацин) и гормональных(преднизолон) препаратов. В большинстве случаев, заболевшие – мужчины.
Симптомы заболевания. Прободная язва – это всегда внезапно развившиеся состояние. Пациент внезапно ощущает острейшую боль в верхних отделах живота, которую можно сравнить с ударом кинжала. Боль так и называют – «кинжальная», она иногда иррадиирует в правое надплечье. Внезапная слабость, бледность, холодный пот – тоже являются сопутствующими признаками. При осмотре больной может либо лежать, ходить согнувшись из-за боли. Живот резко напряжен, контурируются мышцы живота. Температура не повышается. Может быть однократная рвота.
Реже может быть ситуация, когда перфоративное отверстие выходит не в свободную брюшную полость, а в сальниковую сумку, забрюшинное пространство. Тогда симптомы могут быть не такие выраженные, и диагностика сильно затруднена.
Диагностика прободной язвы проводится только в стационаре. Госпитализация при выявлении обязательна. Основой правильного диагноза является осмотр и выполнение обзорной рентгенографии живота, при которой выявляется воздух в брюшной полости.
Лечение прободной язвы. Наличие диагностированной перфоративной язвы или подозрение на нее являются абсолютными показаниями к экстренной операции. В ходе операции минимальное вмешательство – ушивание отверстия. Но в зависимости от размеров язвенного дефекта и некоторых других факторов могут выполняться и более объемные вмешательства. Консервативное лечение применяется крайне редко.
В послеоперационном периоде в первые несколько дней больному не разрешается есть. При благоприятном течении длительность нахождения в больнице примерно 7-10 дней. Затем в течение всей жизни необходимо соблюдать жесткую диету и регулярно принимать лекарственные препараты для недопущения обострения язвенной болезни.
Для профилактики такого осложнения необходимо правильно питаться, при возникновении боли в районе желудка своевременно обратиться к врачу и пройти фиброгастродуоденоскопию. Если уже установлена язвенная болезнь – регулярно проходить профилактические курсы лечения.
Причины возникновения заболевания
Прободная язва желудка это серьезнейшее осложнение язвенной болезни. Возникает вследствие обострения язвы, особенно часто в период весенне-осеннего обострения, с последующим возникновением перитонита. Основными причинами его появления могут быть:
• Нарушение лечебного процесса в период обострения язвенной болезни;
• Неправильное питание, особенно переедание;
• Употребление алкоголя;
• Эмоциональное и физическое перенапряжение;
• Физические нагрузки;
• зондирования желудка
Симптомы
При прободении язвы возникает резкая сильная боль в верхней области живота или в подложечной области и продолжается в течение нескольких часов. Боль настолько сильная, что не редко становится причиной шока или обморока. Лицо приобретает землисто-серый оттенок, черты лица становятся заостренными, глаза запавшими. Иногда возникает рвота. Температура тела не меняется или понижается.
Через несколько часов боль может стихнуть. Это кратковременный и коварный период облегчения, после которого боли снова усиливаются и распространяются по всему животу. При этом приступе боли повышается температура тела, учащается пульс. В это период начинает развиваться перитонит. Скорость его развития зависит от наполненности желудка в момент прободения и уровня желудочного сока. Возможно, вам понадобится предварительная подготовка к приему проктолога.
Лечение
Прободная язва желудка опасна своим стремительным развитием. Перитонит возникает в течение 6-12 часов от момента прободения и может привести к летальному исходу. Очень важно при первых проявлениях прободной язвы немедленно госпитализировать больного. Лечение проводится в условиях стационара путем хирургического вмешательства. Целью такого вмешательства является санация брюшной полости и устранение перфорации.
Прободная язва у взрослых
Общая информация
Краткое описание
Российское общество хирургов
Клинические рекомендации
Прободная язва у взрослых
МКБ 10: K25.1/K25.2/K25.5/ K25.6/K26.1/K26.2/K26.5/K26.6
ID: КР328
Возрастная категория: взрослые
Год утверждения: 2016 (пересмотр каждые 3 года)
Определение
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В России наиболее простой и удобной для практического использования является классификация ПЯ, предложенная В.С. Савельевым в 2005г [14]. Основные классификационные характеристики ПЯ по В.С. Савельеву, с дополнениями 2015 года:
По этиологии: прободение хронической и острой язвы (гормональной, стрессовой или др.);
По локализации:
1. язвы желудка (с указанием анатомического отдела);
2. язвы двенадцатиперстной кишки (с указанием анатомического отдела);
По клинической форме:
1. прободение в свободную брюшную полость (типичное, прикрытое);
2. атипичное прободение (в сальниковую сумку, малый или большой сальник – между листками брюшины, в забрюшинную клетчатку, в изолированную спайками полость);
3. сочетание прободения с другими осложнениями язвенного процесса (кровотечение, стеноз, пенетрация, малигнизация);
По выраженности перитонита (согласно действующей классификации – см. Национальные рекомендации «Абдоминальная хирургическая инфекция» 2011).
Кодирование по МКБ 10
Язва желудка (K25):
K25.1 – Острая с прободением;
K25.2 – Острая с кровотечением и прободением;
K25.5 – Хроническая или не уточненная с прободением;
K25.6 – Хроническая или не уточненная с кровотечением и прободением.
Язва двенадцатиперстной кишки (K26):
K26.1 – Острая с прободением;
K26.2 – Острая с кровотечением и прободением;
K26.5 – Хроническая или не уточненная с прободением;
K26.6 – Хроническая или не уточненная с кровотечением и прободением.
Этиология и патогенез
Наличие острой или хронической язв желудка или двенадцатиперстной кишки; наличие Helicobacter pylori (H. pylori). Инфекционная этиология язвенной болезни подтверждается в среднем у 60–70% больных 36. Факторы риска развития прободной язвы многообразны, но не всегда имеют доказательную базу.
Эпидемиология
В Европе заболеваемость ПЯ за последний 10-летний период снизилась с 9,7 до 5,6 на 100 тыс. населения. 25. В России за этот же период заболеваемость ПЯ снизилась с 26,9 до 13,5 на 100 тыс. населения 23.
Соотношение мужчин и женщин при ПЯ составляет 2:1, но за последнее десятилетие число пациентов женского пола увеличилось в 3 раза. Основная часть больных — лица молодого и среднего возраста, причем в этой возрастной группе в 7—10 раз преобладают мужчины. Пик заболеваемости приходится на возраст 40-60 лет[1,2,4,7].
Клиническая картина
Cимптомы, течение
Характерными клиническими признаками ПЯ является
1. острое начало заболевания с «кинжальной» болью в животе;
2. «доскообразное» напряжение мышц живота,
3. боль при пальпации живота, предшествующий язвенный анамнез (Г. Мондор, 1939) [12].
Положение больного вынужденное с согнутыми коленями, боль усиливается при движении, страдальческое выражение лица, кожные покровы бледные, губы цианотичны, сухость слизистой рта и губ, черты лица заострены, конечности холодные.
Артериальное давление снижено на 5-10%, пульс замедлен (симптом Грекова), дыхание частое, поверхностное.
Передняя брюшная стенка напряжена («доскообразное» напряжение) (92%), в первый час заболевания отмечается резкая боль в эпигастрии и мезогастрии – 92% [13].
В первый час заболевания появляются положительные симптомы раздражения брюшины: Щеткина-Блюмберга, Воскресенского, Раздольского – 98%.
При перкуссии живота появляется резкая боль. Можно установить исчезновение печеночной тупости (симптом Clark) и появление высокого тимпанита над печенью (симптом Спижарного) – 37%. При наличии жидкости в нижних и боковых отделах живота определятся притупление или тупость перкуторного звука (симптом DeQuerven).
При аускультации живота может быть выявлена «триада Guiston»: распространение сердечных тонов до уровня пупка; перитонеальное трение, аналогичное шуму трения плевры в подреберной или надчревной области; металлический звон или серебристый шум, появляющийся при вдохе, обусловленный выходом пузырьков газа из желудка. 38.
Боль в животе менее выражена при перфорации язв задней стенки двенадцатиперстной кишки и кардиального отдела желудка, когда его содержимое попадает в забрюшинную клетчатку или сальниковую сумку.
Диагностика
Диагностика ПЯ относится к экстренным мероприятиям. В связи с этим решение об операции должно быть принято в течение 2 часов после госпитализации больного в стационар!
Жалобы и анамнез
· При опросе больного рекомендовано обратить внимание на наличие симптома Dieulafoy (острую «кинжальную» боль в животе (95%)) [13].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2а)
Физикальное обследование
См. раздел «1.6 Клиническая картина».
Лабораторная диагностика
· Лабораторные исследования рекомендуется выполнять по стандартам для тяжелых больных, утвержденным в лечебно-профилактическом учреждении.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: в список обязательных лабораторных исследований необходимо внести:
1. определение общего анализа крови и гематокрита,
2. биохимический анализ крови, включая глюкозу, билирубин, креатинин, амилазу крови,
3. определение группы крови и Rh-фактора,
4. кардиолипиновая реакция (кровь на RW),
5. исследование крови на ВИЧ-инфекцию,
6. длительность кровотечения, свертываемость,
7. ПТИ (протромбин по Квику, МНО),
8. анализ мочи (физико-химические свойства, микроскопия осадка).
Инструментальная диагностика
Инструментальные методы обследования позволяют увидеть характерные признаки ПЯ: свободный газ в брюшной полости, свободную жидкость в брюшной полости, наличие и локализацию язвы, и прободное отверстие.
· В случае невозможности проведения КР рекомендуется рентгенография брюшной полости для обнаружения свободного газа в брюшной полости (обнаружен и описан Levi — Dorn (1913)).
Уровень убедительности рекомендации В (уровень достоверности доказательств 2a)
Комментарии: Диагностическая точность до 80%. Исследование проводится в вертикальном положении. Газ в свободной брюшной полости встречается в виде серповидной прослойки между диафрагмой и печенью, диафрагмой и желудком. Если свободный газ в брюшной полости не определяется в вертикальном положении, необходимо продолжить исследование в боковой позиции.
· С целью выявления характерного перитонеального экссудата с примесью желудочного содержимого, визуализации перфоративного отверстия, уточнения его локализации, размеров, выраженности и размеров язвенного инфильтрата, оценки состояние стенок желудка и ДПК, оценки наличия, распространенности и выраженности перитонита, выявления сопутствующих заболеваний других органов брюшной полости рекомендовано проведение диагностической лапароскопии.
Уровень убедительности рекомендации В (уровень достоверности доказательств 2а)
· Рекомендовано проведение фиброгастрдуоденоскопии при отсутствии симптомов перитонита и при подозрении на прикрытую перфорацию язвы после проведения рентгенографии, УЗИ, КТ и при установленном диагнозе в целях детализации диагноза, диагностики осложенного течения язвенной болезни [57].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2b)
Комментарии: Фиброгастродуоденоскопия позволяет установить наличие прободной язвы в 90% случаев.
Дифференциальный диагноз
Дифференциальная диагностика ПЯ
Прободную язву желудка и двенадцатиперстной кишки чаще всего приходится дифференцировать от острых хирургических заболеваний других органов брюшной полости, сопровождающихся резким болевым синдромом или развитием перитонита. Это прежде всего: острый холецистит и печеночная колика, острый панкреатит, прободной рак желудка, острая кишечная непроходимость, острый аппендицит, острое расширение, заворот желудка и другие.
Прободной рак желудка. Проявляется такой же клинической картиной, как и перфоративная язва. В отличие от последней для рака желудка характерны более пожилой возраст больных, некоторые анамнестические данные до прободения опухоли (желудочные жалобы, общая слабость, похудание, снижение аппетита и др.). При пальпации живота может определяться опухолевидное образование. Заболеванию может предшествовать ахилический гастрит. Но в некоторых случаях и эти симптомы могут отсутствовать, тогда правильный диагноз устанавливается при срочной гастроскопии или только во время операции.
При остром холецистите боли носят острый характер, но не достигают такой силы, как при перфоративной язве, локализуются в правом подреберье и иррадиируют в правое плечо и лопатку. Наблюдаются частая рвота, высокая температура. Характерно повторение подобных приступов болей или желтухи в прошлом. При холецистите редко наблюдается “доскообразное” напряжение мышц живота, нередко пальпируется увеличенный болезненный желчный пузырь.
Резкими болями в правом подреберье сопровождается печеночная колика при желчно-каменной болезни, но в отличие от прободной язвы боли при ней носят схваткообразный характер, быстро купируются применением спазмолитических средств, отсутствуют перитонеальные явления и воспалительные реакции (повышение температуры, лейкоцитоз в крови).
Острому панкреатиту свойственны резкие боли в верхних отделах живота опоясывающего характера, многократная рвота. Отмечается вздутие живота, но отсутствует напряжение мышц передней брюшной стенки. Больные часто беспокойны, мечутся от болей. Имеется и ряд других симптомов (Мейо—Робсона, Воскресенского и др.), не характерных для прободной язвы. Высокие показатели диастазы мочи и амилазы крови, отсутствие свободного газа в брюшной полости позволяют исключить диагноз прободной язвы.
Острая кишечная непроходимость характеризуется сильными, но в отличие от прободной язвы не постоянными, а схваткообразными болями в животе и частой рвотой. При ней не наблюдается напряжения мышц, но отмечается вздутие, свойственны асимметрия живота, усиленная перистальтика кишечника. Анамнез заболевания, рентгенологические и другие исследования почти всегда дают возможность отличить кишечную непроходимость от перфоративной язвы.
Лечение
Консервативное лечение
· Не рекомендуется консервативное лечение ПЯ.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Консервативное лечение ПЯ, известное в медицинской литературе как метод Taylor (1946) – активная назогастральная аспирация желудочного содержимого, не получило широкого признания среди отечественных хирургов. Между тем, метод Taylor за рубежом включен в лечебные протоколы и активно используется до настоящего времени в отдельных клиниках. В России консервативный метод лечения ПЯ применяется только при отказе пациента и родственников от операции или невозможности выполнить операцию из-за крайней тяжести состояния пациента.
Хирургическое лечение
В настоящее время предложены 3 вида хирургических вмешательств для лечения прободной язвы:
1. Ушивание прободного отверстия;
2. Иссечение прободной язвы с возможной пилоропластикой и ваготомией;
3. Резекция желудка.
· Рекомендуется проведение предоперационной подготовки.
Уровень убедительности рекомендации B (уровень достоверности доказательств 2a)
Комментарии: предоперационная подготовка включает общегигиеническую обработку, выведение желудочного содержимого, выведение мочи, антибиотикопрофилактику, профилактику тромбоэмболических осложнений. Предоперационная подготовка не должна увеличивать сроки до выполнения операции 73.
· При септическом шоке, коморбидных заболеваниях в стадии декомпенсации, при показателе ASA ˃ 3 рекомендуется выполнить коррекцию функций органов: искусственная вентиляция легких, комплексная поддержка сердечной деятельности, коррекция гиповолемических нарушений, которые должны начинаться до операции, продолжаться в ходе её выполнения и по окончании операции.
Уровень убедительности рекомендации B (уровень достоверности доказательств 2a)
Комментарии: Операция должна быть максимально щадящей: ушивание или тампонада сальником прободного отверстия, эвакуация экссудата, лапаростомия [72].
· При локализации язвы на передней стенке желудка или ДПК и отсутствии инфильтрации рекомендуется выполнить ушивание прободного отверстия.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
· При прободении небольших язв передней и задней стенок двенадцатиперстной кишки рекомендуется выполнять их ушивание узловыми или П-образными швами.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
· Если во время ушивания прободной язвы происходит прорезывание швов и увеличение размеров дефекта, рекомендуется 1) ввести в прободное отверстие Т-образную трубку (18-20 номер по шкале Шарьера), герметизировать дренажный канал сальником и наружный конец трубки вывести через отдельный разрез или 2) выполнить резекцию желудка.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: В последующем трубка извлекается, а свищ самостоятельно заживает.
· При больших прободных каллезных язвах передней и задней стенок двенадцатиперстной кишки рекомендуется выполнять резекцию желудка.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: При невозможности выполнить резекцию желудка язвы экономно иссекаются, рана задней стенки ушивается без натяжения, а на передней стенке выполняется пилоропластика по Финнею, затем производится двухсторонняя стволовая поддиафрагмальная ваготомия или передняя селективная и задняя стволовая ваготомия.
· При гигантских прободных язвах, осложненных обширным плотным инфильтратом и внутренними свищами, чаще с ободочной кишкой, локализации язвы на задней стенке рекомендуется оперативное лечение разделить на 2 этапа:
1. 1й этап – экстренный – производится ушивание прободного отверстия независимо от локализации;
2. 2й этап – плановый, выполняется резекция культи желудка или гастрэктомия, возможна резекция вовлеченных в воспалительный процесс органов.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Операция выполняется в специализированном центр хирургической гастроэнтерологии после выяснения причин пептической язвы (гастринома, наличие участка антрального отдела желудка в культе ДПК после резекции по Бильрот II, избыточная культя желудка и т.п.) и решается вопрос о дальнейшем лечении: консервативная терапия, торакоскопическая наддиафрагмальная стволовая ваготомия, ререзекция желудка или гастрэктомия, удаление гастриномы, резекция поджелудочной железы и другие методы лечения.
· Если ушивание и тампонирование сальником перфоративного отверстия приводит к прорезыванию и несостоятельности наложенных швов, рекомендуется выполнение резекцию желудка.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Открытое вмешательство из верхнего срединного доступа, основными элементами которого являются: полное отделение желудка от верхнего края язвы и ДПК, ревизия просвета ДПК изнутри с верификацией БСДК, экономное иссечение 1-2 мм рубцовых тканей по периметру язвы на глубину слизистой оболочки и восстановление проходимости желудочно-дуоденального перехода прямым гастродуоденоанастомозом «конец в конец» без отсепаровки задней стенки ДПК от головки поджелудочной железы. Дно язвы при этом «выносится» из просвета желудочно-кишечного тракта. Операция может выполняться в вариантах классической резекции желудка по Бильрот I, антрумрезекции или пилоропластики со стволовой ваготомией. Пытаться отсепаровать заднюю стенку ДПК от ткани поджелудочной железы и выполнить резекцию по Бильрот II в этих условиях не рекомендуется из-за возможности повреждения холедоха, БСДК, возникновения послеоперационного панкреатита и несостоятельности культи двенадцатиперстной кишки. Кровоточащие сосуды в дне язвы при их наличии должны быть предварительно прошиты и лигированы.
· Резекцию желудка при ПЯ рекомендуется выполняться при отсутствии технической возможности использования более простого оперативного вмешательства [87 – 88].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2а)
Комментарии: С точки зрения подавления желудочной кислотопродукции к радикальным операциям относятся дистальная резекция в объеме не менее 2/3 желудка, и антрумэктомия с различными вариантами ваготомии. При анализе отдаленных результатов операций по шкале Visick было установлено, что лучшие результаты лечения были получены после первичной резекции 2/3 желудка по Бильрот-I (95,2% больных) и антрумэктомии с передней селективной и задней стволовой ваготомией (95%), после резекции желудка по Бильрот-II положительные результаты получены у 78,1% больных [4].
Условия для резекции желудка:
· компенсированное состояние больного;
· владение хирургом методикой резекции желудка 88.
· При невозможности выполнить ушивание или иссечение прободной язвы, а также резекцию желудка, рекомендуется ввести в прободное отверстие дренаж, лучше Т-образный (18-20 номер по шкале Шарьера), герметизировать дренажный канал сальником, наружный конец трубки вывести через контрапертуру на переднюю брюшную стенку, эвакуировать экссудат и зашить рану передней брюшной стенки или сформировать лапаростому.
Уровень убедительности рекомендации D. (уровень достоверности доказательств 4)
Комментарии: В ближайшем послеоперационном периоде обеспечить пациенту консультацию специалистов-хирургов высокой квалификации.
· При прободной язве двенадцатиперстной кишки на фоне её стеноза рекомендуется: либо
1) ушить прободное отверстие с наложением обходного гастроэнтероанастомоза на длинной петле с межкишечным анастомозом;
либо
2) иссечь язву с выполнением пилоропластики по Финнею и двухсторонней поддиафрагмальной стволовой ваготомией;
либо
3) выполнить резекцию желудка.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарий: Изолированное ушивание язвы двенадцатиперстной кишки на фоне ее стеноза приводит к развитию гастростаза, несостоятельности ушитого перфорационного отверстия.
· При кровотечении и прободении язвы передней стенки двенадцатиперстной кишки рекомендуется её иссечение, пилоропластика по Финнею, двухсторонняя стволовая поддиафрагмальная ваготомия или передняя селективная и задняя стволовая ваготомия.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
· При перфорации язвы передней стенки двенадцатиперстной кишки и кровотечении из язвы задней её стенки рекомендуется иссечение язвы передней стенки.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Кровоточащий сосуд в дне язвы задней стенки верифицируется, прошивается и перевязывается. Края язвы задней стенки иссекаются по периметру язвы на протяжении 1-2 мм на глубину слизистого и подслизистого слоев. После этого, обычно, восстанавливается их подвижность и дифференцировка. Это позволяет ушить дефект стенки над дном и прошитыми сосудами без натяжения и риска повреждения подлежащих тканей поджелудочной железы, большого сосочка двенадцатиперстной кишки, холедоха и трубчатых структур гепатодуоденальной связки.
Малоинвазивное лечение
Преимущества: уменьшение болевого синдрома, уменьшение послеоперационных осложнений, уменьшение сроков лечения в стационаре.
Недостатки: напряжённый карбоксиперитонеум.
· Лапароскопически или лапароскопически ассистированно рекомендуется выполнять ушивание прободного отверстия при диаметре до 5мм и локализации его на передней стенке желудка или двенадцатиперстной кишки узловыми однорядными швами 89.
Уровень убедительности рекомендации B (уровень достоверности доказательств – 2b)
Комментарии:
Лапароскопически ассистированное ушивание прободной язвы включает:
1. этап диагностической лапароскопии, удаление выпота и санацию брюшной полости;
2. этап минилапаротомии и ушивание прободного отверстия, ушивание минидоступа;
3. этап лапароскопической санации.
Условия применения метода:
1. наличие оборудования и инструментария;
2. владение хирургом техникой выполнения лапароскопически ассистированного ушивания прободной язвы. [90 – 103].
С учетом лучших клинических и экономических результатов, полученных в России и за рубежом, следует настойчиво внедрять лапароскопические и лапароскопически ассистированные операции на желудке при прободной язве в практическую хирургию.
· Не рекомендуется использовать лапароскопическое лечение у больных с 2-3 баллами по шкале Boey.
Уровень убедительности рекомендации B (Уровень достоверности доказательств – 1с)
Комментарии: Целесообразность выполнения лапароскопической операции при острых заболеваниях живота позволяет определить прогностическая шкала Boey. Шкала получила широкое распространение среди зарубежных хирургов из-за высокого уровня достоверности прогноза (93,8%). Она состоит из 3 факторов риска, каждый из которых оценивается в 1 балл: гемодинамическая нестабильность при поступлении (систолическое АД менее 100 мм. рт. ст.), поздняя госпитализации (свыше 24 ч.), наличие сопутствующих заболеваний (ASA ˃ 3). При наличии 2 факторов, Европейское общество эндоскопических хирургов (EAES) не рекомендует использовать попытки лапароскопического лечения у этих больных, а предлагает сразу выполнять операцию из открытого доступа.
Наряду с ушиванием прободного отверстия лапароскопически могут быть выполнены: иссечение прободного отверстия, пилоропластика, двухсторонняя стволовая, селективная и селективная проксимальная ваготомии, резекция желудка.
Результаты сравнения больших статистик различных групп больных с прободной язвой, продемонстрировали преимущества лапароскопической хирургии прободной язвы по сравнению с открытыми методами лечения: частота раневой инфекции 0% против 6,1%; послеоперационная летальность 2,5% против 5,8%. Уровень достоверности доказательств 1b[100].
· В настоящее время не рекомендуется применение технологии Natural Orifice Translumenal Endoscopic Surgery (NOTES) для лечения прободной язвы [89].
Уровень убедительности рекомендации C (уровень достоверности доказательств – 2с)
Послеоперационное лечение
· После ушивания и иссечения прободной язвы без ваготомии, в первые сутки после операции, рекомендуется применить инъекционные формы ингибиторов протонной помпы 115.
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1a)
· В послеоперационном периоде рекомендуется проведение комплексной противоязвенной терапии 111.
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1a)
Реабилитация
· Больным, перенесшим ушивание или иссечение прободной язвы, рекомендуется:
1. ограничение физической нагрузки в течении 1 месяца;
2. лечебная питание Стол №1.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Профилактика
· Больным, перенесшим ушивание или иссечение прободной язвы, рекомендуется:
1. диспансерное наблюдение у участкового врача-терапевта, врача общей практики или врача-гастроэнтеролога по месту жительства;
2. курсы комплексного противорецидивного лечения по поводу язвенной болезни. После резекции желудка – комплексное обследование 1 раз в год [51, 53, 135, 136].
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Дополнительная информация, влияющая на течение и исход заболевания
Послеоперационные осложнения и летальность
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендации |
| 1 | Выполнен осмотр врачом-хирургом не позднее 1 часа от момента поступления в стационар | 2a | В |
| 2 | Выполнена обзорная рентгенография или компьютерная томография органов брюшной полости не позднее 1 часа от момента поступления в стационар | 2a | В |
| 3 | Проведена профилактика инфекционных осложнений антибактериальными лекарственными препаратами широкого спектра действия за 30 мин до хирургического вмешательства (при отсутствии медицинских противопоказаний) | 2а | В |
| 4 | Выполнено хирургическое вмешательство не позднее 2 часов от момента поступления в стационар | 1a | A |
| 5 | Отсутствие повторных хирургических вмешательств | — | — |
| 6 | Отсутствие гнойно-септических осложнений | — | — |
Информация
Источники и литература
Информация
Ключевые слова
· Язва желудка
· язва двенадцатиперстной кишки
· прободная язва
· язва с прободением
· язва
· прободение
Список сокращений
АД – Артериальное давление
БСДК – большой сосочек двенадцатиперстной кишки
ВИЧ – Вирус иммунодефицита человека
ДПК – Двенадцатиперстная кишка
КТ – Компьютерная томография
МКБ 10 – Международная классификация болезней 10 пересмотра
МНО – Международное нормализованное отношение
ПТИ – Протромбиновый индекс
ПЯ – Прободная язва
УЗИ – Ультразвуковое исследование
ФЭГДС – фиброэзофагогастродуоденоскопия
ЯБ – Язвенная болезнь ASA –American Association of Anaesthetists (американская ассоциация анестезиологов)
ASA – American Association of Anaesthetists (Шкала Американской Ассоциации Анестезиологов)
EAES – European Associationfor Endoscopic Surgery and other interventional techniques (европейское общество эндоскопических хирургов)
ERAS – Еnhanced recovery after surgery (ранняя реабилитация после хирургического лечения)
FTS – Fast track surgery (хирургия быстрого восстановления)
NOTES – Natural Orifice Translumenal Endoscopic Surgery (транслюминальная эндоскопическая хирургия через естественные отверстия)
RW – реакция Вассермана
Термины и определения
Доказательная медицина – подход к медицинской практике, при котором решения о применении профилактических, диагностических и лечебных мероприятий принимаются исходя из имеющихся доказательств их эффективности и безопасности, а такие доказательства подвергаются поиску, сравнению, обобщению и широкому распространению для использования в интересах пациентов.
Заболевание – возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма.
Инструментальная диагностика – диагностика с использованием для обследования пациента различных приборов, аппаратов и инструментов.
Лабораторная диагностика – совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Медицинское вмешательство – выполняемые медицинским работником и иным работником, имеющим право на осуществление медицинской деятельности, по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, диагностическую, лечебную, реабилитационную или исследовательскую направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности.
Медицинский работник – физическое лицо, которое имеет медицинское или иное образование, работает в медицинской организации и в трудовые (должностные) обязанности которого входит осуществление медицинской деятельности, либо физическое лицо, которое является индивидуальным предпринимателем, непосредственно осуществляющим медицинскую деятельность.
Рабочая группа – двое или более людей одинаковых или различных профессий, работающих совместно и согласованно в целях создания клинических рекомендаций, и несущих общую ответственность за результаты данной работы.
Состояние – изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи.
Синдром – совокупность симптомов с общими этиологией и патогенезом.
Тезис – положение, истинность которого должна быть доказана аргументом, или опровергнута антитезисом.
Уровень достоверности доказательств – отражает степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Хирургическое вмешательство – инвазивная процедура, может использоваться в целях диагностики и/или как метод лечения заболеваний.
Хирургическое лечение – метод лечения заболеваний путём разъединения и соединения тканей в ходе хирургической операции.
Приложение А1. Состав рабочей группы
1. Бронштейн П.Г. – доктор медицинских наук, профессор, член Российского общества хирургов
2. Зайцев О.В. – доктор медицинских наук
3. Кондрусь И.В. – кандидат медицинских наук, член Российского общества хирургов
4. Кривцов Г.А. – кандидат медицинских наук, член Российского общества хирургов
5. Лобанков В.М. – доктор медицинских наук, профессор, член Российского общества хирургов
6. Прудков М.И. – доктор медицинских наук, профессор, член правления Российского общества хирургов
7. Сажин В.П. – доктор медицинских наук, профессор, член правления Российского общества хирургов. Руководитель рабочей группы.
8. Совцов С.А. – доктор медицинских наук, профессор, член правления Российского общества хирургов
9. Федоров А.В. – доктор медицинских наук, профессор, генеральный секретарь Российского общества хирургов
10. Хрипун А.И. – доктор медицинских наук, профессор, член правления Российского общества хирургов
11. Юдин В.А. – доктор медицинских наук, профессор.
Конфликт интересов отсутствует
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
1. Специалисты по специальности «Хирургия»
Таблица П1 – Уровни достоверности доказательств
| Уровень | Исследование методов лечения | Исследование методов диагностики |
| 1а | Систематический обзор гомогенных рандомизированных клинических исследований (РКИ) | Систематический обзор гомогенных диагностических исследований 1 уровня |
| 1b | Отдельное РКИ (с узким доверительным индексом) | Валидизирующее когортное исследование с качественным «золотым» стандартом |
| 1с | Исследование «Все или ничего» | Специфичность или чувствительность столь высоки, что положительный или отрицательный результат позволяет исключить/установить диагноз |
| 2а | Систематический обзор (гомогенных) когортных исследований | Систематический обзор гомогенных диагностических исследований >2 уровня |
| 2b | Отдельное когортное исследование (включая РКИ низкого качества; т.е. с | Разведочное когортное исследование с качественным «золотым» стандартом |
| 2с | Исследование «исходов»; экологические исследования | нет |
| 3а | Систематический обзор гомогенных исследований «случай-контроль» | Систематический обзор гомогенных исследований уровня 3B и выше |
| 3b | Отдельное исследование «случай-контроль» | Исследование с непоследовательным набором или без проведения исследования «золотого» стандарта у всех испытуемых |
| 4 | Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) | Исследование случай-контроль или исследование с некачественным или зависимым «золотым» стандартом |
| 5 | Мнение экспертов без тщательной критической оценки, лабораторные исследования на животных или разработка «первых принципов» | Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторные исследования на животных или разработка «первых принципов» |
Примечание: РКИ – рандомизированные клинические исследования
Таблица П2. Уровень убедительности рекомендации
| A | Подтверждены систематическим обзором и (или) как минимум двумя РКИ высокого качества. |
| Уровень доказательства 1a, 1b. | |
| B | Подтверждены групповыми исследованиями или исследованиями типа случай-контроль хорошего качества |
| Уровень доказательства 2a, 2b. | |
| C | Подтверждены исследованиями серий случаев, групповыми исследованиями низкого качества и (или) изучением «исходов». |
| Уровень доказательства 2c, 3. | |
| D | Мнение эксперта, согласованное решение комитета |
| Уровень доказательства 4. |
Порядок обновления клинических рекомендаций – 1 раз в 3 года
Приложение А3. Связанные документы
· Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 922н «Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю «хирургия»
· Приказ Министерства здравоохранения и социального развития РФ от 17 сентября 2007 г. N 611 «Об утверждении стандарта медицинской помощи больным с язвой двенадцатиперстной кишки (при оказании специализированной помощи)»
· Приказ Министерства здравоохранения и социального развития РФ от 17 сентября 2007 г. N 612 «Об утверждении стандарта медицинской помощи больным с язвой желудка (при оказании специализированной помощи)»
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
Прободная язва желудка или двенадцатиперстной кишки – это тяжёлое осложнение язвенной болезни. Это осложнение может развиться и при диагностированной ранее язве и в случаях, когда больной не знает, что у него уже имеется язва в желудке или в двенадцатиперстной кишке.
Начало болезни, как правило, бурное и начинается с сильной боли в животе. Где бы не находился пациент, ему необходимо предложить прилечь до приезда скорой помощи.
Как правило, исход лечения после операции при прободной язве благоприятный. Однако пациент должен знать, что даже при зажившей язве органа, язвенная болезнь не исчезает. Пациент должен знать, что язвенная болезнь хроническое заболевание, поэтому лечение после операции необходимо продолжить. План лечения должен выработать участковый врач, врач общей практики или гастроэнтеролог. Поэтому после выписки из стационара первый визит должен быть сделан к своему участковому врачу.
В течение первых 3х лет после операции, для предотвращения обострений язвенной болезни, больному нужно проводить клиническую и инструментальную диагностику не менее 1 раза в год.
Больной должен знать, что при появлении внезапной боли в животе, нужно обратиться за помощью к окружающим или вызвать скорую помощь самостоятельно.