Признаки дуоденогастрального рефлюкса что это
Статьи
Дуодено-гастральный рефлюкс
Что такое дуодено-гастральный рефлюкс?
Собственно, это заброс содержимого 12 перстной кишки в желудок. И происходит такая ситуация, когда по каким-то причинам в 12-перстной кишке нарушается проходимость. В этом случае давление в кишке повышается, и привратник (сфинктер, в норме препятствующий попаданию кишечного содержимого в желудок) начинает это самое содержимое в желудок пропускать. То есть в желудок попадают желчь, агрессивные ферменты поджелудочной железы и собственно содержимое 12 перстной кишки, сильно отличающееся по кислотности от содержимого желудка. Чаще всего рефлюкс является проявлением различных заболеваний желудочно-кишечного тракта, к примеру: хронического гастрита, язвы двенадцатиперстной кишки или желудка, гастроэзофагеальной рефлюксной болезни, но может встречаться и самостоятельно.
Проявляется это заболевание собственно болями разной интенсивности в эпигастрии (верхних отделах живота), изжогой после приема пищи, тошнотой, отрыжкой воздуха, вздутием и распиранием в животе, горький привкус во рту
Почему же так происходит, какие факторы способствуют развитию рефлюкса?
Курение (воздействие никотина на собственно никотиновые рецепторы в итоге снижает тонус гладкой мускулатуры привратника, что приводит к забросу содержимого кишки в желудок.
Прием лекарственных препаратов. Действующих на гладкую мускулатуру
Глистная инвазия
Дисбактериоз
Аномалии развития кишечника
Грыжа диафрагмы
Беременность
Несбалансированное питание (нерегулярно и всухомятку)
Употребление в большом количестве острой и жирной пищи.
Нарушение функций поджелудочной железы (недостаточность, панкреатит, сахарный диабет)
Лечить дуодено-гастральный рефлюкс необходимо, так как с течением времени и прогрессированием заболевание может переродиться в злокачественное. И лечение должно быть комплексное. Кроме медикаментозной терапии назначенной специалистом, необходимо пересмотреть свои пищевые и жизненные привычки. Отказаться от кофеина, курения и алкоголя, сбросить вес, отказаться от желчегонных препаратов, аспирина. Обязательно соблюдение щадящей диеты стол No5 по Певзнеру (смотрите нашу публикацию от 15 января 2020года). Ну и главное- собственно за терапией НЕОБХОДИМО обратиться к специалисту.
Ну а к гастроэнтерологу Вы можете записаться совершенно самостоятельно на удобное для Вас время на нашем сайте или по телефону 22-22-03
gormed.su
Желчь в желудке
Заказать звонок
Желчь в желудке (дуоденогастральный рефлюкс)
Дуоденогастральный рефлюкс- заброс содержимого двенадцатиперстной кишки в полость желудка. В норме, через некоторый период времени после поступления пищи в желудок, в просвет двенадцатиперстной кишки выделяется порция желчи, направленная на дальнейшее, более тщательное переваривание пищевого комка. Наличие желчи создает в полости двенадцатиперстной кишки щелочную среду. На границе желудка и двенадцатиперстной кишки находится пилорический сфинктер, который препятствует движению пищи в обратном направлении и отделяет кислую среду желудка от щелочной среды двенадцатиперстной кишки. При нарушении функции сфинктера, например, при неполном его смыкании, щелочное содержнимое двенадцатиперстной кишки попадает в желудок. Жечь оказывает раздражающее действие на слизистую оболочку желудка, что, при регулярном ее воздействии вызывает хронический воспалительный процесс, называемый рефлюкс-гастритом.
Симптомы
Для рефлюкс гастрита характерны такие симптомы, как боль и тяжесть в эпигастрии, отрыжка, неприятный горький привкус во рту, тошнота, а также снижение аппетита.
Диагностика
При гастродуоденоскопии нередко удается увидеть некоторое количество желчи в полости желудка. Немаловажную роль играет ультразвуковое исследование органов брюшной полости, способное выявить патологию желчевыводящих путей. Значительно реже применяется суточная рН-метрия. Из лабораторных методов диагностики информативными являются определение уровня пищеварительных ферментов.
Лечение
Лечение должно быть комплексным и включать в себя мероприятия по нормализации образа жизни, режима и характера питания, а также медикаментозную терапия. По-возможности устранять физические и эмоциональные перегрузки, отрицательно влияющие на моторику желудочно-кишечного тракта. Недопустимы длительные перерывы в приеме пищи, употребление жирных, экстрактивных продуктов, маринадов, копченостей, кофе. Исключают курение, употребление алкоголя и газированных напитков. Лекарственная терапия подбирается врачом гастроэнтерологом в зависимости от степени выраженности симптомов и результатов обследования.
Дуоденогастральный рефлюкс или заброс содержимого двенадцатиперстной кишки обратно в желудок – это чрезвычайно распространенное нарушение пищеварения. Симптомы, которые свидетельствуют об этой патологии, многими субъективно трактуются как «изжога» или «расстройство желудка», что свидетельствует об их малой специфичности. Точный диагноз может поставить только специалист после тщательного обследования. Если вы испытываете дискомфорт, связанный с приемом пищи, то рекомендуем вам обратиться в Клинику профессора Горбакова за специализированной помощью.
В норме, пища поступает в ротовую полость, продвигается по пищеводу в желудок, а затем попадает в двенадцатиперстную кишку. Здесь она смешивается с желчью, что обеспечивает эмульгирование (расщепление) жиров и всасывание большей части питательных веществ. Одностороннюю эвакуацию пищи в двенадцатиперстную кишку поддерживает рефлекторно открывающийся и закрывающийся пилорический сфинктер (привратник). Он также препятствует ретроградному (обратному) току пищевого комка.
Неправильное функционирование сфинктера (его недостаточное запирание), а также гипертензия в двенадцатиперстной кишке, связанная с дуоденитом в хронической форме, может стать причиной заброса желчи обратно в желудок – дуоденогастрального рефлюкса.
Зачастую данное нарушение провоцирует наличие воспалительных процессов в желудке (гастрит), двенадцатиперстной кишке (дуоденит), желчного пузыря (холецистит, дискинезия желчевыводящих путей), поджелудочной железы (панкреатит), и оперативные вмешательства, а именно:
Симптомы заброса желчи в желудок
Признаки заболевания не отличаются специфичностью, однако, можно выделить несколько симптомов дуоденогастрального рефлюкса:

Диагноз ставится на основе жалоб пациента, анамнеза и ряда лабораторных и инструментальных исследований, таких как:
Необходимо принять во внимание, что некоторые методы диагностики заброса желчи в желудок проводятся натощак.

Медикаментозная терапия нейтрализует агрессивное воздействие компонентов желчи на слизистую оболочку и нормализует моторику ЖКТ. Ожидаемый эффект достигается при помощи:
И других препаратов, подбирающихся индивидуально в каждом случае.
Главная задача диетотерапии заключается в правильном режиме питания. Для начала необходимо:
После ослабления течения заболевания и по рекомендации врача рацион может быть расширен, путем ввода кисломолочных и молочных продуктов, свежих фруктов и овощей.
Правильное питание при дуоденогастральном рефлюксе способствует скорому улучшению самочувствия и его продолжительным ремиссиям.
Дуоденогастральный рефлюкс: современный взгляд на старую проблему

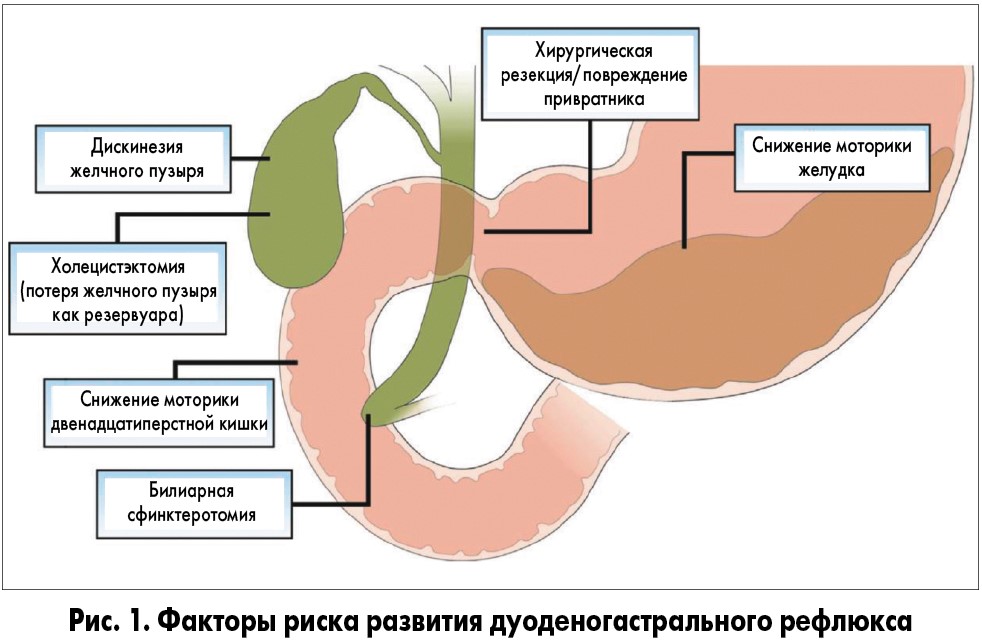
ДГР обычно возникает вследствие избыточного поступления желчи из двенадцатиперстной кишки, недостаточности привратника как барьера для ретроградного тока желчи, а также/или вследствие снижения антероградной перистальтики желудка и двенадцатиперстной кишки. Факторами риска развития первичного ДГР являются дисфункция желчного пузыря и дуоденальная дисмоторика. Вторичный ДГР нередко развивается после операций на желудке (резекция привратника, пилоропластика) или желчном пузыре/желчевыводящих путях (холецистэктомия, билиарная сфинктеротомия; рис. 1). Важное значение как в предотвращении развития ДГР, так и в очищении антрального отдела желудка от желчного рефлюктата играет 3-я фаза гастродуоденальной моторики – мигрирующий моторный комплекс, представляющий собой циклическую, стереотипно повторяющуюся сократительную активность желудка и тонкой кишки в межпищеварительный период. У пациентов с ДГР частота мигрирующих моторных комплексов снижена, что способствует пролонгации воздействия желчи на слизистую оболочку желудка и сопровождается эндоскопическими и гистологическими изменениями с наличием симптомов или без них.
Симптоматика при ДГР, как правило, «расплывчата» и весьма вариабельна. Она может включать абдоминальную боль, диспепсию, горечь во рту, тошноту и рвоту желчью, снижение массы тела, изжогу. Хотя истинная распространенность ДГР неизвестна, она имеет тенденцию к увеличению, что связано с повышением распространенности состояний, способствующих гастродуоденальной дисмоторике, таких как сахарный диабет 2 типа, бариатрические операции, прием опиоидных аналгетиков или других препаратов, замедляющих опорожнение желудка (антихолинергические средства, антидепрессанты, леводопа и др.).
Диагностика ДГР и билиарного рефлюкс-гастрита является достаточно проблематичной, особенно в тех случаях, когда хирургические факторы риска отсутствуют. Эндоскопические и гистологические данные могут быть неспецифическими или не всегда идентифицироваться клиницистами. Хотя общепринятых критериев диагностики нет, считается, что эндоскопически подтвержденного наличия ДГР в сочетании с гистологическими признаками гастрита достаточно для установления диагноза. Методы выявления ДГР включают его визуализацию при эндоскопии, обнаружение желчных солей в желудочном соке, измерение концентрации билирубина в желудочном соке с помощью волоконно-оптического спектрофотометра или радиосцинтиграфию (последние три исследования в клинической практике обычно не выполняются, а применяются в научных целях). Эндоскопическая картина чаще всего включает эритему слизистой оболочки желудка и наличие желчи в желудке; также могут определяться утолщение складок желудка, эрозии и атрофия слизистой оболочки. При гистологическом исследовании выявляют признаки химического гастрита, включая фовеолярную гиперплазию, отек, наличие гладкомышечных волокон в собственной пластинке и скудность клеток острого или хронического воспаления. Эти гистологические особенности сходны с теми, которые наблюдаются при гастропатиях, ассоциированных с приемом нестероидных противовоспалительных препаратов или другими химическими повреждениями, в связи с чем важно исключать конкурирующие этиологические факторы.
Ведение больных с ДГР и билиарным рефлюкс-гастритом включает как медикаментозное, так и хирургическое лечение. Хотя теоретически при ДГР повышается риск развития аденокарциномы желудка, что было показано на моделях у животных, у людей подобные эффекты не зафиксированы. Поэтому основной целью терапии является уменьшение выраженности симптоматики при помощи лекарственных средств. Однозначного мнения относительно необходимости проведения фармакотерапии при отсутствии симптомов в настоящее время нет.
Эффективность приема некоторых лекарственных препаратов оценивали в неконтролируемых или небольших контролируемых исследованиях с переменными результатами. Наиболее часто при ДГР применяются ингибиторы протонной помпы (ИПП), хотя механизм их действия при этой патологии не совсем ясен. Считается, что желчные кислоты вызывают повреждение из-за своих детергентных свойств, однако при более низких значениях рН последние преципитируются, а при более высоких значениях рН способны оказывать больший повреждающий эффект на слизистую оболочку желудка. Применение ИПП сопровождается выраженным снижением рН и уменьшением повреждающего воздействия желчных кислот на слизистую оболочку желудка.
В рандомизированном исследовании с участием 60 пациентов с ДГР после холецистэктомии изучали эффективность рабепразола в дозе 20 мг в день. Боль в эпигастральной области у пациентов в группе рабепразола уменьшилась на 30%, в контрольной группе (не получали лечения) – на 10%. Соответственно, выраженность изжоги уменьшилась на 35 и 15%. Эндоскопические показатели в группе рабепразола улучшились, хотя не ясно, было ли эндоскопическое исследование контролируемым и слепым.
В Украине зарегистрировано несколько препаратов рабепразола. Одним из наиболее широко применяемых препаратов является Барол (компания «Мега Лайфсайенсиз»), который при данной патологии рекомендуется принимать в дозе 20 мг на протяжении 4 недель.
В нескольких неконтролируемых и одном контролируемом исследовании изучали эффективность сукральфата, который обеспечивал гистологическое, но не симптоматическое улучшение. Исследовали также эффективность урсодезоксихолевой кислоты (УДХК) в дозе 1000 мг/сут у 12 пациентов с ДГР после предшествующей операции на желудке. При изучении содержания желчных кислот в желудочном содержимом во время лечения имело место изменение уровня УДХК. Пять пациентов в течение 4 недель принимали плацебо, а затем на протяжении 4 недель – УДХК; на фоне приема плацебо у этих пациентов эффекта не было, но после назначения УДХК симптоматика существенно уменьшилась. Дополнительно 7 пациентов лечились УДХК с последующим назначением плацебо; у всех было отмечено клиническое улучшение, однако у 3 из них отмечался рецидив симптомов после приема плацебо. Каких-либо изменений эндоскопической и гистологической картины отмечено не было.
В Украине зарегистрированы несколько препаратов УДХК, среди которых наиболее доступным в экономическом плане является Урсолив (компания «Мега Лайфсайенсиз»). Рекомендуемая схема приема препарата – 1 г/сут на протяжении не менее 4 недель.
В небольших контролируемых испытаниях исследовали также эффективность применения холестирамина в сочетании с альгинатами и простагландином Е2 в лечении пациентов с ДГР, однако эти препараты оказались неэффективными. Роль прокинетиков в лечении ДГР и рефлюкс-гастрита в контролируемых исследованиях до настоящего времени детально не изучена, хотя в клинической практике при этом состоянии они применяются очень широко.
Возможность хирургического лечения может рассматриваться только у пациентов с тяжелыми симптомами, как правило, в случаях развития ДГР вследствие предшествующей операции. Обычно используемые вмешательства включают изоперистальтическую петлю тощей кишки (Хенли), энтероэнтеростомию Брауна и холедохоеюностомию по Roux-en-Y, которая может быть применена для отвода желчи непосредственно от желчевыводящих путей после холецистэктомии. Эти процедуры могут быть эффективны в уменьшении выраженности симптомов, однако несут в себе риск таких осложнений, как изъязвления, стаз, формирование безоаров.

Таким образом, ДГР является частым состоянием, первично возникающим на фоне билиарной дисфункции и гастродуоденальной дисмоторики либо вследствие предшествующей операции на желудке или желчевыводящих путях. ДГР проявляется разными клиническими симптомами и снижает качество жизни больных. Классическим методом диагностики ДГР является эндоскопия. При наличии симптомов ДГР необходима нормализация режима питания, определенные диетические ограничения и назначение лекарственных средств. В качестве препаратов первой линии применяют ИПП (Барол), а при их недостаточной эффективности – препараты УДХК (Урсолив), сукральфат, прокинетики или комбинацию лекарственных средств. В отдельных случаях при наличии выраженных симптомов после предшествующего оперативного вмешательства и неэффективности медикаментозного лечения может осуществляться хирургическая коррекция.
Литература
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 2 (52), травень 2019 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Щорічно у світі реєструється близько 1,5 млрд випадків гострої діареї, яка є причиною загибелі понад 2 млн людей, причому в структурі летальності від діареї переважають діти перших 5 років життя та особи віком понад 65 років. Пандемія коронавірусної хвороби (COVID‑19) накладає свій відбиток на перелік патологій, що включаються фахівцями загальної практики в диференційний діагноз за наявності діареї.
Застосування нестероїдних протизапальних препаратів (НПЗП) й індуковані ними гастропатії залишаються актуальною проблемою сьогодення. Як свідчать дані Американської колегії ревматологів, понад 5% населення планети щодня використовують НПЗП як знеболювальні, протизапальні, жарознижувальні й антиагрегантні засоби. На НПЗП припадає більш як 70 млн призначень і понад 30 млрд безрецептурних таблеток, які щороку продаються в США (Ткач С. М. і співавт., 2015).
Функціональні розлади шлунково-кишкового тракту (ШКТ) є однією з найактуальніших проблем сучасної гастроентерології. Глобальна поширеність функціональної диспепсії (ФД) у дорослих становить 20,8%, а в Україні цей показник зростає до 30-40%. Серед усіх гастроентерологічних скарг майже 40% припадає на симптоми диспепсії, що часто зумовлює велику кількість дискусійних питань щодо її діагностики та лікування. Пропонуємо до уваги читачів доповідь завідувачки кафедри сімейної медицини факультету післядипломної освіти ДЗ «Дніпровський державний медичний університет», доктора медичних наук, професора Ірини Леонідівни Височиної, яка була представлена під час нещодавньої науково-практичної конференції «ІХ наукова сесія Інституту гастроентерології НАМН України. Новітні технології в теоретичній та клінічній гастроентерології».
15-16 вересня відбувся регіональний конгрес з міжнародною участю «Людина та ліки» (м. Дніпро, Україна – Білорусь), під час якого було висвітлено основні питання та проблеми в лікуванні захворювань, зокрема, наведено паралелі щодо значення мікрофлори кишечнику, а також супутніх патологій. З унікальною доповіддю «Мікробіом та ожиріння» виступила проректор з науково-педагогічної роботи та післядипломної освіти ПЗВО «Міжнародний європейський університет» (м. Київ), доктор медичних наук, професор Світлана Іванівна Доан.
Дуодено-гастральный рефлюкс: лечение и симптомы
Дуодено-гастральный рефлюкс – весьма неприятная проблема, которая сопровождается ощущениями дискомфорта, боли, жжения в области желудка и другими неприятными симптомами.
Причем не всегда эта ситуация носит патологический характер. Согласно статистике, ДГР встречается примерно у 15% людей, не имеющих проблем с работой пищеварительной системы.
Причинами этого являются несистематические нарушения питания, тяжелая физическая нагрузка, стресс.
О заболевании можно говорить лишь в тех случаях, когда рефлюкс возникает регулярно, больной испытывает недомогание на протяжении длительного периода времени. В этом случае изжога может являться симптомом серьезных заболеваний ЖКТ. Поэтому при появлении чувства жжения, необходимо обратиться к врачу и пройти обследование, особенно, если данная ситуация повторяется часто.
Характеристика ДГР
Дуодено гастральный рефлюкс представляет собой ситуацию, при которой нарушается нормальный процесс продвижения пищи. Изначально она, в частично переваренном состоянии, из желудка поступает в область двенадцатиперстной кишки. При наступлении определенных обстоятельств, часть этого пищевого комка меняет свое движение и возвращается обратно в желудок.
Происходит это в результате ослабления привратника – сфинктера, который разделяет полость желудка и двенадцатиперстной кишки.
Через привратник пища переходит из желудка в кишечник, этот же сфинктер препятствует ее ретроградному (обратному) перемещению.
В результате ослабления стенок сфинктера наблюдается частичное попадание пищевого комка обратно в желудок. Эта проблема сопровождается ощутимыми для пациента неприятными симптомами.
Причины заболевания и группы риска
Дуодено гастральный рефлюкс может возникать в результате различных неблагоприятных причин. Это могут быть как единичные факторы, так и серьезные заболевания пищеварительной системы, или же аномалии строения ЖКТ. К числу наиболее распространенных причин относят:
Симптомы и проявления
Симптоматика ДГР не является специфичной, то есть, те же самые признаки могут проявляться и при других заболеваниях, поэтому большое значение имеет дифференциальная диагностика, которая позволяет точно установить проблему. К числу таких проявлений принято относить:
Стадии и характерные признаки
Клиническая картина может иметь различную степень выраженности. Все зависит от стадии развития дуодено гастрального рефлюкса. Выделяют 3 степени тяжести патологии, для каждой из них характерна определенная симптоматика:












 Дуодено-гастральный рефлюкс – это патологический синдром, характеризующийся обратным током желчи из двенадцатиперсной кишки в желудок. Анатомической заслонкой между желудком и двенадцатиперсной кишкой является пилорический сфинктер. Он состоит из мышечного кольца, открывающегося по мере движения пищевого комка.
Дуодено-гастральный рефлюкс – это патологический синдром, характеризующийся обратным током желчи из двенадцатиперсной кишки в желудок. Анатомической заслонкой между желудком и двенадцатиперсной кишкой является пилорический сфинктер. Он состоит из мышечного кольца, открывающегося по мере движения пищевого комка.

 При лапароскопических операциях делают небольшие разрезы на передней брюшной стенке и с помощью оптической системы осуществляют необходимые манипуляции на пораженном органе. Операция малоинвазивная, легко переносится больными, а период заживления сокращается в несколько раз.
При лапароскопических операциях делают небольшие разрезы на передней брюшной стенке и с помощью оптической системы осуществляют необходимые манипуляции на пораженном органе. Операция малоинвазивная, легко переносится больными, а период заживления сокращается в несколько раз.





 При дуодено-гастральном рефлюксе содержимое двенадцатиперстной кишки забрасывается в желудочное пространство.
При дуодено-гастральном рефлюксе содержимое двенадцатиперстной кишки забрасывается в желудочное пространство.
