Признаки что фолликул лопнул
Овуляторный синдром
Одним из обязательных условий наступления беременности является овуляция
Для того, чтобы понять об овуляции более подробно, сначала необходимо разобраться в менструальном цикле. Это циклически повторяющиеся изменения в организме женщины, клиническим проявлением которых являются кровяные выделения из половых путей (менструация). Первый день менструации принято условно считать началом менструального цикла.
Эти циклические изменения в организме женщины направлены на возможность реализации репродуктивной функции и носят двухфазный характер:
1 фаза (фолликулярная) – здесь происходит созревание и рост фолликула и яйцеклетки в яичнике; после чего происходит разрыв фолликула и выход из него яйцеклетки – этот процесс и называется овуляцией. При регулярном менструальном цикле (28 дней) она происходит примерно на 12-14 день цикла.
2 фаза (лютеиновая) – связана с образованием желтого тела и изменениями в эндометрии, которые, при отсутствии оплодотворения яйцеклетки, приводят к кровяным выделениям. И далее запускается новый цикл.
Конечно же, каждую молодую девушку волнует вопрос: а созревает ли у меня яйцеклетка? Происходит ли овуляция? И как я могу это почувствовать?
Для того, чтобы определить, происходит ли овуляция, есть множество способов исследования, и все они имеют разную степень надежности: от осмотра гинеколога на кресле до ультразвуковых маркеров. И иногда овуляцию можно определить по комплексу симптомов (овуляторный синдром), но если вы ранее их у себя не обнаруживали, ни в коем случае не стоит расстраиваться, так как с ними сталкивается не каждая женщина, у многих овуляция протекает бессимптомно. Поэтому, если у вас есть вопросы или сомнения, проконсультируйтесь со своим гинекологом, не стоит стесняться задавать на приёме подобные вопросы.
Овуляторный синдром
Ну и конечно же, говоря об овуляции, невозможно не сказать об овуляторном синдроме. Это совокупность симптомов, возникающих у женщины во время выхода яйцеклетки из фолликула. Какие же симптомы испытывает женщина?
Есть несколько причин появления вышеперечисленных жалоб
При разрыве фолликула и выходе яйцеклетки происходит повреждение стенки яичника, что в свою очередь приводит к появлению болезненных ощущений. И, так же, при разрыве фолликула, некоторое количество фолликулярной жидкости и крови попадает в малый таз, что так же приводит к появлению болей. В таких ситуациях женщине рекомендуется половой покой, исключение физических нагрузок и прием спазмолитических препаратов (при необходимости). Как правило, овуляторный синдром проходит самостоятельно, в течение 1-2 суток.
Но стоит быть предельно внимательными, так как не любые боли в нижних отделах живота являются признаком овуляции. Это могут быть проявления инфекционно-воспалительных процессов и других заболеваний органов малого таза. Поэтому при возникновении вопросов или сомнений обязательно обратитесь к гинекологу, не стоит заниматься самолечением.
Запись на прием к врачу-гинекологу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Апоплексия яичника
Что такое апоплексия яичника?
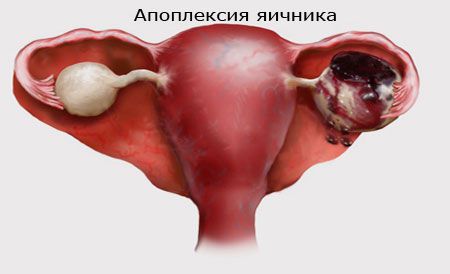
Апоплексия яичника – это внезапное кровоизлияние в паренхиму яичника и одновременно в брюшную полость из-за разрыва одного или нескольких сосудов, которые осуществляют питание. Болезнь чаще развивается у молодых женщин (20-35 лет). Апоплексия яичника относится к неотложным гинекологическим состояниям. Если вовремя не обратиться за специализированной помощью, может развиться обильное кровотечение, угрожающее пациентке геморрагическим шоком или даже летальным исходом.
Виды апоплексии яичника
Патология занимает 1,5-3% в структуре общей гинекологической патологии. Классификация заболевания базируется на оценке состояния пациентки и объеме кровопотери. Выделяют следующие степени тяжести апоплексии яичника:
Симптомы апоплексии яичника
Спонтанное кровотечение в паренхиму яичника – медицинская проблема, которую женщина не может не заметить. Основополагающим симптомом в развитии апоплексии является внезапная острая боль в нижней части живота, которая связана с разрывом сосуда. Дискомфортные ощущения возникают со стороны пораженного яичника. При массивном внутрибрюшном кровотечении может наблюдаться распространение боли на всю поверхность живота.
Кроме болевого синдрома присутствуют следующие признаки:
Иногда женщины ощущают тянущую боль или дискомфорт в нижней части живота еще до непосредственного разрыва сосуда. Это может быть связано с отеком яичника и рядом функциональных изменений, предшествующих апоплексии.
При появлении указанных признаков необходимо немедленно обращаться за специализированной помощью. Внутрибрюшное кровотечение, которое возникает после разрыва сосуда, может стать причиной развития серьезных осложнений.
Причины апоплексии яичника
В основе заболевания лежит спонтанное кровоизлияние в ткань яичника и брюшную полость. Нарушение целостности артерий или вен может возникнуть на фоне органических изменений самого яичника. Статистически болезнь чаще развивается в фазе овуляции, когда наблюдается максимальная функциональная нагрузка на его сосудистую систему.
Предрасполагающими факторами риска развития апоплексии являются:
Указанные состояния сопровождаются сниженной толерантностью сосудов. Однако нарушение целостности артерий или вен происходит под влиянием провоцирующего фактора. В роли триггера могут быть:
Сахарный диабет, ожирение, хронический стресс также повышают риск развития спонтанного разрыва сосудов яичника.
Овуляция
В первой фазе менструального цикла происходит рост и созревание главного фолликула, который называют доминантным. Овуляция – это разрыв стенки доминантного фолликула и выход яйцеклетки. Она попадает в маточную трубу. В течение суток она может быть оплодотворенной. Доминантный фолликул во 2-й фазе цикла трансформируется в желтое тело, основной функцией которого является синтез прогестерона.
Функционирует желтое тело 10–12 суток. Если зачатия не происходит, то яйцеклетка погибает, желтое тело регрессирует, вследствие чего наступает менструация.
Симптомы овуляции
У большинства женщин овуляция протекает абсолютно бессимптомно, хотя некоторые представительницы слабого пола говорят, что наступление таких дней они могут испытывать заранее. Во время овуляции женщина может ощущать боли тянущего характера внизу живота. Они могут иметь очень выраженный характер. Это нарушение называется овуляторным синдромом. Дискомфорт длится несколько суток. У женщины могут измениться выделения, стать более вязкими. Во время овуляции у нее повышается сексуальное влечение. Созревание яйцеклетки изменяется по дням следующим образом:
Исследования на протяжении одного цикла считаются непоказательными. Продолжительность менструального цикла напрямую зависит от скорости созревания яйцеклетки в первой его фазе, до наступления овуляции. Стандартный классический вариант – это 14 дней при 28-дневном цикле.
После выхода яйцеклетки начинается вторая фаза цикла (лютеиновая) и у одной и той же женщины она постоянная – от 12 до 16 дней, но чаще всего 14. В длинном цикле период созревания яйцеклетки больше, чем в стандартном, и овуляция происходит позже. Например, если у женщины длительность цикла 32-35 дней, то выход яйцеклетки приходится не на середину цикла, как многие считают, а на 18-21-й ДЦ или за две недели до начала следующих месячных.
Ультразвуковая фолликулометрия
Несколько процедур УЗИ при помощи вагинального датчика могут рассчитать день овуляции или зачатия у женщины. Визит в кабинет УЗИ осуществляется 3-4 раза за цикл с интервалом – каждые 2-3 дня. Если цикл нерегулярный, врача придется посетить 3–4 раза, начиная с 7-го дня после окончания месячных – через каждые 2–3 дня.
Если же цикл регулярный, стоит провести УЗИ за 2–3 дня до предполагаемого дня. При 30-дневном цикле ультразвуковой мониторинг начинают на 10-11 сутки цикла, т. е. примерно за 4-5 дней до середины месячного цикла. Последующие сеансы ультразвукового контроля за яйцеклеткой проводятся через каждые двое суток и длятся до момента выхода яйцеклетки. Наступление овуляторного периода подтверждается ультразвуковой диагностикой, когда накануне размеры фолликула составляли 20-24 мм, а теперь начался рост желтого тела. Процедура может проводиться через влагалище либо через брюшную стенку. При интравагинальном исследовании никакой предварительной подготовки не требуется, главное, опорожнить мочевой пузырь. При абдоминальном исследовании проводится традиционное обследование через брюшную стенку. Чтобы оно прошло без затруднений, за трое суток до мониторинга необходимо исключить все продукты, способные спровоцировать метеоризм или вздутие, а в день осмотра необходимо не кушать и выпить не меньше литра воды.
Тесты на овуляцию
Если же отследить фолликул можно с помощью УЗИ, тогда тесты на овуляцию можно сделать дома. Действуют они так: за 24–36 часов до выхода яйцеклетки из яичника в моче резко повышается количество лютеинизирующего гормона (ЛГ). За день-два до этого он словно «выталкивает» яйцеклетку через стенку яичника.
Тесты на определение овуляции определяют, повышено ли количество гормона. Они также позволяют высчитать благоприятные для зачатия дни. За 5–6 дней до предполагаемой овуляции дважды в день проводят тесты. Поскольку нас интересует овуляция при цикле в 30 суток, то примерно с 13 дня нужно начинать проведение измерений. Если овуляции не наблюдается, то вторая полоска будет отсутствовать. А вот накануне или на 15 день тестовая черта будет такой же яркой, как и контрольная. Подобный признак говорит, что грядет наступающий овуляторный период, которого надо ждать в ближайшие 24 часа. Нужно опустить полоску в емкость со свежей мочой на несколько секунд, затем положить на сухую поверхность и спустя минут пять считать полученный результат. тестирование проводится по аналогии с тестами на выявление зачатия.
Метод базальной температуры
Этот метод предполагает измерение температуры в прямой кишке (ректально). Ее измеряют сразу после сна в течение цикла. Для этого необходимо пользоваться одним градусником. Сбивать его нужно накануне сна. Замеры производятся утром, сразу после пробуждения. Правильное измерение базальной температуры поможет определить, нормальная, ранняя или поздняя овуляция у пациентки. Это один из самых простых способов определения благоприятных дней для зачатия. Делать это нужно после утреннего пробуждения, при этом с постели вставать нельзя. Только проснулась, и сразу за градусник. Все результаты нужно скрупулезно отмечать на специальном графике. В конце цикла все точки с результатами измерений соединяют в ломаный график. Во время месячных измерения не проводятся. В первый день цикла температура достигает 36,9°C. За несколько дней до овуляции она может равняться 36,2°C – 36,4°C. Увеличение температуры до 37°C – 37,4°C свидетельствует о том, что происходит овуляция. Если же температура после овуляции повышается, вероятно, женщина забеременела.
Календарный метод
Этот метод определения овуляции подходит тем, у кого регулярный цикл месячных. Именно за 14 дней до начала нового цикла наступает полноценная овуляция. Для того, чтобы определить календарь дней для зачатия, необходимо проанализировать последние 3 месяца. Первый день менструального цикла – это первый день менструации. Именно за 12–14 дней до начала нового цикла наступает полноценная овуляция. Цикл меняется под влиянием различных факторов – состояние здоровья, нервное перенапряжение, стресс, физическая активность, смена климата при путешествии и так далее.
Метод оценки цервикальной слизи
Перед овуляцией в яичниках женщины происходит всплеск выработки эстрогенов. Это приводит к увеличению продукции слизи клетками влагалища и шейки матки. Эта слизь является тягучей, что можно проверить, растянув ее небольшое количество между пальцами где-то на 2 см.
Почему не наступает овуляция?
Овуляция может отсутствовать по разным причинам. Их можно разделить на 2 группы: физиологические и патологические.
Не стоит переживать по поводу отсутствия овуляции в таких случаях:
Овуляция – причины отсутствия
Ранний разрыв фолликула также может спровоцировать
Далеко не во всех случаях женский организм работает, как часы. Отсутствие овуляции при регулярных месячных называют ановуляцией. Если это явление происходит не более 2 раз год, беспокоиться не нужно. Об отсутствии овуляции при регулярных месячных можно судить только после длительного наблюдения за организмом (не менее 3 месяцев).
Что такое фолликулярная киста яичника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Попенко Е. В., гинеколога-эндокринолога со стажем в 34 года.
Определение болезни. Причины заболевания
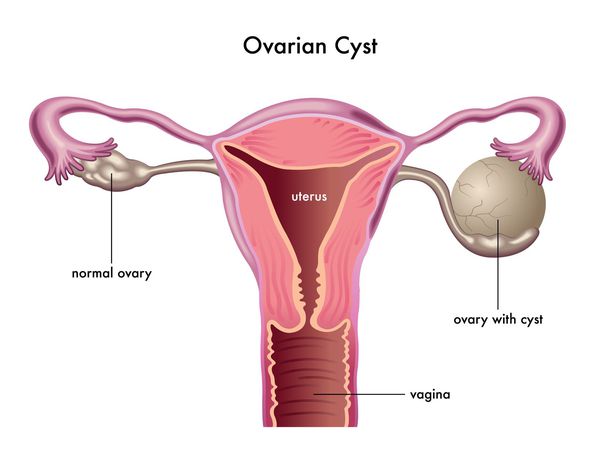
Фолликулярная киста яичника (не лопнувший фолликул) — это ретенционное функциональное опухолевидное образование яичника, представленное полостью, которая заполнена жидкостью.
Доброкачественные новообразования яичников составляют 12-25% опухолей женской репродуктивной системы, снижают возможности женщины забеременеть и часто являются показанием для хирургического вмешательства. [1] Кисты яичников составляют в среднем 17% всех овариальных образований, значительная часть которых представлена ретенционными — 70,9% случаев. [2] Фолликулярные кисты яичников представляют собой наиболее распространенную патологию у женщин репродуктивного возраста. Среди доброкачественных новообразований яичников на их долю, по данным отечественных и зарубежных авторов, приходится до 80% случаев. Эти образования возникают у женщин в любом возрасте.
Фолликулярная киста развивается из зрелых преовуляторных фолликулов или антральных фолликулов и представляет собой однокамерное тонкостенное образование, наполненное прозрачным и светлым содержимым. Чаще всего бывает односторонней. Размеры варьируют от 2 до 20 см.
Репродуктивные органы женщины:
Данная патология с высокой частотой встречается у женщин с бесплодием. Известно, что у женщин с фолликулярными кистами повышается содержание эстрадиола в крови, который, по данным литературы, является одним из факторов, участвующих в образовании фолликулярных кист. [3]
Опухолевидные процессы развиваются чаще всего на фоне длительно текущих воспалительных заболеваний, неадекватного применения антибиотиков, гормональных препаратов. Все это приводит к стойкой дестабилизации иммунного гомеостаза, который является тем фоном, на котором возникают кистозные образования яичников. [4]
Впервые фолликулярная киста яичника была описана в 1827 году как «водяная болезнь» у бездетной сорокалетней женщины. На тот момент это заболевание считалось неизлечимым. С тех пор ученые всего мира пытались разобраться в этиологии и патогенезе возникновения этих новообразований яичников. В 1972 г. ввели понятие апоптоза (запрограммированная гибель клеток). Исследователи вплотную занялись изучением взаимосвязи апоптоза, стероидогенеза и функционирования яичников. В результате изучения возникла одна из теорий возникновения фолликулярных кист яичников — гормоно-генетический фактор.
В начале ХХ в. были выдвинуты еще две теории возникновения кист яичников, основанных на нарушениях функционирования гормональной системы и воспалительных процессах инфекционного характера в придатках.
На сегодняшний день точная этиология образования фолликулярной кисты доподлинно не известна. Основной причиной считается отсутствие овуляции. В свою очередь, отсутствие овуляции, чаще всего, связано с гормональными нарушениями. Дисбаланс гормонов проявляется в виде гиперэстрогении, повышения уровня фолликулстимулирующего и недостатке лютеинезирующего гормона.
Факторы риска
Наиболее значимыми факторами риска развития фолликулярных кист яичника сегодня считаются:
При разработке терапевтического и профилактического направления врачи сегодня стараются учитывать все три теории возникновения фолликулярных кист яичников.
Наиболее изученные причины возникновения фолликулярных кист яичников:
Также на развитие фолликулярной кисты может оказывать влияние психологический фактор.
Симптомы фолликулярной кисты яичника
При формировании гормонально неактивной фолликулярной кисты яичника симптомы, как правило, отсутствуют. Такие кисты определяются только при проведении ультразвукового исследования и самостоятельно исчезают в последующих менструальных циклах.
Задержка месячных при фолликулярной кисте
При формировании гормонально активных фолликулярных кист женщину могут беспокоить нарушения менструального цикла с задержкой менструации или кровянистыми выделениями в межменструальный период.
Также женщину может беспокоить тяжесть внизу живота и боли со стороны расположения кисты яичника.
Патогенез фолликулярной кисты яичника
У каждой женщины овариальный запас яичников заложен генетически. При рождении каждая девочка имеет около 1 миллиона яйцеклеток. На момент полового созревания их остается около 300 тысяч. С началом менструации ежемесячно начинает расти несколько фолликулов с яйцеклетками и только один доходит до овуляторного состояния. Это обеспечивается атрезией (обратным развитием) остальных фолликулов, начавших свой рост в данном менструальном цикле.
Как формируется фолликулярная киста
Если разрыв фолликула во время овуляции не происходит и он не атрезируется, то при наполнении жидкостью в результате выпота из кровеносного русла и секреции фолликулярных клеток, образуется киста.
Классификация и стадии развития фолликулярной кисты яичника
Выделяют фолликулярные кисты правого и левого яичников. Однако различаются они только по локализации, других отличий между ними нет.
Осложнения фолликулярной кисты яичника
Чем опасно это заболевание
Фолликулярная киста яичника опасна тем, что существует риск перекрута её ножки и разрыва кисты (апоплексия яичника).
Признаки перекрута ножки фолликулярной кисты яичника:
Разрыв фолликулярной кисты яичника проявляется кинжальной болью со стороны локализации, обморочным состоянием, тошнотой и рвотой, температура тела при этом остается в норме.
Если при этом возникает кровоизлияние в брюшную полость, то развивается учащённое сердцебиение (тахикардия), падение артериального давления, кожные покровы становятся бледно-синюшными, появляется слабость, сонливость, развивается шоковое состояние.
Перекрут фолликулярной кисты яичника и разрыв яичника являются острыми состояниями, требующими экстренной оперативной помощи. Спаечный процесс после проведённой операции может привести к непроходимости маточных труб и, соответственно, к трубному бесплодию. Кроме того, само наличие фолликулярной кисты будет препятствовать созреванию нового фолликула до овуляторной стадии, и бесплодие в данном случае будет связано с отсутствием овуляции.
Диагностика фолликулярной кисты яичника
К кому обратиться: диагностикой и лечением фолликулярной кисты яичника занимаются врач ультразвуковой диагностики и гинеколог. В некоторых случаях эти две специальности совмещает один доктор.
Как обследовать:
Кроме ультразвука используются методы компьютерной томографии, магниторезонансной томографии органов малого таза и лапароскопии, при которой возможна одновременно и диагностика, и лечение.
Что нужно обследовать:
При выявлении фолликулярной кисты яичника на УЗИ исследуется уровень СА 125 в сыворотке крови. В план обследования входят:
Обусловлен данный перечень обследования необходимостью применения гормональной терапии во время наличия кисты, реабилитации и профилактики рецидивов после лечения.
Диагностика и удаление кисты яичника во время беременности
При беременности фолликулярная киста не образуется.
Лечение фолликулярной кисты яичника
Тактику лечения фолликулярной кисты яичника выбирают в зависимости от размеров и динамики роста этого образования, возраста пациентки и необходимости реализации репродуктивной функции.
Дискуссионными являются вопросы о необходимости активного медицинского вмешательства при впервые выявленных бессимптомных кистах, оперативного лечения при отсутствии осложнений, выбора объёма операции и метода гемостаза.
Если киста менее 5 см, имеет бессимптомное развитие и не вызывает функциональных нарушений, практикуют выжидательную тактику. На протяжении трех менструальных циклов без применения препаратов проводится ультразвуковое наблюдение за кистой.
Консервативная терапия. Медикаментозное лечение
При использовании медикаментозных средств для лечения кисты яичника возможно применение оральных контрацептивов. Для этих целей назначаются однофазные низкодозированные оральные контрацептивы. Они своим действием блокируют работу яичников, тем самым предотвращая образование новых фолликулярных кист. Действие оральных контрацептивов способно снизить рост фолликулярной кисты, вплоть до полного рассасывания. Происходит нормализация менструального цикла в целом, снижается риск возникновения рака яичника.
Почему лечение фолликулярной кисты яичника необходимо
Вопрос об оперативном лечении возникает при экстренных ситуациях, угрожающих жизни пациентки: перекрут ножки кисты яичника, апоплексия яичника. Также удаление фолликулярной кисты яичника показано при персистирующей форме кисты, быстром росте образования, больших размерах.
Лапароскопические операции при кисте яичника
Лапароскопическая цистэктомия с соблюдением принципа функциональной хирургии — «золотой» стандарт оперативного лечения кист. Несмотря на то, что эта операция позволяет сохранить орган, пока до конца не удалось установить, как хирургическое лечения кист отражается на репродуктивной функции. [6]
Чаще всего удаление фолликулярной кисты яичника проводится лапароскопическим доступом с вылущиванием кисты, иногда с резекцией яичника. При этом оперативное лечение с применением резекции части яичников резко снижают фолликулярный резерв, что приводит к необходимости использования донорских ооцитов в программе ЭКО даже у молодых пациенток.
Учитывая тот факт, что наиболее часто встречаются фолликулярные ретенционные кисты (по данным гистологического исследования), наиболее актуальным является для сохранения фолликулярного резерва недопущение проведения резекции яичников. В настоящее время для лечения кист яичников широко применяется метод тонкоигольной аспирации с последующим цитологическим исследованием аспирата. Данный метод позволяет полностью сохранить существующий фолликулярный резерв, удалить кисту яичника, исследовать ее содержимое без операции, без наркоза, без потери трудоспособности.
Удаление кисты яичника методом тонкоигольной аспирации под контролем ультразвукового исследования проводится в условиях операционной.
Под местной аппликационной анестезией 10% раствором Лидокаина (спрей 6 доз), используется аппарат для УЗИ с влагалищным датчиком и стерильным пункционным адаптером. Ультразвуковым датчиком в боковой свод влагалища выводится яичник с кистой на пункционную линию, и через влагалище иголкой 16G проводится пункция кисты.
После введения иглы в полость кисты яичника шприцом проводится аспирация ее содержимого. Проводится визуальный осмотр полученного аспирата, измеряется количество и оценивается его характер (цвет, наличие примесей). Аспират обязательно должен направляться на цитологическое исследование в онкологический диспансер.
Послеоперационный период
Физиотерапия
Методы физиотерапии для лечения фолликулярной кисты яичника не используются.
Прогноз. Профилактика
Прогноз фолликулярных кист яичников благоприятный. Данная патология хорошо поддается лечению. Но нужно помнить о том, что возможен рецидив кисты. По этой причине необходимо динамическое наблюдение за пациенткой с использованием ультразвукового исследования.
Профилактика образования фолликулярной кисты яичника включает: