Прижизненное патологоанатомическое исследование что это
Что такое патологоанатомическое вскрытие?
У патологоанатомического вскрытия существуют синонимы – «некропсия», «аутопсия», «секция» и другие. Также вскрытие разделяют на патологоанатомическое исследование, необходимое для подтверждения ранее сделанных врачами выводов относительно причин смерти, и судебно-медицинскую экспертизу. Первую проводят в общем случае и по ряду причин от неё можно отказаться. Например, если скончавшемуся был поставлен диагноз СПИД или одно из онкологических заболеваний. Конфессиональная принадлежность как причина рассматривается при наличии заполненной за последние полгода амбулаторной карты.
Для чего нужно вскрытие?
Некропсию делают для установления точных причин смерти. Во избежание ошибок патологоанатом делает множественный забор проб и детально изучает, в каком состоянии находились органы умершего во время оперативного вмешательства. Спешка в этом деле не приветствуется, ибо только тщательность исследований даёт гарантию верного результата. В среднем на одного умершего сотрудник морга уделяет 1-3 часа. Далее анализы попадают в лабораторию и лишь после получения всех результатов выставляется окончательный диагноз.
Данные о случившихся смертях составляют сухую статистику. Но кроме цифр эксперты смогут изучить и другие побочные факторы. Так, кончина во время экспериментального лечения и дальнейшая секция поможет врачам определиться, что пошло не так во время назначенных медицинских процедур, каков отклик у больных на то или иное лекарство.
Патологоанатомическое исследование и судебно-медицинская экспертиза
Два понятия, обозначающих по сути вскрытие, отличаются своей направленностью и средствами обеспечения.
Важно! Если в ходе стандартной секции у патологоанатома возникнут подозрения на неестественность летального исхода или первичный диагноз не найдёт подтверждения, то тело отправляют на дообследование в Бюро судебно-медицинской экспертизы.
Основные этапы патологоанатомического вскрытия
Точное следование регламенту проведения вскрытия и внимательность – залог установления действительных причин смерти. Перечислим этапы, что составляют основу некропсии:
Осмотр телесных покровов
Вскрытие и исследование брюшной полости
Традиционно аутопсия проводится путём Y-образного разреза брюшной полости. Очень важно не коснуться при секции внутренних органов – ведь это может повлиять на истинность конечных результатов. В первую очередь обращают внимание на внутренние органы находящиеся под подозрением. При летальном исходе во время лечения проверяют, какой была реакция печени на вводимые медикаменты.
Укладывание внутренних органов обратно в брюшину
В российских клиниках принято укладывать на место извлечённые внутренние органы из брюшины. Такая же практика внедрена и в странах Евросоюза. А вот на американском континенте внутренности уничтожаются, а брюшина наполняется вспомогательными материалами. В обоих случаях патологоанатомы стараются аккуратно зашить тело усопшего, дабы во время похорон не были видны следы от разрезов.
Лабораторные анализы биоматериалов
Исследованием биоматериалов занимается группа лабораторных экспертов. Иногда анализы проводятся и самими патологоанатомами. Множественность лабораторных исследований не позволяет проводить их все по отношению к каждому трупу. И хотя требуемый биоматериал собирается в полном объёме, это не означает, что он весь используется. Если очевидность причин смерти доказана, например, от пулевого ранения, то гистологический анализ на наличие опухолей не проводится.
Составление отчёта
В завершении ответственный сотрудник морга составляет отчёт, в котором указываются проведённые при вскрытии действия, взятые пробы, результаты анализов и экспертное заключение. Своей подписью исполнитель удостоверяет достоверность изложенных в документе данных.
Реконструкция тела и бальзамирование
Как уже было упомянуто ранее, при зашивании разрезов после аутопсии сотрудники стремятся максимально воссоздать прежний облик почившего. Аккуратные швы, сокрытие их с помощью похоронного грима и прочих манипуляций позволяют провести прощание с усопшим, подвергшимся вскрытию, при открытом гробе. При необходимости используют инъекции и примочки с бальзамирующим раствором для приостанавливания патогенных процессов, что проходят в мёртвом теле.
Как проводится гистологическое исследование: виды, методы, особенности
Злокачественные новообразования — это группа заболеваний, насчитывающая несколько тысяч видов опухолей разных типов и разной степени злокачественности. Они подразделяются на большие группы в зависимости от того из каких тканей они развиваются: если из эпителиальных (барьерных) — то это раки, если из соединительных тканей (мягких тканей и костей) – саркомы, если из лимфоидных (иммунных) – лимфомы/лейкозы. От того насколько правильно верифицирована опухоль (определен ее тип, степень злокачественности и другие характеристики) зависит правильность и эффективность лечения. Важную роль в этом играют гистологические исследования.
О том, как проходят гистологические исследования, какие задачи кроме диагностических они позволяют решать, что влияет на сроки их выполнения рассказывает заведующая патологоанатомическим отделением с прозектурой НМИЦ онкологии им. Н.Н. Петрова, к.м.н. Анна Сергеевна Артемьева.
Что служит материалом для патоморфологических (гистологических) исследований?
Процесс получения фрагмента ткани (биоптата) — биопсия – это несколько разных способов забора материала для гистологического исследования.
Биопсию внутренних органов делают под УЗИ-навигацией, либо с помощью хирургического вмешательства.
Как обрабатывают эти материалы для проведения гистологического исследования?
1 Этап. Фиксация — «консервирование» биоптата в формалине — специальном химическом растворе, который предотвращает гниение, позволяет сохранить структуры ткани.
Фиксация биоптата может занимать от 6 до 24 часов – в зависимости от его вида и размера.
Операционный материал фиксируется дольше, в несколько этапов. Сначала предварительная фиксация, которая занимает примерно 12 часов. Затем вырезка нужных фрагментов и повторная фиксация еще 24 часа.
Соотношение объема материала к объему формалина должно быть 1:20.
2 Этап. Процессинг — процесс обезвоживания, обезжиривания и пропитки материала парафином. Автомат перемещает кусочек материала из раствора в раствор.
В качестве растворов применяются: абсолютированный изопропиловый спирт (6-8 смен), ксилол (2 смены), расплавленный парафин (2 смены).
Программа разнится для «жирного» материала (к которым относятся, например, ткани молочной железы) и «нежирного» – 36 и 24 часа соответственно.
Процесс получения парафиновых блоков.
3 Этап. Изготовление парафинового блока. Кусок материала помещается в форму с расплавленным парафином (уже другим нежели во время процессинга – с более высокой температурой плавления) и охлаждается. Выполняется вручную, сложно ускорить.
4 Этап. Изготовление срезов. Толщина образца — кусочка ткани, залитого в парафин – 1-3 мм. Толщина каждого среза 4-5 мкм (0,004-0,005 мм). Выполняет лаборант с использованием специального инструмента – микротома.
Срезы монтируются на стекла и должны высохнуть.
Несмотря на то, что часть материала теряется при выравнивании в микротоме, при должном профессионализме, из одного образца — материала от одной биопсии, операционного материала от одной опухоли, возможно изготовить около 100 стекол (микропрепаратов).
Для чего делаются срезы?
Срезы делаются для рутинной окраски гематоксилинном и эозином, иммуногистохимического исследования и других видов исследований.
Срезы для всех исследований используются одинаковые, различается окраска, могут отличаться стекла, на которые они монтируются, так для ИГХ и FISH нужны специальные адгезивные стекла или заряженные стекла.
Блоки и стекла способны храниться долгие годы и использоваться для проведения дополнительных гистологических исследований, пересмотров, а также в научных целях.
Архив гистологических материалов собирается в НМИЦ онкологии им. Н.Н. Петрова с 1927 года и содержит более 10 млн единиц хранения (микропрепараты — стекла, парафиновые блоки, архивные карточки, влажный архив).
Какие виды гистологических исследований наиболее информативны?
Что позволяют определить разные виды гистологических исследований
Гистологическое исследование – что это такое?
Позволяет верифицировать опухоль – то есть определить из каких клеток она состоит (из какой ткани она развивается), степень ее дифференцировки (зрелости).
Рутинная окраска, выполняющаяся при гистологическом исследовании, позволяет выявить патологический процесс в анализируемом материале (биоптате, операционном материале):
Также, в большинстве случаев, благодаря рутинной окраске, можно определить степень злокачественности опухоли и, если она достаточно зрелая, то какова ее природа.
Окрашенные срезы под микроскопом
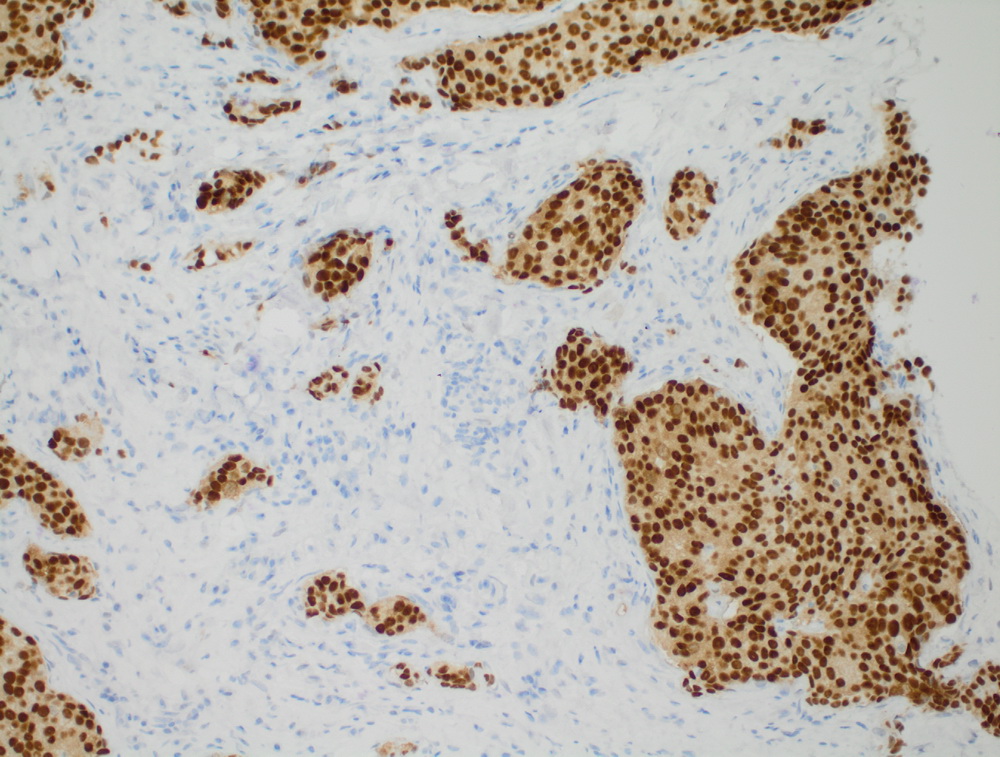 |
Инвазивный протоковый рак er 100%.
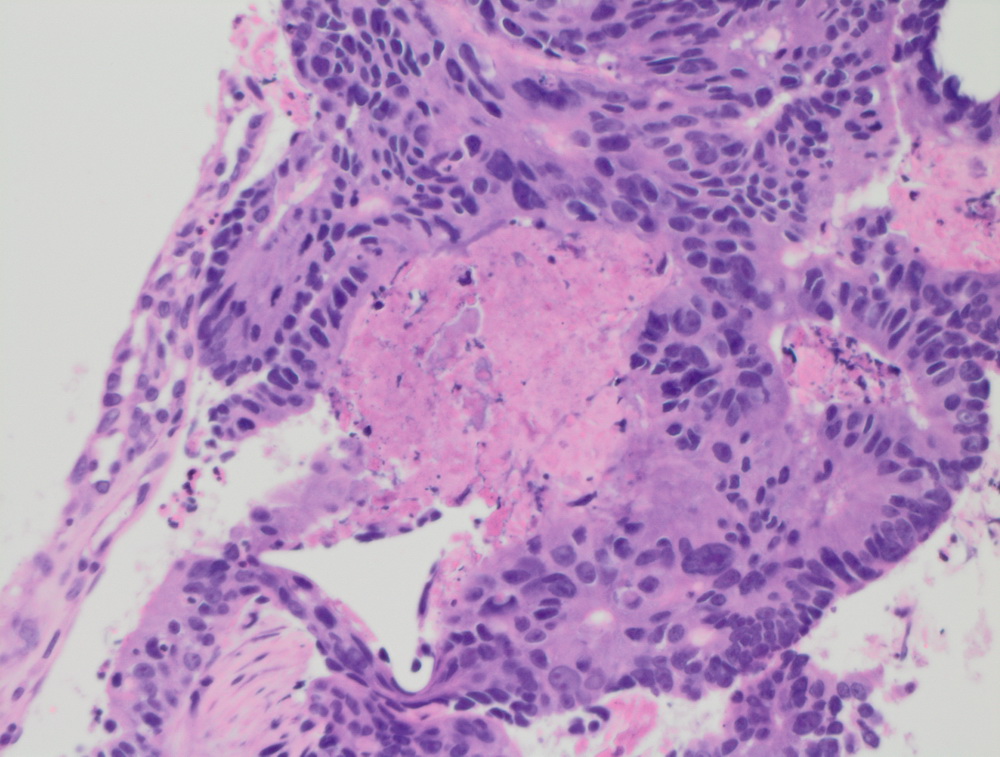
Карцинома сигмовидной кишки.
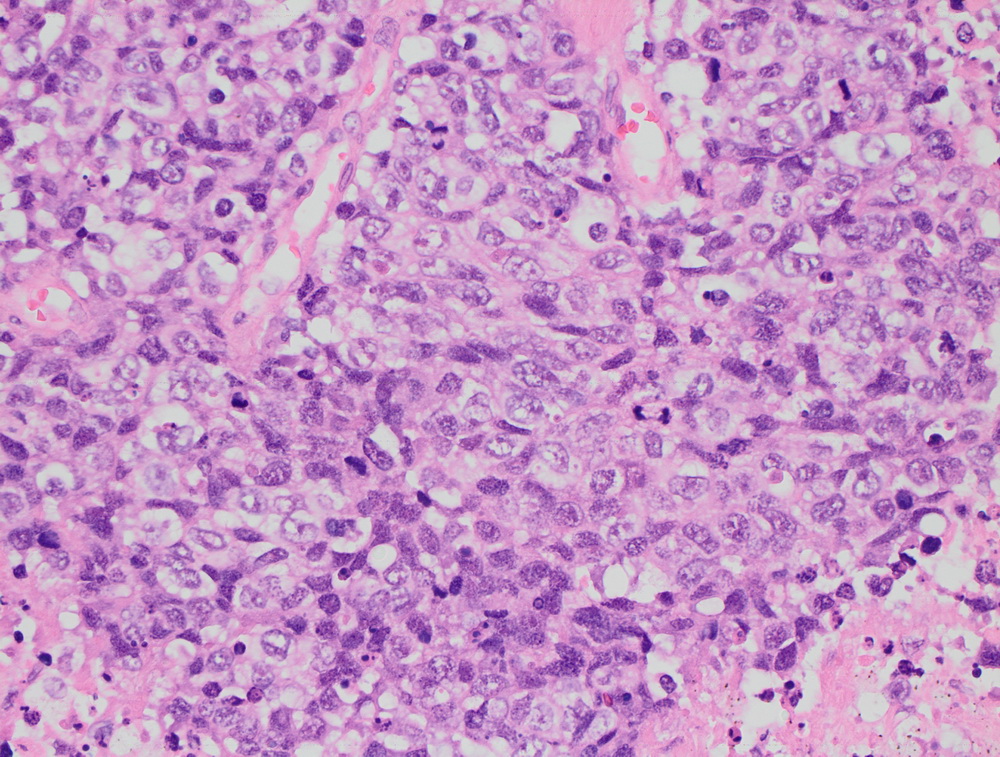
Крупноклеточная нейроэндокринная опухоль.
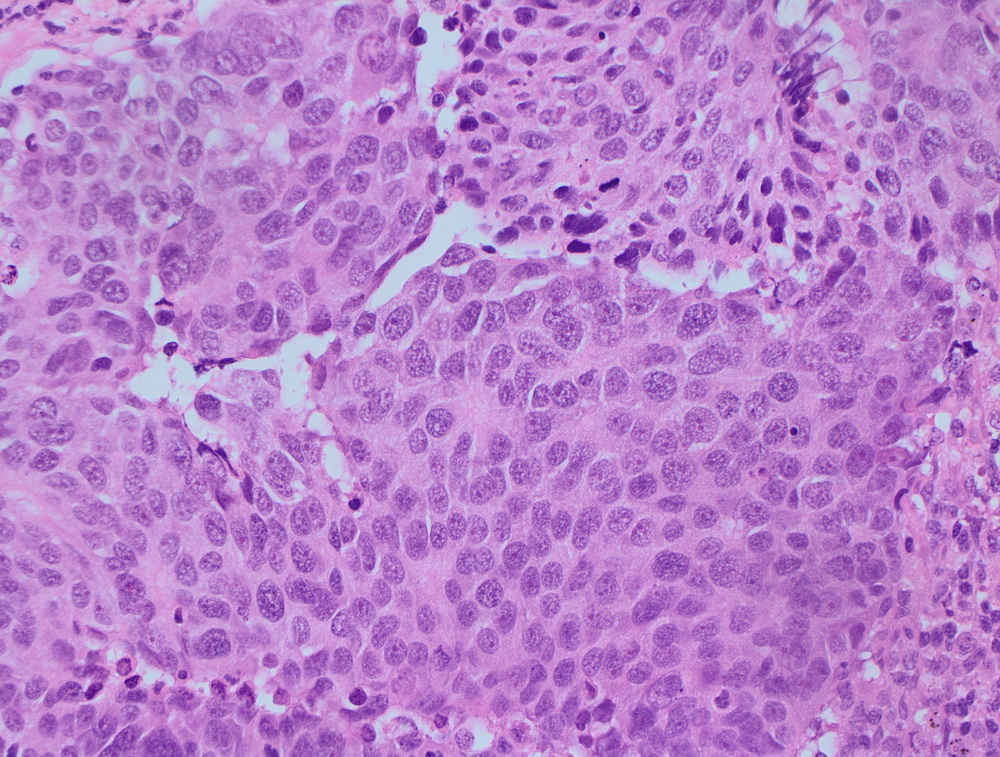
МТС крупноклеточной нейроэндокринной опухоли.
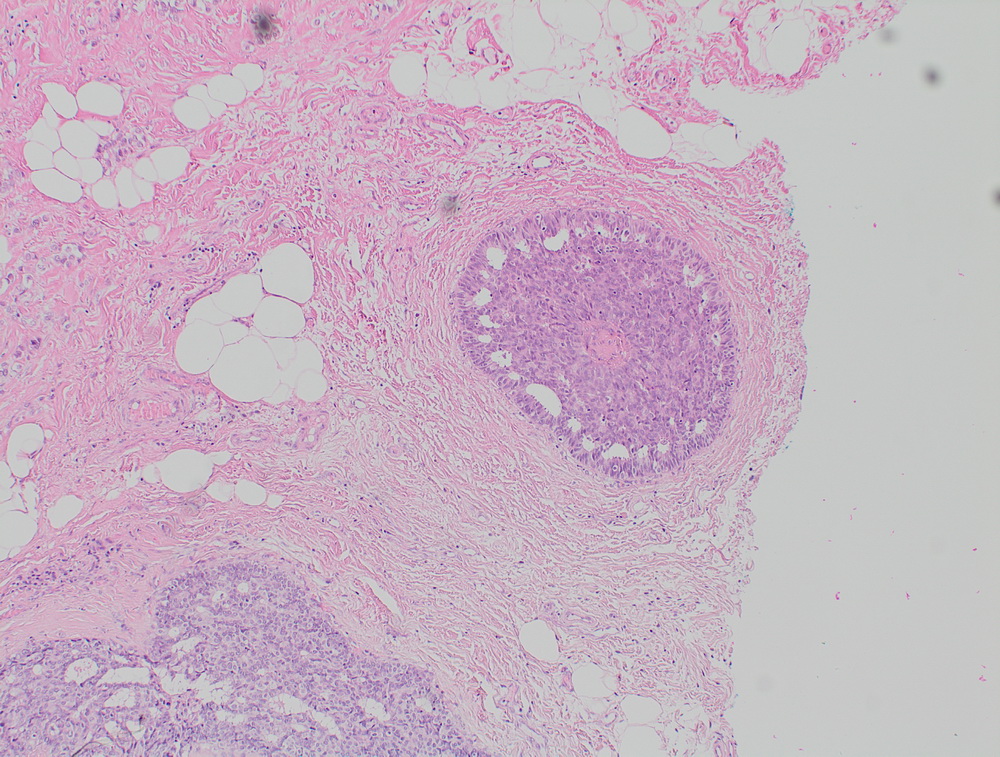
Неспецифический рак молочной железы. Участок in situ карциномы внутри протока, криброзного типа.
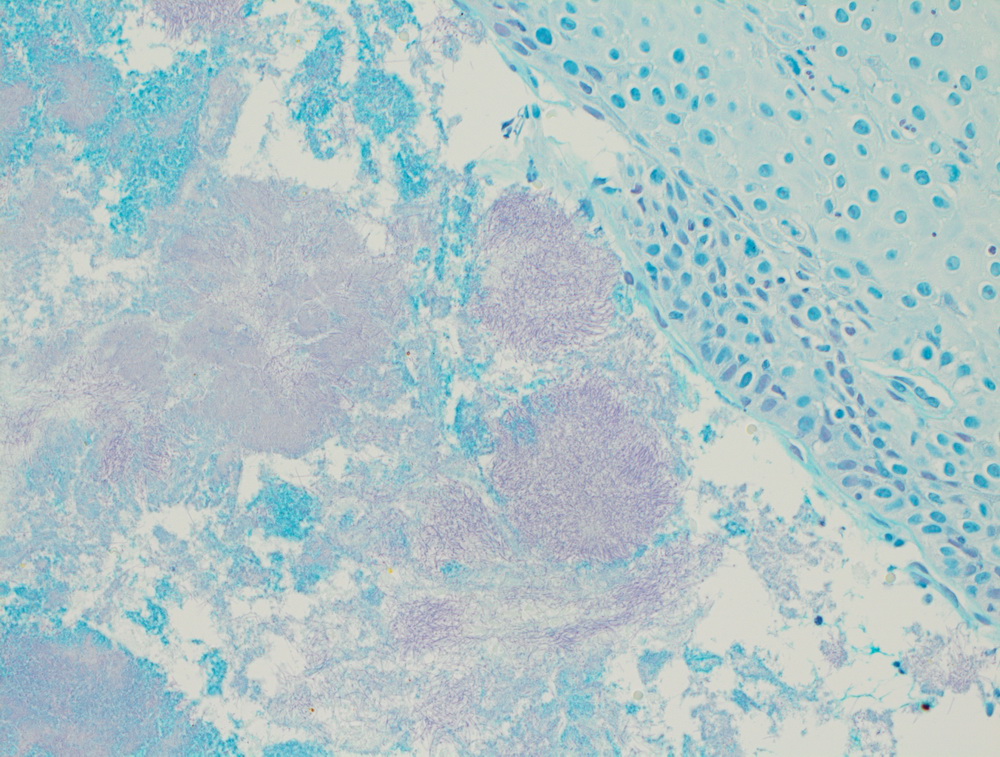
Низкодифферинцированный рак пищевода.
При гистологическом исследовании биоптата и операционного материала можно оценить распространенность: размер опухоли и прорастание в окружающие ткани, насколько затронуты лимфоузлы и есть ли метастазы в отдаленные органы (если эти все структуры присланы для гистологического исследования). При консультации готовых микропрепаратов – стекол, это, как правило, невозможно, если опухоль больше размеров гистологической кассеты или рассечена предыдущим исследователем и не предоставлены данные макроскопического исследования.
Во время гистологического исследования изучаются все стекла от одного образца – материала, полученного от одного вмешательства — одной операции или одной биопсии, вне зависимости от их количества, это считается одной консультацией.
Сроки выполнения гистологического исследования зависят от количества микропрепаратов и от категории сложности того процесса, который в них обнаруживается, сроки могут удлиняться, особенно при необходимости использования дополнительных методов исследования и анализа дополнительных сведений. На сроки выполнения гистологического исследования влияет полнота предоставленной пациентом клинической информации, в том числе данных уже проведенных исследований.
Иммуногистохимия (ИГХ)
Сложное многоэтапное исследование, выполняется после гистологического исследования на том же материале. Опухолевые срезы окрашиваются антителами, которые способны связываться антигенами (белками), которые несут опухолевые клетки. Разные опухолевые клетки несут разные антигены, к каждому из которых подобно ключа к замку подходит антитело.
Один из этапов ИГХ
ИГХ исследование — это комбинаторика. 100% специфичных и чувствительных к какой-то опухоли маркеров не существует, но есть набор антигенов, которые в определенном типе опухоль должны быть и набор тех, которых там быть не должно, таким образом ИГХ-панель строится так чтобы включать несколько антител, которые должны быть позитивны и несколько, которые должны быть негативны. Для разных опухолей различаются эти наборы позитивных/негативных маркеров.
При проведении прогностической ИГХ – выявлении маркеров чувствительности к терапии определяется набор таких маркеров для конкретных опухолей, например, рака молочной железы: рецепторы стероидных гормонов (эстроген, прогестерон), рецептор эпидермального фактора роста (HER2) и индекс пролиферативной активности Ki67 (скорости деления клеток).
Стекла окрашиваются последовательно — различными антителами красятся наборы маркеров в несколько этапов, процесс окраски стекол одним антителом занимает 48 часов.
Таким образом, каждое антитело наносится на отдельный срез ткани, монтированный на отдельное стекло, как правило с соответствующим внешним контролем, количество реакций (используемых антител) и этапов окраски может существенно варьировать в зависимости от конкретной диагностической ситуации, все зависит от индивидуальных особенностей опухоли. Проводится такое количество окрасок, которое необходимо для того, чтобы выявить наиболее характерный для определенной опухоли набор позитивных и негативных маркеров.
Кому-то для этого будет достаточно 5 антител, а кому-то необходимо сделать 20 окрасок и более. Максимальное количество окрасок, которое нам приходилось делать – 212.
Поэтому точные сроки и стоимость этого исследования невозможно определить заранее. Разные по течению и прогнозу опухоли могут быть очень похожи друг на друга, только минимальные различия в окрашивании, с учетом клинических данных и данных других методов обследования, могут позволить установить верный диагноз.
Есть целый ряд доброкачественных опухолей, симулирующих злокачественные, в том числе высокоагрессивные, а некоторые злокачественные высоко дифференцированные опухоли трудно отличить от воспалительных и реактивных процессов. В таких ситуациях только опыт и квалификация патоморфолога, анализ всего комплекса доступной информации (снимки КТ, МРТ, рентген, протокол операции, и др.) позволяют поставить диагноз.
В грамотной интерпретации результатов ИГХ очень важна роль эксперта, ведь те случаи, с которыми приходится работать, в большинстве своем, сложные. Практически не существует антител, которые могут выступать в качестве 100%-х маркеров той или иной опухоли, врачу всегда приходится взвешивать различные вероятности.
Что определяется с помощью ИГХ?
Иммуногистохимия позволяет оценить потенциальный темп роста опухоли, ответ на химио-, таргетную, гормональную терапию.
Флуоресцентная гибридизация in situ (FISH-тест)
Это метод молекулярно-генетической диагностики в ткани.
FISH проводится в срезе ткани и позволяет привязать генетическую перестройку к конкретной опухолевой клетке.
В этом тесте также используются специальные красители, которые связываются только с определенными участками хромосом. Их называют зондами, которые могут быть помечены флуоресцентным или хромогенным красителем, визуализирующимися при помощи флуоресцентного или светового микроскопа.
Технические операции по подготовке гистологических стекол к этому исследованию занимает 2 рабочих дня.
Анализ препарата с помощью многоголового микроскопа.
Полученные микропрепараты очень чувствительны к внешней среде – они могут выцвести со временем, чтобы избежать потерь информации все FISH-препараты сканируются, создается их цифровая копия, которая доступна для внешнего пересмотра. Специалисты просматривают флуоресцирующий материал в темном поле, в анализе препарата принимают участие как минимум 2 специалиста. При необходимости используется и цифровой анализ.
Что определяется с помощью FISH-теста?
FISH-тест позволят диагностировать некоторые виды опухолей, определяет целесообразность использования некоторых химиотерапевтических препаратов.
Проведение гистологического исследования, и в первую очередь FISH-теста — это экспертная работа, которая зависит от квалификации специалиста. Очень многие мутации, которые выявляются в опухолях, не всегда являются метками опухолей, они могут находиться и в доброкачественных образованиях или нормальных тканях.
За год патологоанатомическое отделение НМИЦ онкологии имени Н.Н. Петрова выполняет около 20000 гистологических исследований (пациентов), из них около 5000 консультативных случаев (пересмотров), более 30000 ИГХ исследований, а также участвует в программе внешнего контроля качества ИГХ исследований NordIQ.
Специалисты отделения обладают огромным опытом проведения гистологических исследований и экспертными компетенциями.
Скорость выполнения гистологических исследований и адекватность гистологического заключения зависят от ряда факторов:
После выполнения гистологического исследования пациент получает гистологическое заключение/протокол исследования гистологического материала.
Расшифровка гистологического исследования: на что обратить внимание?
Гистологическое заключение включает в себя несколько рубрик (полей):
Макроскопическое описание
Заполняется как для биоптатов — не обязательно, так и для операционного материала, для которого имеет крайне важное значение в ряде случаев.
Микроскопическое описание
Описание изменений на микроскопическом уровне, не обязательно к заполнению, так как вся необходимая информация может быть отражена в поле «заключение».
Результаты иммуногистохимического исследования
В этом поле описано какие антитела использовались в данном случае и каков результат окрашивания: наличие окрашивание или его отсутствие, локализация в клетке при необходимости, а также процент позитивных клеток и интенсивность реакции, когда это имеет значение.
Патологоанатомическое заключение
Содержит нозологическую/классификационную единицу, если ее возможно установить по исследованному материалу, то есть дает ответы на вопросы:
Также приводятся все необходимые прогностические данные: степень дифференцировки, параметры, влияющие на стадию, состояние краев резекции, если возможно их оценить и т.п.
Дополнительные замечания и рекомендации
Поле может содержать комментарии, относительно возможного направления дальнейшего обследования, вероятности того или иного диагноза, необходимости ознакомиться с теми или иными клиническими данными и др.
Мы не рекомендуем пациентам самостоятельно заниматься расшифровкой показателей гистологического исследования, используя информацию, полученную на различных Интернет-сайтах и форумах пациентов, так как на интерпретацию данных влияет большое количество факторов, в том числе, возраст пациента, данные других исследований и др.
Расшифровкой исследования может заниматься только специалист – врач онколог по профилю заболевания!
Авторская публикация:
АРТЕМЬЕВА АННА СЕРГЕЕВНА
заведующий патологоанатомического отделения с прозектурой ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, кандидат медицинских наук
Приложение N 1. Правила проведения патолого-анатомических исследований
Приложение N 1
к приказу Министерства здравоохранения РФ
от 24 марта 2016 г. N 179н
Правила
проведения патолого-анатомических исследований
С изменениями и дополнениями от:
ГАРАНТ:
См. справку о правилах проведения медицинских исследований
Действие настоящих Правил не распространяется на отношения, связанные с проведением судебно-медицинской экспертизы трупа, донорством органов и тканей человека и их трансплантацией (пересадкой), а также с передачей невостребованного тела, органов и тканей умершего человека для использования в медицинских, научных и учебных целях.
2. Патолого-анатомические исследования проводятся в целях определения диагноза заболевания, мероприятий по лечению пациента или получения данных о причине смерти человека.
3. Патолого-анатомические исследования включают в себя:
2) патолого-анатомические вскрытия (посмертное патолого-анатомическое исследование внутренних органов и тканей умершего человека, новорожденных, а также мертворожденных и плодов).
4. Патолого-анатомические исследования проводятся с учетом клинических рекомендаций (протоколов лечения) по вопросам оказания медицинской помощи.
6. Прижизненные патолого-анатомические исследования проводятся в рамках оказания первичной специализированной медико-санитарной помощи, специализированной, за исключением высокотехнологичной, медицинской помощи и паллиативной медицинской помощи при наличии медицинских показаний.
7. Прижизненные патолого-анатомические исследования проводятся в следующих условиях:
1) амбулаторно (в условиях, не предусматривающих круглосуточного медицинского наблюдения и лечения), кроме случаев вызова медицинского работника на дом;
2) в дневном стационаре (в условиях, предусматривающих медицинское наблюдение и лечение в дневное время, но не требующих круглосуточного медицинского наблюдения и лечения);
3) стационарно (в условиях, обеспечивающих круглосуточное медицинское наблюдение и лечение).
9. Взятие биопсийного (операционного) материала производится по медицинским показаниям в рамках оказания пациенту медицинской помощи соответствующего профиля в соответствии с порядками оказания медицинской помощи, на основе стандартов медицинской помощи и с учетом клинических рекомендаций (протоколов лечения) по вопросам оказания медицинской помощи.
10. Биопсийные (операционные) материалы, предназначенные для проведения прижизненных патолого-анатомических исследований, подлежат консервации в 10%-ном растворе нейтрального формалина и маркировке с учетом клинических рекомендаций (протоколов лечения) по вопросам оказания медицинской помощи.
12. Приемка, первичная сортировка и регистрация биопсийного (операционного) материала и биологического материала, полученного при проведении патолого-анатомического вскрытия, поступивших в патолого-анатомическое бюро (отделение), осуществляется медицинским регистратором патолого-анатомического бюро (отделения).
14. Перед началом проведения прижизненного патолого-анатомического исследования врач-патологоанатом изучает выписку из медицинской документации пациента, указанную в пункте 11 настоящих Правил, и при необходимости получает разъяснения у врачей-специалистов, принимающих (принимавших) участие в обследовании и лечении пациента.
16. Этапы проведения прижизненного патолого-анатомического исследования:
декальцинация (в случае наличия в биопсийном (операционном) материале костных фрагментов и (или) очагов кальцификации),
изготовление замороженных блоков (в случае выполнения срочного интраоперационного патолого-анатомического исследования),
проводка (обезвоживание и пропитывание парафином),
заливка в парафин с изготовлением парафиновых блоков,
микротомия (изготовление парафиновых срезов, монтирование их на предметные стекла и высушивание),
окраска (постановка реакции, определение) парафиновых срезов на предметном стекле, заключение их под покровное стекло и высушивание микропрепаратов, сортировка микропрепаратов;
17. При проведении патолого-анатомического исследования в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и клинических рекомендаций (протоколов лечения) по вопросам оказания медицинской помощи на этапе микроскопии биопсийного (операционного) материала врачом-патологоанатомом дополнительно может быть назначено проведение:
18. Данные микроскопии с учетом результатов примененных дополнительных методов окраски (постановки реакции, определения) и дополнительных методов микроскопии вносятся в пункт 23 Протокола.
19. По окончании проведения прижизненного патолого-анатомического исследования врач-патологоанатом заполняет оставшиеся графы Протокола, включающие формулировку заключения (пункт 24 Протокола), код диагноза (состояния) по МКБ (пункт 25 Протокола), а также комментарии к заключению и рекомендации при их наличии (пункт 26 Протокола).
Информация об изменениях:
21. Протокол подписывается врачом-патологоанатомом, проводившим прижизненное патолого-анатомическое исследование, и врачом-специалистом, осуществлявшим консультирование (пункт 27 Протокола).
22. Оригинал Протокола направляется в медицинскую организацию, направившую биопсийный (операционный) материал на прижизненное патолого-анатомическое исследование, второй экземпляр Протокола хранится в архиве патолого-анатомического бюро (отделения).
23. Копия Протокола может быть выдана пациенту либо его законному представителю в соответствии с частью 5 статьи 22 Федерального закона от 21 ноября 2011 г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, N 48, ст. 6724; 2013, N 48, ст. 6165).
25. Прижизненные патолого-анатомические исследования подразделяются на следующие категории сложности:
26. Учет числа проведенных прижизненных патолого-анатомических исследований и связанных с ним показателей производится по числу случаев исследования на основании оформленных Протоколов. Под случаем понимается исследование биопсийного (операционного) материала, полученного от пациента в рамках одного посещения (обращения, госпитализации) по поводу одного заболевания, включающее все этапы, указанные в пункте 16 настоящих Правил, и дополнительные методы исследования, указанные в пункте 17 настоящих Правил (в случае, если данные методы назначены врачом-патологоанатомом).
28. Учет числа технологических операций, выполняемых в патолого-анатомическом бюро (отделении) медицинским работником со средним медицинским образованием (медицинский лабораторный техник, фельдшер- лаборант), производится по следующим критериям:
29. В патолого-анатомическом бюро (отделении) формируется архив, который включает следующие материалы:
тканевые образцы в парафиновых блоках;
тканевые образцы в 10%-ном растворе нейтрального формалина;
материалы, полученные по результатам патолого-анатомических вскрытий, указанные в пункте 34 порядка проведения патолого-анатомических вскрытий, утвержденного приказом Министерства здравоохранения Российской Федерации от 6 июня 2013 г. N 354н.
30. Сроки хранения в архиве патолого-анатомического бюро (отделения) биопсийных (операционных) материалов и документов, оформленных в рамках патолого-анатомических исследований:
1) дата выдачи архивных материалов;
2) сведения о пациенте (фамилия, имя, отчество (при наличии) и дата рождения);
3) регистрационный номер патолого-анатомического исследования;
4) сведения о лице, которому выданы архивные материалы, и его подпись;
5) сведения о работнике, который произвел выдачу архивных материалов, и его подпись;
6) отметка о возврате ранее выданных микропрепаратов, тканевых образцов в парафиновых блоках в архив патолого-анатомического бюро (отделения).
32. Медицинские отходы, образовавшиеся в результате проведения патолого-анатомических исследований, по истечении срока, предусмотренного подпунктами 1 и 2 пункта 30 настоящих Правил, утилизируются в соответствии с санитарно-эпидемиологическими правилами и гигиеническими нормативами**.
Информация об изменениях:
* Приказ Министерства здравоохранения Российской Федерации от 13 октября 2017 г. N 804н «Об утверждении номенклатуры медицинских услуг» (зарегистрирован Министерством юстиции Российской Федерации 7 ноября 2017 г., регистрационный N 48808).
** Санитарно-эпидемиологические правила и нормативы СанПиН 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами», утвержденные постановлением Главного государственного санитарного врача Российской Федерации от 9 декабря 2010 г. N 163 (зарегистрировано Министерством юстиции Российской Федерации 17 февраля 2011 г., регистрационный N 19871).






