При улыбке дергаются мышцы лица что это
нервный тик
Многие хотя бы раз чувствовали непроизвольные подергивания частей тела, мышц. Особенно часто, дергаются глаза, уголки губ, мышцы щек. Такое состояние считается патологическим, но опасности для жизни не несет. Нервный тик – сокращения мышц тела, которые не контролируются человеком.
По статистике патология встречается чаще у мужчин и детей. Ребенок от 3 до 13 лет подвержен регулярным стрессам – в саду, в школе, при посещении развивающих кружков и секций. Ученые предполагают, что причиной всему – нарушение обмена дофамина в организме.
Нервный тик – разновидности и способы проявления

Наиболее сложной формой нервных тиков является синдром Туретта. Заболевание проявляется множественными моторными и звуковыми тиками. Его диагностируют в детском возрасте, синдром отличается тяжелым течением. В зависимости от места проявления, подергивания бывают:
Почему развивается нервный тик?
Главным признаком патологии считают неспособность контролировать подергивания, выкрикивания, другие проявления. Человек понимает, что делает, но противостоять тикам не способен. Обычно физическое сопротивление усиливает силу тиков.
В обществе проявления симптомов привлекает повышенное внимание окружающих, у человека нарастает эмоциональное напряжение. Это приводит к стрессу, депрессии, замкнутости, особенно это касается детей. Среди причин развития детских нервных тиков выделяют – тревожность, гиперактивность, нарушение координации, плохой сон, частые стрессы. Основные причины:
Как происходит лечение нервных тиков?
Постановка диагноза происходит после посещения невролога и психиатра. При первичной беседе врач выясняет, как долго и часто случается непроизвольный тик. Если патология приобрела хроническую форму, то пациент имеет расстройство только одной группы мышц. Диагноз ставят при проявлении симптомов в течение года и каждый день.
Психотерапевт применяет различные практические техники и приемы для помощи в контролировании проявлений. Работа направлена на определение событий и реакций организма, которые предшествуют тикам. Человек должен самостоятельно научиться определять момент, когда тики начинаются.
Если причина состояния в психологической нестабильности, тогда психолог направляет работу на преодоление стрессовых ситуаций. Самоконтроль и стремление к лучшей жизни – залог успешного лечения. Пациент должен иметь желание избавиться от негатива в жизни.

При лечении тиков у детей, важно сохранять спокойные, доверительные отношения между всеми членами семьи. Если ребенок доверяет родителям, то расскажет о конфликтах в школе, в саду. Родители в свою очередь смогут вовремя помочь ему преодолеть эмоциональный кризис.
Воспаление тройничного (лицевого) нерва
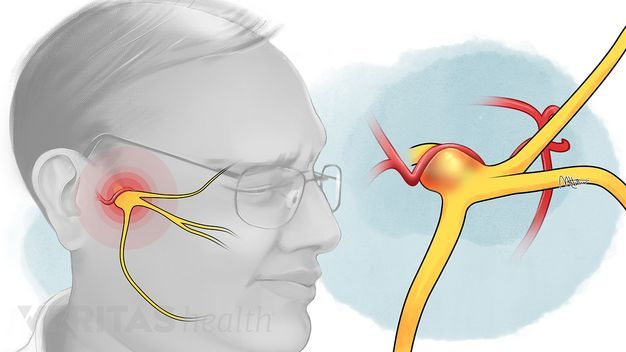
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
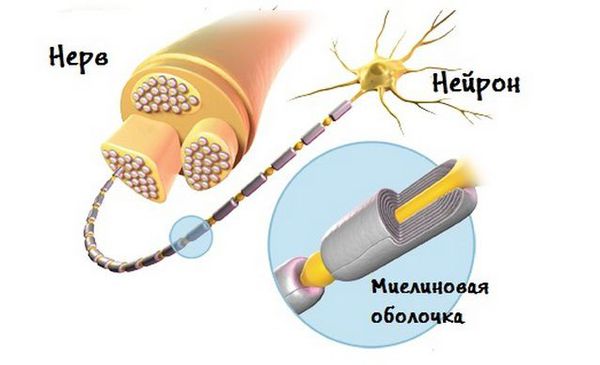
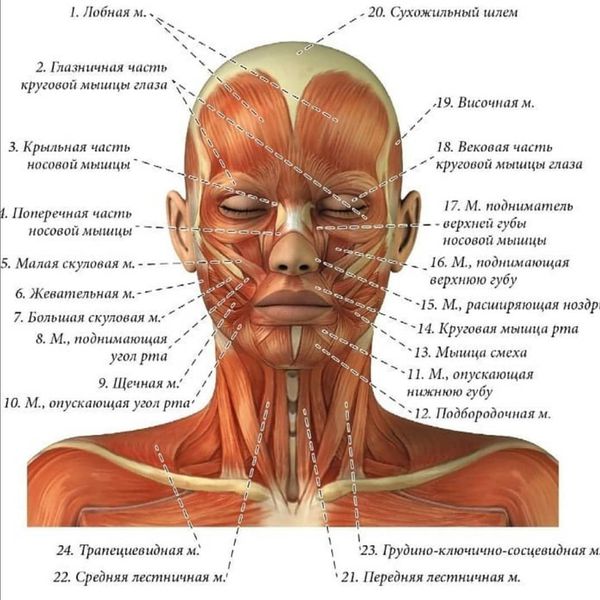
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
Также пациенты сообщают о следующих симптомах:
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.
Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.
Что такое гемифациальный спазм (лицевой гемиспазм)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кошкарёва Максима Александровича, невролога со стажем в 20 лет.
Определение болезни. Причины заболевания
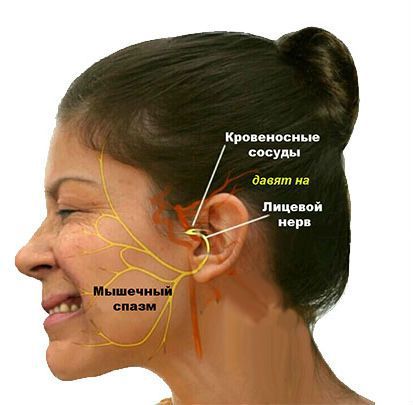
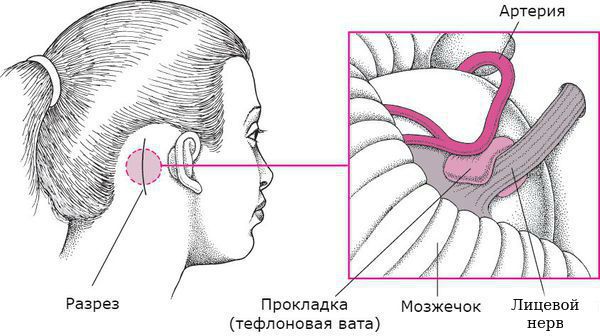
Чаще всего встречается первичный гемифациальный спазм. Он возникает, когда корешок лицевого нерва в зоне выхода из ствола головного мозга сдавливается артериальным сосудом (передней или задней нижними мозжечковыми артериями, позвоночной или базилярной артериями, добавочной артерией). Компрессия (сдавление) нерва происходит из-за примыкания сосуда к нерву в связи с их близким расположением друг к другу.
К вторичному гемифациальному спазму могут приводить патологические процессы в области ядра и начальной части корешка лицевого нерва:
При некоторых заболеваниях гемифациальный спазм может предшествовать развитию невропатии лицевого нерва.
Симптомы гемифациального спазма
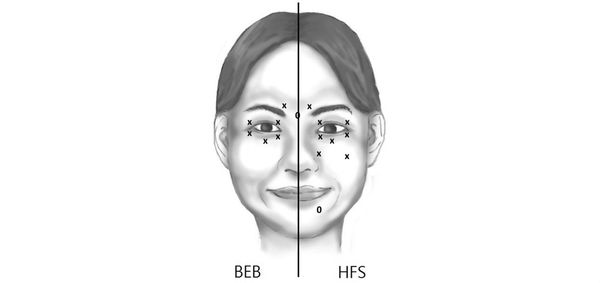
Гемифациальный спазм характеризуется повторяемостью клинических проявлений, носит пароксизмальный, т. е. приступообразный характер и проявляется одиночными или серийными, короткими, частыми мышечными подёргиваниями, наиболее выраженными в круговой мышце глаз. Многократно повторяясь, эти подёргивания переходят в тонический спазм (длительное напряжение) мимических мышц поражённой половины лица продолжительностью до нескольких секунд-минут. При этом отмечется зажмуривание (прищуривание) глаза (т. е. пациент не может видеть этим глазом), подтягивание угла рта вверх, сокращение мышц подбородка и подкожной мышцы шеи.
Болевой синдром не характерен. Могут быть синкинезии (содружественные подёргивания) на другой стороне лица. Между пароксизмами лицевых гиперкинезов (избыточных непроизвольных движений) отмечаются признаки гипертонуса вовлечённых мимических мышц: сужение глазной щели; углублённая, чётче контурирующая носогубная складка; приподнятый угол рта и крыло носа, обеднение мимики. В то же время при исследовании произвольной сократительной активности мимических мышц имеются субклинические признаки недостаточности ипсилатерального (на стороне поражения) лицевого нерва: симптом «ресниц» (когда при зажмуривании глаз на стороне поражения ресницы не погружаются в глазную щель и полностью видны), слабое оттягивание угла рта при оскале.
Периоды, свободные от гиперкинеза, обычно продолжаются не более нескольких минут, при этом нет пареза (ослабления) мышц, нарушения их электровозбудимости, боли. Пациентам не удаётся волевым усилием сдерживать подёргивания мышц лица. Для гемифациального спазма не характерны парадоксальные кинезии (нетипичные движения, которые были недоступны больному и вдруг совершаются свободно и быстро ), нет движений, способных прервать или предотвратить гиперкинез. Этим гемифациальный спазм отличается от другого расстройства двигательной активности — дистонии, которая характеризуется длительными или часто повторяющимися мышечными сокращениями. Лишь иногда приступ можно прервать при надавливании на надбровную дугу или другую часть лица.
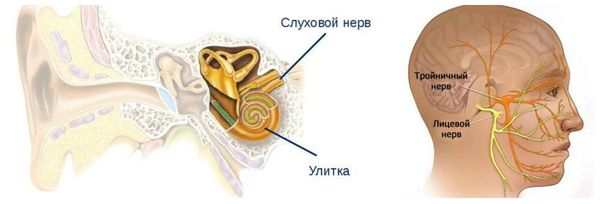
В литературе описаны случаи вовлечения других черепных нервов: слухового или тройничного.
Симптомы при вовлечении слухового нерва:
Симптомы при вовлечении тройничного нерва:
Патогенез гемифациального спазма
Классификация и стадии развития гемифациального спазма
Принято выделять клинические формы гемифациального спазма:
Возникновение той или иной клинической формы ГФС зависит от уровня и степени компрессии, у каждого пациента клиника индивидуальная.
Осложнения гемифациального спазма
Диагностика гемифациального спазма
Алгоритм диагностики гемифациального спазма состоит из нескольких этапов.
Клиническая оценка — выявление синдрома гемифациального спазма и оценка его клинических характеристик. Проводится неврологом во время осмотра.
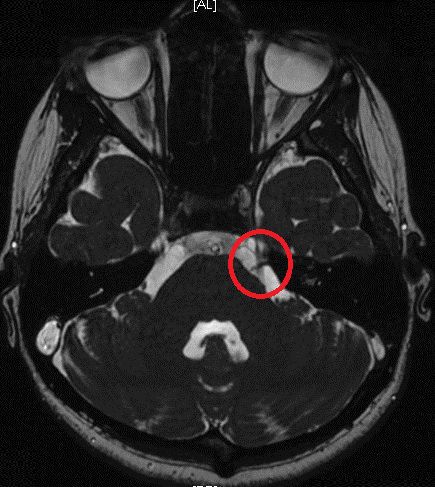
Инструментальное исследование — применение методов нейровизуальной (структурной) диагностики для уточнения варианта гемифациального спазма (первичный или вторичный). Выполняются КТ головного мозга, высокопольное (с магнитным полем 1,0-1,5 Тесла) или сверхвысокопольное (с магнитным полем 3,0 Тесла и выше) МРТ головного мозга, дающие более детализованные и высокоточные изображения. Дополнительно при МРТ могут применяться специальные режимы (FIESTA, 3D-T2-FSE, STIR), позволяющие уточнить наличие нейроваскулярного конфликта. При наличии или подозрении на сосудистую патологию проводят КТ-ангиографию, МР-ангиографию.
Лечение гемифациального спазма
При вторичных гемифациальных спазмах эффективным будет устранение причины (удаление опухоли, выключение из кровотока аневризмы, лечение основного заболевания и т. д.).
Лечение препаратом должно проводиться специалистами (неврологами, нейрохирургами), имеющими опыт в диагностике и лечении подобных состояний и прошедших подготовку по проведению лечения.
Прогноз. Профилактика
Специфической профилактики не существует. Для предупреждения заболевания и во избежание его рецидива следует проводить лечение фоновых сосудистых заболеваний, признанных факторами риска его развития — гипертонической болезни и атеросклероза.
Оромандибулярная дистония – это пароксизмальная дистония, сопровождающаяся насильственными движениями мышц ротовой и нижнечелюстной группы. К основным симптомам относятся неконтролируемые движения нижней челюсти и губ, тризм, лицевая асимметрия, спонтанная улыбка, использование корригирующих жестов. Диагностика базируется на данных анамнеза и общеклинического обследования, результатах дифференциальной диагностики. Программа лечения включает в себя миорелаксанты, противосудорожные, вальпроаты, нейролептики, НПВС, ботулинотерапию, физиотерапевтические процедуры, редко – нейрохирургические вмешательства.
МКБ-10
Общие сведения
Оромандибулярная, оробуккофациальная или орофациальная дистония (ОМД) относится к наиболее распространенным вариантам фокальных дистонических гиперкинезов. Последние, в свою очередь, являются наиболее частыми формами двигательных расстройств и наблюдаются у 30-60 человек на 100 000 населения. Чаще всего заболевание дебютирует в старшем возрасте, после 40-50 лет, что обуславливает еще одно название этой патологии – поздняя дистония. В структуре заболеваемости преобладают представители женского пола, соотношение мужчин и женщин составляет порядка 1:2. Показатель заболеваемости лекарственно-индуцированной ОМД у лиц, получающих длительное лечение нейролептиками, находится в пределах 5-20%.
Причины
Дистонии могут носить врожденный или приобретенный характер, оромандибулярный гиперкинез чаще относится ко второй группе. В некоторых в случаях его формирование ассоциируют с мутацией в локусе DYT1 на 9-й хромосоме. Также определенную роль могут играть гены DYT 4, DYT 6, DYT 7, которые способны передаваться как по аутосомно-доминантному, так и по аутосомно-рецессивному типу. Приобретенную форму заболевания обуславливают следующие факторы:
Патогенез
Составляющие патогенеза заболевания досконально не изучены. Считается, что в основе ОМД лежит нейродинамический дефект на уровне базальных ганглиев – полосатого и субталамического ядер, черной субстанции, ножкомостового ядра покрышки. Он характеризуется повышением активности холинергических и дофаминергических систем. Также при этой патологии вероятно наличие нарушения суставно-мышечного чувства, кинестезии на фоне дисфункции проприорецепторов (нервно-мышечных, нервно-сухожильных волокон) и сенсомоторной дезинтеграции, обусловленной нарушением проводящих путей между двигательными зонами прецентральной извилины коры головного мозга, структурами экстрапирамидной системы и мозжечком. В результате формируются спонтанные сокращения жевательной, подбородочной мускулатуры, мышц языка, подкожной мышцы шеи, круговой мышцы рта.
Классификация
В зависимости от вероятных причин и времени развития оромандибулярную дистонию разделяют на несколько вариантов. Использование классификации в клинической практике упрощает процесс постановки диагноза и дифференциации между возможными вариантами гиперкинезов, а также подбора соответствующей фармакотерапии. Принято выделять следующие формы заболевания:
Симптомы оромандибулярной дистонии
Клинически заболевание проявляет себя насильственным закрыванием и/или открыванием рта, сжиманием челюстей, боковыми движениями нижней челюстью. При этом наблюдается искривление линии губ, асимметрия щек. Возникает девиация языка, его высовывание, подергивание или другие движения, непроизвольная улыбка. Зачастую патология носит индивидуальный характер и проявляется дистонией только 1-2 групп мышц. Наиболее распространенный вариант – дистонический тризм. Симптомы усиливаются при разговоре, жевании, эмоциональных реакциях.
Характерная особенность оромандибулярного гиперкинеза – использование различных корригирующих жестов. Пытаясь бороться со спонтанными движениями, пациенты могут касаться или надавливать на различные участки нижней трети лица, прикусывать нижнюю губу, жевать или сосать разные предметы, выполнять любые другие действия, уменьшающие выраженность симптомов. Волевой контроль над насильственными движениями мускулатуры лица наблюдается редко. В тяжелых случаях дистонический гиперкинез сопровождается сильными разлитыми головными болями и дисфункцией височно-нижнечелюстного сустава.
Диагностика
Диагноз устанавливается преимущественно на основе клинической картины заболевания, анамнестических данных, дифференциации с иными патологиями, редко используются лабораторные тесты и нейровизуализация. Дифференциальная диагностика ОМД проводится с другими гиперкинезами лицевой области: бруксизмом, различными вариантами тризма, нервно-мышечными тиками, миофасциальным синдромом жевательной мускулатуры. План обследования пациента включает:
Лечение оромандибулярной дистонии
На ранних этапах лечения используются медикаментозные средства различных групп. Основной целью терапии является восстановление нейротрансмиттерного баланса в подкорковых ганглиях. При неэффективности фармакотерапевтических препаратов применяется ботулинотерапия, проводятся оперативные вмешательства. В целом программа лечения ОМД может состоять из следующих пунктов:
Прогноз и профилактика
Прогноз при оромандибулярной дистонии зависит от эффективности выбранной терапии и соблюдения рекомендаций невролога. В большинстве случаев удается полностью избавить пациента от насильственных движений. Согласно данным статистики, после проведенного лечения купирование всех симптомов наблюдается у 90% больных. Риск развития осложнений даже с учетом оперативных вмешательств находится на уровне 1-2%. Специфическая профилактика отсутствует. Неспецифические превентивные мероприятия направлены на исключение причин вторичной и медикаментозной форм ОМД, подразумевают рациональный прием медикаментов, раннее лечение инфекционных заболеваний и органических патологий головного мозга, минимизацию контакта с нейротоксическими веществами.
Лицевой гемиспазм. Лицевой параспазм. Блефароспазм
В случае проблем с мышцами лица, Вам потребуется осмотр неврологом; если ранее были выполнены какие-либо исследований, обязательно возьмите на консультацию их результаты, в т.ч. сами снимки. Если исследования выполнены не были, они будут рекомендованы и выполнены по результатам осмотра.
Лицевые гиперкинезы
Лицевой гемиспазм и параспазм, блефароспазм – это заболевания, связанные с неконтролируемым сокращением мышц лица. Они весьма сходны с невропатией, невритом, парезом лицевого нерва.
Управление мышцами лица построено следующим образом:
Причины лицевого гиперкинеза:
В первом и втором случаях – это результат повреждение ядра или центра при нейроинфекции, рассеянном склерозе, дефиците кровоснабжения или опухоли. В третьем случае заболевание возникает даже при незначительном сдавлении корешка лицевого нерва в области его выхода на основание мозга измененным сосудом (обвитие нерва артерией), опухолью, сдавление в толще околоушной слюнной железы при некоторых ее заболеваниях.
Даже врачи нередко путают лицевые гиперкинезы с невропатией, невритом лицевого нерва. Мы обязательно разберемся в причинах болезни и выполним необходимое лечение.
Лицевой гемиспазм
Это приступы непроизвольного сокращения или подергивания мимических мышц с одной стороны. Может выглядеть, как прищуривание, зажмуривание, отведение угла рта или кончика носа, опускание подбородка; происходят одновременно или по очереди. Спазм может провоцироваться стрессом, холодом, ярким светом. Со временем на пострадавшей половине лица усиливается рисунок морщин и кожных складок.
Лицевой параспазм
Это приступ непроизвольного сокращения мимических мышц с обеих сторон. Может страдать изолированно верхняя или нижняя половины лица. Встречается гораздо реже гемиспазма и часто имеет общие с ним причины. Также, со временем, в пострадавшей части лица может усилиться рисунок кожных складок. Иногда параспазм приводит к неконтролируемому зажмуриванию в самый неподходящий момент (например, на пешеходном переходе), что создает угрозу травмы.
Блефароспазм
Это заболевание, начинающееся с учащенного моргания, которое впоследствии переходит в интенсивное неконтролируемое зажмуривание глаза или обоих глаз. Через несколько лет к блефароспазму может присоединяться оромандибулярная дистония (интенсивные сокращения мышц рта и нижней челюсти). Блефароспазм способен привести к полному неконтролируемому зажмуриванию, что также создает угрозу уличной иди дорожно-транспортной травмы.
Обследование при гиперкинезе лица
Успех лечения напрямую зависит от точной диагностики места и причины повреждения путей и мозговых центров лицевого нерва. Поэтому мы тщательно обследуем каждого пациента. Ваш доктор установит причину избыточного возбуждения мышц лица, и на основании полученных данных подберет наиболее эффективное лечение.
МР-томография и рентгеновская компьютерная томография головного мозга и лицевого черепа. На томограммах, особенно если они выполнены с предварительным контрастированием, видны мозговые центры лицевого нерва и его область его выхода (корешок) на основание мозга, кровеносные сосуды, кости черепа. Они помогают увидеть причину сдавления корешка лицевого нерва, оценить структуру слюнных желез. Легко распознаются нарушения кровообращения, кисты и опухоли.
Анализы крови на наличие инфекций, биохимических изменений, повреждающих мозг и лицевой нерв. Подозрение на присутствие нейроинфекции и ее активность нетрудно проверить с помощью анализа крови.
Электромиография, Мигательный рефлекс – электрофизиологические методики, основанные на измерении электрических потенциалов мышц лица. Они помогают оценить функцию проведения импульсов по лицевому нерву, степень ее нарушения, судить об эффективности лечения, наличии осложнений, помогают в выборе правильной тактики лечения.
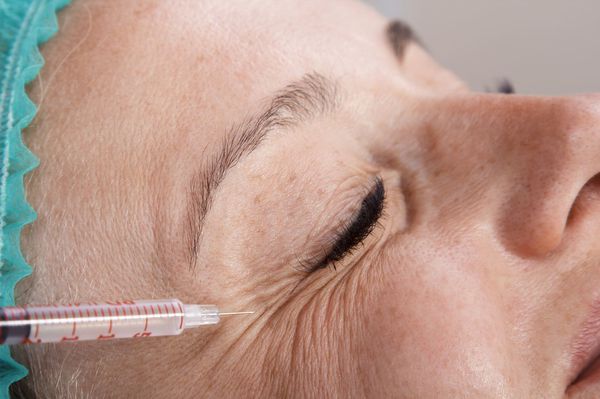
Как остановить лицевой гиперкинез. Введение Ботулотоксина А
Ботулотоксин А (Ботокс, Диспорт) – средство, позволяющее уменьшить возбудимость вовлеченной в гиперкинез мышцы.Препарат является одним из самых удобных вариантов симптоматического лечения спазмов мышц лица и глаз, и других гиперкинезов. Мы вводим Ботулотоксин А с помощью шприца с очень тонкой иглой непосредственно в пострадавшую мышцу, после чего мышца перестает включаться в тик или другой гиперкинез. Эффект развивается в течение 3-5 дней и сохраняется до 4-8 месяцев. За это время выполняется курс лечения причин заболевания и реабилитационные процедуры (массаж, гимнастика, физиолечение, психотерапия, косметологические процедуры).
Лечение лицевых мышечных спазмов
В зависимости от обнаруженных причин заболевания, Ваш доктор выберет подходящую комбинацию из широкого спектра методов лечения: