Почки уменьшились в размере что это значит
Почечная недостаточность: симптомы, стадии, лечение
Почечная недостаточность – острое или хроническое заболевание, при котором нарушаются фильтрационная, выделительная и другие функции почек с развитием многочисленных сбоев в работе всего организма. При этом происходит отравление собственными токсичными продуктами обмена веществ, попавшими в кровь – уремия. Патология, особенно при стремительном развитии, может угрожать жизни больного и требует скорейшего лечения.
Распространенность хронической болезни почек во всем мире в среднем составляет 13,4%. В России почечная недостаточность встречается у 36% лиц старше 60 лет и у 16% граждан трудоспособного возраста.
Причины
Хроническая форма заболевания чаще всего развивается как осложнение других патологий. Ранее основной причиной почечной недостаточности считался гломерулонефрит. В настоящее же время ведущее место занимают гипертоническая болезнь и сахарный диабет, приводящие к поражению мелких сосудов, питающих почки, и стойкому нарушению кровообращения в них.
Острая почечная недостаточность (ОПН) более чем в половине случаев связана с травмой или перенесенными операциями на органах малого таза. Развивается она также при неправильном приеме лекарственных препаратов, нарушении работы сердца, кровотечениях и шоке, генерализованной аллергической реакции, обезвоживании, циррозе, отравлении, аутоиммунных и инфекционных болезнях, онкологии, переливании несовместимой крови.
Симптомы почечной недостаточности
Почки не только очищают кровь от токсинов и выводят их из организма, но также регулируют водно-солевой баланс, контролируют уровень артериального давления, тонус сосудов, концентрацию гемоглобина, помогают в сохранении здоровья опорно-двигательного аппарата и сердца. Учитывая такое многообразие функций органа, почечная недостаточность проявляется многочисленными симптомами, выраженность которых зависит от стадии и формы заболевания.
При остром повреждении почек на начальной стадии имеются лишь проявления основного заболевания. Далее следует самая тяжелая, олигурическая стадия, продолжительностью до 3-х недель, со снижением суточного объема мочи менее 500 мл. Первым признаком болезни становится резкое уменьшение или прекращение мочеиспускания.
Состояние часто обратимо (если обратимо основное заболевание или состояние, приведшее к ОПН) и при правильном лечении переходит в полиурическую стадию почечной недостаточности с восстановлением объема мочи. При этом самочувствие пациента нормализуется, но может развиваться обезвоживание организма и присоединиться инфекция. Стадия полного восстановления продолжается от шести месяцев до года. При выраженных нарушениях состояние переходит в хроническую форму.
Хроническая почечная недостаточность (ХПН) развивается медленно, в течение нескольких месяцев и даже лет, и приводит к стойким изменениям в органе. На начальном этапе специфических симптомов обычно не бывает, но иногда человек может заметить снижение объема выделяемой мочи. Либо единственным проявлением патологии может быть никтурия – частое ночное мочеиспускание.
Осложнения
Болезнь осложняется появлением артериальной гипертензии, анемии, перикардита, аритмии и сердечной недостаточности, остеопороза, подагры, энцефалопатии, язвенной болезни желудка и двенадцатиперстной кишки, атеросклероза сосудов с развитием инфаркта и инсульта, синдрома беспокойных ног.
У детей почечная недостаточность приводит к задержке роста костной ткани.
Развитие почечной недостаточности у женщин во время беременности сопряжено с невынашиванием плода или формированием у него врожденных пороков.
Без лечения ХПН может закончиться смертью пациента от сердечно-сосудистых осложнений или уремической комы.
Диагностика
При первичном обследовании врач собирает анамнез заболевания, уточняя жалобы и давность симптомов. Далее проводятся осмотр кожных покровов, пальпация и поколачивание пальцами поясничной области.
Лечение почечной недостаточности
Обязательно проводятся диагностика и лечение патологии, послужившей причиной почечной недостаточности, а также устранение факторов риска.
При выраженном или длительном нарушении фильтрационной функции почек пациенту показано аппаратное очищение крови – гемодиализ. Процедура проводится регулярно и позволяет убрать из организма токсичные вещества. Альтернативой выступает перитонеальный диализ, при котором в брюшную полость вводится с последующим удалением специальный раствор, забирающий на себя вредные вещества.
В случае тяжелого течения хронической почечной недостаточности выполняется операция по трансплантации почки. После пересадки проводится курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжения донорской ткани.
Хроническая почечная недостаточность
Хроническая почечная недостаточность – это состояние, при котором выделительная система человека перестаёт выполнять физиологические функции. Из-за гибели нефронов почки утрачивают способность поддерживать гомеостаз – постоянство внутренней среды. При хронической почечной недостаточности у мужчин и у женщин продукты распада нутриентов полностью не выводятся из организма, что влечет за собой тяжелые осложнения. В НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина — филиале ФГБУ «НМИЦ радиологии» Минздрава России применяются все современные методы лечения данного заболевания.
Хроническая почечная недостаточность (ХПН) является обычно исходом заболеваний, приводящих к прогрессирующей потере нефронов:
Причины ХПН
Дисфункции мочевыделительной системы могут провоцировать другие острые и хронические патологии:
Хроническая почечная недостаточность также развивается по таким причинам:
Стадии хронической почечной недостаточности
В своем развитии почечная недостаточность проходит 4 стадии:
Хроническая почечная недостаточность по разным причинам может развиваться в течение нескольких месяцев и даже лет. Поэтому рекомендуется обращать внимание на первые тревожные «звоночки», чтобы не допустить развитие осложнений.
Симптомы и признаки ХПН
Клинические проявления хронической почечной недостаточности многообразны:
Прогрессирование хронической почечной недостаточности влечет за собой развитие следующих симптомов:
Хроническая почечная недостаточность на последней стадии сопровождается такими симптомами, как одышка, частое сердцебиение, отеки, глубокое шумное дыхание, судороги в конечностях. Ярким признаком прогрессирования заболевания считается уменьшение суточного объема мочи до 200 мл. Стул становится зловонным, изо рта появляется неприятный запах.
Вероятные осложнения при ХПН
При отсутствии своевременной диагностики и грамотной терапии хроническая почечная недостаточность провоцирует полиорганные нарушения со стороны:
Без соответствующего лечения хроническая почечная недостаточность может закончиться летальным исходом из-за уремической комы или сердечно-сосудистых нарушений у женщин и у мужчин.
Диагностика хронической почечной недостаточности
Ключевую роль в диагностике хронической почечной недостаточности играют лабораторные исследования. Уже при первых признаках заболевания могут наблюдаться изменения в составе крови – повышение уровня креатинина, мочевой кислоты и щелочной фосфатазы. При этом снижается уровень гемоглобина, тромбоцитов, альбумина и калия, уменьшаются показатели вязкости крови (гематокрита). Важный симптом хронической почечной недостаточности – существенное снижение плотности мочи, повышение уровня эритроцитов, лейкоцитов, белка и цилиндров.
Комплексная диагностика включает также липидограмму – исследование всего спектра жировых соединений в составе крови. Особое внимание уделяется показателям триглицеридов и холестерола.
Поставить точный диагноз «хроническая почечная недостаточность» помогают такие методы:
Лечение хронической почечной недостаточности
Лечение хронической почечной недостаточности направлено на достижение стойкой ремиссии, поскольку добиться абсолютного выздоровления современная медицина не способна. Но благодаря своевременной терапии удается сгладить симптоматику, отсрочить появление осложнений и существенно улучшить качество жизни пациента.
Лечение хронической почечной недостаточности должно начинаться с устранения основной причины патологии. Усилия врачей направлены на компенсацию признаков сахарного диабета, гломерулонефрита, поликистоза и других аутоиммунных нарушений. В приоритете – комплексный подход к лечению, который включает:
Большая роль отводится симптоматическому лечению, которое позволяет облегчить протекание болезни и улучшить самочувствие пациента. Больным назначают препараты, которые восполняют дефицит витамина D, контролируют артериальное давление, корректируют кислотно-щелочной баланс, борются с олигурией.
В некоторых случаях для лечения хронической почечной недостаточности показаны дробные переливания эритроцитной массы. Методика позволяет повысить уровень гемоглобина в крови, уменьшить проявления анемии, устранить последствия внутренних кровотечений. По достижении ремиссии пациентам с хронической почечной недостаточностью показано санаторно-курортное лечение.
Если консервативные методы терапии не дают ожидаемых результатов, пациенту может быть назначена трансплантация почки. Это физиологический метод заместительного лечения с использованием донорского органа. После пересадки почки проводится комбинированная иммуносупрессивная терапия, препятствующая отторжению донорской почки.
Основными способами лечения ТХПН повсеместно признаны диализ и трансплантация почки.
Наиболее полное замещение почечной функции происходит в результате успешной трансплантации почки, а диализ замещает ее лишь частично.
Гемодиализ (ГД)
— метод внепочечного очищения крови при острой и хронической болезни почек. Во время гемодиализа происходит удаление из организма токсических продуктов обмена веществ, для уменьшения биохимических аномалий, нормализация нарушений водного, электролитного балансов и кислотно-щелочного равновесий. Очищение крови производится путем снижения концентрации в ней вредных веществ. В зависимости от метода гемодиализа, это достигается различными путями. Под гемодиализом понимают процедуру фильтрации плазмы крови с помощью полупроницаемой мембраны, через поры которой проходят молекулы с небольшой молекулярной массой, а крупные молекулы белков остаются в плазме, которая затем возвращается в кровоток пациента.
Назначение:
1.Обеспечение компенсаторной функции почек, фильтрация крови от токсических соединений и конечных продуктов метаболизма. Гемодиализ при хронической недостаточности проводят трижды за неделю, но нарастание интоксикации – основание для более частого проведения процедуры. При крайне тяжести, диализ выполняют до конца жизни, или пока не трансплантируют здоровую почку. 2. Почечная недостаточность, как осложнение острого гломерулонефрита, пиелонефрита. Цель назначения процедуры – вывести излишек жидкости из организма, устранить отеки, эвакуировать продукты токсического свойства. 3. Дисбаланс электролитов в крови. Указанное состояние происходит вследствие массивных ожогов, перитонита, обезвоживания, лихорадочных явлений. Гемодиализ позволяет вывести чрезмерную концентрацию ионов одного вида, заместив их другими. Также показанием для рассматриваемой процедуры выступает избыток жидкости в организме, что приводит к отеку оболочек головного мозга, сердца, легких. Диализ помогает сократить отечность и снизить уровень артериального давления. Процедура гемодиализа проводится на АИП с помощью одноразовых расходных материалов, к которым относятся диализаторы, кровопроводящие магистрали, фистульные иглы, катетеры, диализные концентраты.
Аппарат для гемодиализа представляет автоматизированное высокопоточное устройство, с помощью которого достигается максимально качественная очистка жидкостей. Многочисленные датчики следят за процессом и контролируют все его показатели. Организм, подключенный к диализатору, получает необходимую качественную очищенную кровь. Диализ позволяет лишь частично заменить работу почек, так как не способен обеспечить ее эндокринные функции. Но и этого бывает достаточно, чтобы улучшить состояние больного.
Показания к началу Заместительной почечной терапии – гемодиализу:
В дневном стационаре – отделении гемодиализа вам помогут:
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам. Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья.
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.
Все услуги и медицинская помощь оказывается пациентам абсолютно бесплатно в рамках ОМС.
Отделение, в котором лечат почечную недостаточность
Жители города Москвы для получения направления и прикрепления к гемодиализному центру должны пройти консультацию у главного внештатного специалиста – нефролога Департамента здравоохранения г. Москвы в консультативно-диагностическом отделении Городской клинической больницы №52.
Жители субъектов РФ могут поступить на лечение в Дневной стационар НИИ урологии и интервенционной радиологии имения Н.А. Лопаткина по направлению формы 057/у.
Платные медицинские услуги предоставляются в виде комплексной программы медицинской помощи, по желанию пациента, или гражданам, обеспечение которых бесплатными медицинскими услугами не предусмотрено законодательством Российской Федерации (гражданам иностранных государств, лицам без гражданства).
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Москва, 8 (499) 110 — 40 — 67
Почки уменьшились в размере что это значит
а) Дифференциальная диагностика уменьшения размеров почки:
1. Распространенные заболевания:
• Хроническая диабетическая нефропатия
• Хронический гломерулонефрит
• Хроническая гипертензивная нефропатия
• Хронический волчаночный нефрит
• Хроническая рефлюкс-нефропатия
• Постобструктивная атрофия
• В результате частичной нефрэктомии/абляционной тералии/хирургического лечения
• Реакция отторжения почечного трансплантата/хроническая нефропатия трансплантата
2. Менее распространенные заболевания:
• Хроническая ВИЧ-ассоциированная нефропатия
• Мультикистозная дисплазия почек
• Рецидивирующие инфекции
• Стеноз почечных артерий
• Инфаркт почки
• Посттравматическая атрофия почки
• Вторичный острый кортикальный некроз или острый тубулярный некроз
• После химиотерапии
3. Редкие, но важные заболевания:
• Хроническая лучевая нефропатия
• Хронический нефрит (синдром Альпорта)
• Кистозная дисплазия почек
• Медуллярно-кистозная болезнь почек
• Туберкулезная аутонефрэктомия
• Гипоплазия почек
• Добавочная почка
• Хроническое отравление свинцом
(Правый) УЗИ, продольное сканирование правой почки терминальная стадия почечной недостаточности и цирроз печени. Почка уменьшена в размерах (8см), эхогенность повышена, утеряна кортико-медуллярная дифференциация. Визуализируется асцит и бугристый контур печени. 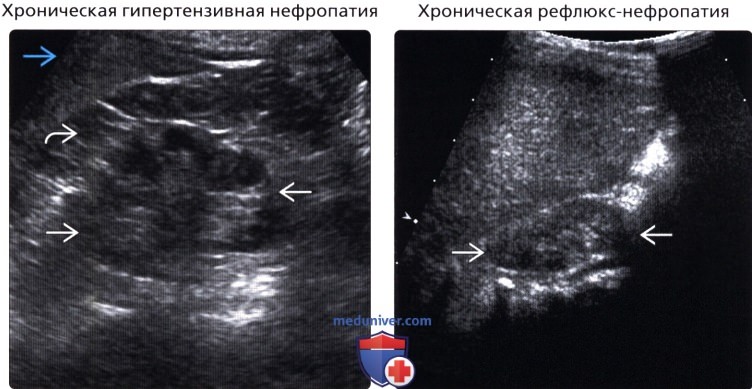
(Правый) УЗИ, продольное сканирование правой почки у ребенка первого года жизни с пузырно-мочеточниковым рефлюксом III-IV степени справа в анамнезе: визуализируется атрофия почки без гидронефроза. Очаговых рубцовых изменений нет. 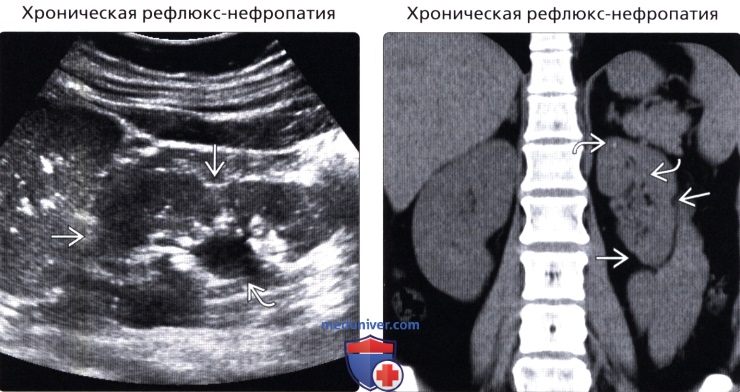
(Правый) КТ без контрастирования у этого же пациента: подтверждает атрофию левой почки с потерей коркового слоя. Визуализируется несколько небольших кальцинатов, которые не были видны на УЗИ.
б) Важная информация:
1. Дифференциальная диагностика:
• Атрофия почки является конечным результатом многих патологических процессов
• Причины атрофии паренхимы почки включают:
о Инфекцию, воспаление, обструкцию, рефлюкс, травму, некроз/ишемию, фиброз, хирургическое вмешательство
о Врожденные: гипоплазия, дисплазия
• Ультразвуковые находки не являются патогномоничными для какой-либо из причин
• Размер почек и толщина коркового слоя помогают дифференцировать острые заболевания почек от хронических
• Необходимо определить является патологическое изменение односторонним или двусторонним, тотальным или очаговыми/многоочаговым
• Наличие гидронефроза предполагает обструкцию мочеточника или пузырно-мочеточниковый рефлюкс
• Эхогенность почки при заболеваниях различна, но чаще повышена
• Как правило, невозможно определить причину уменьшенной эхогенной сморщенной почки
• Знание анамнеза необходимо для постановки диагноза
• Как правило, при уменьшении почек биопсия не показана
2. Распространенные заболевания:
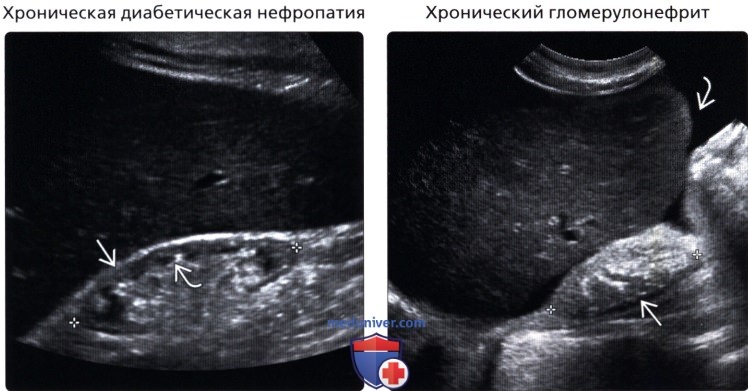
• Хроническая диабетическая нефропатия:
о Маленькая почка + ↑ эхогенности коры
о Кортико-медуллярная дифференциация, как правило, сохранена, до наступления выраженной почечной недостаточности
• Хронический гломерулонефрит:
о Маленькая почка + ровный контур почки
о Паренхима остается эхогенной
• Хроническая гипертензивная нефропатия:
о Вследствие прогрессирующего нефросклероза
о Маленькая почка + неровный наружный контур
о ↓ васкуляризации коркового слоя вследствие фиброза артериол и гиалиновой дегенерации
• Хронический волчаночный нефрит:
о Маленькая почка
о Различная эхогенность и кортико-медуллярная дифференциация
• Хроническая рефлюкс-нефропатия:
о Односторонний или двусторонний пузырно-мочеточниковый рефлюкс в детском возрасте
о Может приводить к очаговому/диффузному сморщиванию почки и атрофии
о Сморщивание коры характерно для верхнего и нижнего полюсов почки
о Кроме изменений коры почки, расширенные чашечки позволяют предположить диагноз
о Чашечки и лоханка могут быть первоначально расширены, но уменьшаться при атрофии почки
о Очаги компенсаторной гипертрофии прилегают к сморщенным участкам
о Маленькие почки + неровный наружный контур
• Постобструктивная атрофия:
о Вызвана длительной обструкцией лоханочно-мочеточникового сегмента, мочеточника, выходного отверстия мочевого пузыря
о Приводит к прогрессивному снижению почечного кровотока и клубочковой фильтрации
о Маленькая почка с истончением коркового слоя и различной степенью гидронефроза
• В результате частичной нефрэктомии/абляционной тера-пии/хирургического лечения:
о Маленькая остаточная почка с сохранением кортико-медуллярной дифференциации
о Может быть выражена компенсаторная гипертрофия противоположной почки
о Знание анамнеза необходимо
• Реакция отторжения почечного трансплантата/хроническая нефропатия трансплантата:
о Необратимые причины нарушения функции почечного трансплантата
о Маленькая пересаженная почка с истончением коркового слоя и повышением его эхогенности
о Снижение васкуляризации в режиме цветовой допплерографии
о Снижение показателей артериального кровотока в диастолу
3. Менее распространенные заболевания:
• Хроническая ВИЧ-ассоциированная нефропатия:
о Нормальные или увеличенные почки, постепенно уменьшающиеся с развитием почечной недостаточности
о Повышение эхогенности коркового слоя, потеря кортико-медуллярной дифференциации и жировой клетчатки почечного синуса
о Утолщение уротелия
• Мультикистозная дисплазия почек:
о Первично одностороннее увеличение почки, представленной несообщающимися кистами различного размера
о Подвергается частичной или полной инволюции в раннем детстве
о Позже выявляется уменьшенная почка повышенной эхогенности + кисты
о Характерно наличие заболеваний противоположной стороны таких, как пузырно-мочеточниковый рефлюкс, обструкция лоханочно-мочеточникового сегмента и стеноз мочеточника
• Рецидивирующие инфекции:
о Факторы риска: конкременты, обструкция мочевыводящих путей, нейрогенный мочевой пузырь, отведение мочи по катетеру
о Маленькие почки, склероз паренхимы
о Истончение коркового слоя, приводящее к неровному наружному контуру почки
о Псевдоопухоли вследствие компенсаторной гипертрофии неизмененной ткани почек
• Стеноз почечных артерий:
о Как правило, вследствие атеросклероза главной, междолевых и междольковых артерий и артериол
о Прогрессирующее генерализованное уменьшение размера почек вследствие ишемии
о Приводит к атрофии почек или коллатерализации кровотока
о Ровный наружный контур
• Инфаркт почки:
о Атрофия почки вследствие острого инфаркта, вызванного эмболией или тромбозом
о Атрофия может быть очаговой (сегментарной) или тотальной
о Атрофия участка паренхимы зависит от распространения окклюзированной артерии
о Зона инфаркта может быть фиброзирована, приводя к образованию рубца на почке
о Более характерно для пересаженной почки, чем для собственной
• Хроническое сосудистое повреждение:
о Последствия васкулитов вследствие таких заболеваний, как узелковый полиартериит или ишемии вследствие фиброзномышечной дисплазии
о Это приводит к уменьшению размера почек, повышению эхогенности
• Посттравматическая атрофия почки:
о В результате сегментарного инфаркта почки после посттравматического тромбоза или эмболизации кровотечения
о Сморщенная почка ± неровный контур
о Возможна коллатерализация кровотока
• Вторичный острый кортикальный некроз или острый тубулярный некроз:
о Может иметь место кортикальная или медуллярная кальцификация
• После химиотерапии:
о Сморщивание после терапии лимфомы почки, лейкемии или метастатического поражения
3. Редкие заболевания:
• Хроническая лучевая нефропатия:
о Развивается после облучения почки для пересадки костного мозга
о Начинается спустя месяцы и годы после облучения
о Возможна визуализация очагов снижения перфузии
о Маленькие почки, эхогенность повышена
• Хронический нефрит (синдром Альпорта):
о Хронический наследственный нефрит
о Маленькие почки + ровный наружный контур
о ↑ эхогенности коркового слоя вследствие нефрокальциноза
• Кистозная дисплазия почек:
о Может быть двусторонней
о Может сопутствовать клапану задней уретры, удвоению почки, перекрестной эктопии, подковообразной почке и тазовому расположению почки
о Одностороннее уменьшение размера почки с повышением эхогенности и мелкими кистами коркового слоя
• Медуллярно-кистозная болезнь почек:
о Наследственное кистозное заболевание почек
о Прогрессирующая атрофия канальцев со склерозом клубочков
о Эхогенные почки с непрерывным уменьшением размера
о Мелкие множественные кисты мозгового вещества почки
• Туберкулезная аутонефрэктомия:
о Казеозный кальцифицирующий пионефроз со стенозом лоханочно-мочеточникового сегмента
о Сморщенная почка + выраженная кальцификация
о Расширенные чашечки
• Гипоплазия почек:
о Размер меньше нормы минимум на 50%
о Визуализируется несколько чашечек и сосочков
о Функция почек в норме для их размера о Как правило, односторонний процесс
о Сложно дифференцировать от обструкции, хронического пиелонефрита, ишемии
• Добавочная почка:
о Редко встречается, недоразвитая третья почка
о Связана с нормальной почкой полностью или рыхлой волокнистой соединительной тканью
о В большинстве случаев располагается каудально от нормально расположенной почки
• Хроническое отравление свинцом:
о Двустороннее уменьшение почек
о Сонографически неотличимо от других патологический поражений, приводящих к атрофии почки
о Уровень свинца в крови является важным диагностическим критерием
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 11.12.2019
