какие гормоны вырабатывают яичники у мужчин
Строение и функционирование мужской репродуктивной системы.
Обнаружение сперматозоидов
Как вырабатываются сперматозоиды
Зрелый сперматозоид
Для понимания причин нарушения плодовитости мужчины давайте сначала разберемся, как вырабатываются и созревают сперматозоиды.
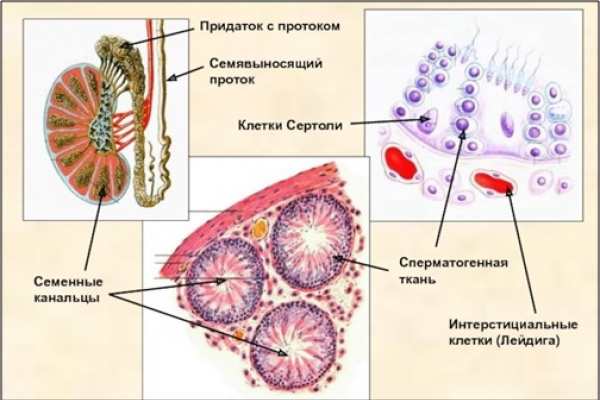
В яичках имеются извитые канальцы. За три месяца там образуются незрелые сперматозоиды, которые имеют округлую форму и, постепенно удлиняясь, приобретают вид головастика. Ещё в далёком XVII веке Левенгук знал, что зрелый сперматозоид состоит из головки, тела и хвоста.
Головка содержит генетический материал, тело обеспечивает энергию, а хвост подвижность. Во время оплодотворения головка сперматозоида внедряется, буквально «вбуривается» в яйцеклетку женщины — так и происходит оплодотворение.
Зрелый сперматозоид
Что вырабатывается в яичках?
Если посмотреть строение яичек у мужчин рядом с извитыми канальцами, можно увидеть клетки Лейдига. Они вырабатывают основной мужской половой гормон тестостерон, отвечающий за половое влечение, эрекцию, а также существенно влияющие на массу тела, рост волос и многие другие вторичные половые признаки.
При недостаточном количестве тестостерона сперматозоиды плохо двигаются, уменьшается их количество и нарушается строение (они могут иметь дефекты головки, тела или хвоста). В семенных или, как называют другие авторы, извитых канальцах яичек находятся клетки Сертоли, которые и вырабатывают сперматозоиды.
Образование и развитее сперматозоидов
Образование и развитее сперматозоидов происходит под действием гормонов гипофиза. Это маленькая железа находится в основании головного мозга. В XIX веке многие ученые считали, что гипофиз отвечает за внешность человека и даже за личные качества. В литературе этот факт был отмечен известным русским писателем Михаилом Булгаковым в повести «Собачье сердце».
В настоящее время установлено, что гипофиз выделяет гормоны, отвечающие за обмен веществ, рост и репродуктивную функцию. Затем они отправляются к остальным эндокринным органам и регулируют их работу. Таким образом, гипофиз является «дирижером» всех гормонов.
Влияние гормонов гипофиза на развитие сперматозоидов (сперматогенез)
Влияние гормонов гипофиза на сперматогенез
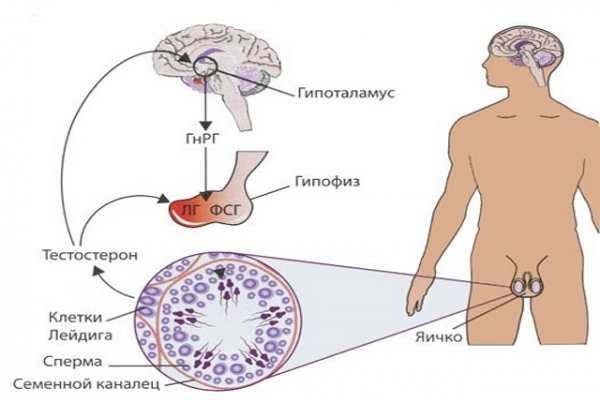
В организме существует следующий порядок подчинения эндокринных органов: гипоталамус — «командир», «подчиненный» — гипофиз, а «рядовой исполнитель» — яички. Такое взаимодействие называется вертикальным, то есть распоряжения от гипоталамуса и гипофиза доходят до половых желез сверху вниз.
Для нормального функционирования репродуктивной системы мужчины гипофиз выделяет лютеинезирующий (ЛГ) и фоликулостимулирующий (ФСГ) гормоны. В яичках ФСГ стимулирует выработку сперматозоидов, а ЛГ воздействует на клетки Лейдига, которые создают необходимый уровень тестостерона для их созревания. Эти и другие гормоны обеспечивают адекватное количество здоровых сперматозоидов.
Влияние гормонов гипофиза на сперматогенез
Финишная прямая — процесс эякуляции
Семяизвержение (или эякуляция) — сложный процесс. Незрелые сперматозоиды, покидая извитые канальцы, окончательно созревают в придатке яичка, откуда попадают в семенные пузырьки, в которых смешиваются с их секретом. Таким образом получается взвесь, состоящая из сперматозоидов, питательных веществ и химических соединений. И называется она — спермой.
Во время оргазма протоки семенных пузырьков направляют сперму через предстательную железу в мочеиспускательный канал. В результате формируется эякулят, состоящий на 90% из жидкости, вырабатываемой семенными пузырьками, где 5% — это сперматозоиды, а всё остальное — секрет предстательной железы.
Очень упрощённо мы с вами прошлись по строению и функционированию мужской половой системы. Более детально мы будем раскрывать более глубокие и волнующие вопросы в следующих статьях!
Ответим на ваши вопросы!
Звоните по номеру:
Мужские гормоны
Мужские половые гормоны, или андрогены, присутствует у всех людей. Даже в женском организме их вырабатывают надпочечники. У мужчин функцию синтеза веществ берут на себя половые железы и надпочечники. Половые гормоны – вещества высокой биологической активности. Поэтому их незначительный избыток или дефицит отражается на показателях здоровья.
Специалисты клиники «Санмедэксперт» помогут оперативно современными методами определить причину гормонального нарушения и провести адекватную терапию. Команда эндокринолога, невропатолога, хирурга, терапевта будет решать проблему быстро и качественно. А современное диагностическое оборудование, высокая квалификация специалистов, уютные корпуса и приветливый обслуживающий персонал максимально настроят на позитивный результат.
Виды андрогенов
Что провоцирует гормональные нарушения?
Симптомы нехватки и переизбытка андрогенов
Определенные симптомы показывают нарушение гормонального фона. Немедленно посетить кабинет эндокринолога стоит при:
Диагностика гормональных нарушений
Для определения причин болезни и выбора правильной терапии при гормональных нарушениях эндокринологи «Санмедэксперт» направляют пациентов на диагностику. Все исследования проводятся по зарубежным технологиям на самом современном оборудовании. Поэтому пациенты быстро получают достоверные результаты анализов. В ходе диагностических мероприятий делают:
Как привести мужские гормоны в норму?
После получения результатов анализов эндокринологи, невропатологи, диетологи берутся за решение этой проблемы с помощью:
Мужские гормоны
Мужские гормоны
Типы андрогенов
Существует несколько различных типов андрогенов, выделяемых яичками у мужчин и надпочечниками, как у женщин, так и у мужчин.
Образование мужских гормонов
Андрогены, стероидные гормоны синтезируемые из холестерина или ацетил коэнзмиа А (ацетил-КоА). У человека андрогены образуются в двух местах: у мужчин в яичках и надпочечниках, у женщин в яичниках и надпочечниках.
Выработка и секреция андрогенов регулируется, прежде всего, лютеинизирующим гормоном (ЛГ) и в меньшей степени фолликулостимулирующим гормоном (ФСГ) из передней доли гипофиза. В свою очередь секреция ЛГ и ФСГ регулируется гонадотропин рилизинг-гормоном (ГнРГ), который образуется в гипоталамусе. У плода хорионический гонадотропин человека (ХГЧ), который является основным гормоном беременности, также стимулирует образование и секрецию тестостерона.
Яички
Яички являются основным источником тестостерона у мужчин, однако они не вырабатывают тестостерон у детей. Это обусловлено тем, что клетки, ответственные за выработку тестостерона в яичках, известные как клетки Лейдига, практически отсутствует у детей. Лишь в течение первых нескольких месяцев жизни у новорожденных мужского пола эти клетки присутствуют и выделяют большое количество тестостерона. В последующем они становятся активными только после наступления половой зрелости и продолжают вырабатывать тестостерон в больших количествах.
Надпочечники
Кора надпочечников и секретирует андрогены. У мужчин количество андрогенов, вырабатываемых надпочечниками гораздо меньше, по сравнению с андрогенами, которые вырабатывают яички. У женщин количество андрогенов, вырабатываемых надпочечниками является очень небольшим и в норме не имеет существенного значения, тем более достаточной, для того чтобы обусловить маскулинизацию.
Яичники
Функция мужских гормонов
Функции андрогенов могут быть классифицированы в зависимости от их андрогенных либо анаболических эффектов.
Андрогенные эффекты, обусловленные мужскими гормонами, наблюдаются по мере взросления юноши в период полового созревания. Анаболические эффекты связаны с изменениями в костной и мышечной ткани, которые составляет опорно-двигательный аппарат.
Выработка мужских гормонов у плода
Выработка тестостерона значительно возрастает, когда плод (мужского пола) достигает 7-й недели жизни. Секреция тестостерона, главным образом, происходит в яичках. Благодаря выработке тестостерона внутриутробно у плода развивается мошонка, а также происходит опущение яичек, которое заканчивается к 7-му месяцу беременности.
Выработка мужских гормонов у взрослого
Тестостерон у мужчин после полового созревания вносит свой вклад в расширение полового члена, развитие яичек и мошонки (первичные, вторичные половые признаки) и развитие вторичных мужских половых признаков, таких как грубый голос, оволосение лица и тела, формирование тела по мужскому типу (узкий таз, широкие плечи) и наращивание мышечной массы.
Голос
Тестостерон способствует увеличению в размерах гортани, главным образом за счет передне-заднего расстояния, одновременно происходит утолщение слизистой оболочки. Таким образом, мужчина приобретает характерный глубокий и грубый голос.
Благодаря тестостерону кожа становятся несколько толще, также повышается активность сальных желез. Сальные железы производят больше кожного сала и увеличивают вероятность развития акне (угревой сыпи).
Волосы
Тестостерон способствует развитию волос на теле после полового созревания у мужчин и женщин. Однако рост волос более выражен у мужчин, главным образом за счет более высокого уровня тестостерона. Рост волос более выражен на лобке, подмышечных впадинах и на лице. У некоторых мужчин волосы растут на животе, груди, и даже на спине. Особенность роста волос сильно разнится у разных этнических групп.
Высокий уровень тестостерона способствует облысению. Однако это также зависит от генетических факторов.
Мышцы
Тестостерон оказывает выраженное влияние на мышечную массу и увеличивает ее. Этот эффект тестостерона является причиной того, что синтетические андрогены используются некоторыми спортсменами, чтобы получить конкурентное преимущество.
Кости
Тестостерон вызывает утолщение костной массы за счет увеличения формирование костного матрикса. Выраженным изменениям подвергаются тазовые кости. Весь таз становится уже, но при этом, кости становятся шире и сильнее. Это отличает узкий таз мужчины от более широкого женского таза.
Метаболизма и выведение мужских гормонов
Лютеинизирующий гормон (ЛГ): норма, что означает повышенный уровень ЛГ
ЛГ (лютеинизирующий гормон) относится к гонадотропным гормонам и отвечает за выработку прогестерона в женском организме и тестостерона в мужском. Продуцируется он клетками передней доли гипофиза и обеспечивает нормальное функционирование женских и мужских половых желез. У женщин ЛГ участвует овуляционном процессе, у мужчин ответственен за воспроизведение сперматозоидов. У обоих полов лютеинизирующий гормон стимулирует рост и развитие половых органов с наступлением полового созревания. ЛГ тесно связан с другим гонадотропным гормоном – фолликулостимулирующим, отвечающим за созревание и рост женских и мужских половых клеток. Нормы гормона колеблются в разное время суток, в разные дни и этапы жизненного цикла даже у здоровых людей. При этом они укладываются в нормы.
Основная функция лютеинизирующего гормона в организме мужчины – увеличение количества тестостерона, ответственного за количество и созревание сперматозоидов. ЛГ воздействует на клетки Лейдига, располагающиеся в яичках, усиливая половую функцию и образование сперматозоидов. В мужском организме выработка лютеинизирующего гормона в основном стабильна. На него ничего не влияет, так как у представителей сильного пола нет гормональных колебаний.
У мальчиков до 10 лет содержание лютеинизирующего гормона в крови ниже 1 единицы. При наступлении пубертатного периода у подростков некоторое время может наблюдаться нестабильность лютеинизирующего гормона, но очень быстро его количество приходит в норму и постоянно находится на одном уровне.
Норма ЛГ для подростков и юношей моложе 20 лет составляет 5,3 единицы. У здоровых взрослых мужчин старше 20 лет уровень гормона находится в пределах 0,5–10.
Лютеинизирующий гормон у женщин
Как только у девочек наступает период полового созревания, уровень гормона начинает расти:
Такой уровень сохраняется до наступления климакса. После климактерического периода лютеинизирующий гормон будет держаться в пределах 14,0–52,5 мЕд/л.
Норма лютеинизирующего гормона у женщин колеблется не только в течение всей жизни, но и в пределах одного менструального цикла. Поэтому при сдаче анализа на уровень этого гормона важно сообщать врачу о том, сколько дней прошло со дня последних месячных.
У здоровой женщины, гипофиз которой вырабатывает достаточное количество половых гормонов, нормальные показатели должны быть следующими:
В первую фазу менструального цикла, которая длится с первого дня начала месячных до 12–14 дня цикла, норма лютеинизирующего гормона составляет 1,4–8,6 медицинских единиц на литр. В это время ЛГ стимулирует выработку эстрогенов.
При наступлении овуляторной фазы (с 12-го по 16 день цикла) количество лютеинизирующего гормона значительно возрастает. Нормой сичтается 14,3–150 единиц. Гормон стимулирует овуляцию.
Когда наступает лютеиновая фаза (с 15–16-го дня и до начала следующих месячных), концентрация лютеинизирующего гормона понижается до 1–14.
Все приведенные данные усреднены. Показатели зависят от общего состояния здоровья женщины, от наличия заболеваний и других факторов.
Высокий уровень лютеинизирующего гормона у мужчин и женщин
Для женщин повышение уровня лютеинизирующего гормона – вполне нормальное явление. Самые высокие показатели ЛГ наблюдаются в середине менструального цикла. Это необходимо, чтобы произошла овуляция с образованием желтого тела, которое начинает активно продуцировать прогестерон.
Повышение уровня лютеинизирующего гормона сохраняется на очень высоком уровне (в 10 раз превышающий норму) сохраняется еще сутки после овуляции.
Кроме периода овуляции, уровень гормона может быть повышен в следующих случаях:
У мужчин гормональные колебания отсутствуют, поэтому, если анализы на ЛГ показывают его повышение, дело может быть в следующем:
Лютеинизирующий гормон бывает повышенным у мужчин в возрасте 60–65 лет. Это считается нормой.
Пониженный уровень ЛГ
Отклонение от нормы показателей лютеинизирующего гормона в сторону понижения у мужчин и женщин имеет как общие, так и специфические причины.
У представителей обоих полов спровоцировать снижение ЛГ могут:
Помимо этого у женщин ЛГ понижается во время вынашивания ребенка. Спровоцировать такую ситуацию может недостаточность лютеиновой фазы, увеличение пролактина в крови, прекращение менструаций после установления цикла (вторичная гипоталамическая аменорея). У мужчин недостаток гормона провоцирует недостаточная выработка сперматозоидов и бесплодие.
Как сдавать анализ на ЛГ?
Если доктор назначил анализ крови на содержание лютеинизирующего гормона, важно правильно к нему подготовиться. Необходимо за трое суток исключить серьезные физические нагрузки, сдавать кровь натощак, за час до сдачи анализа прекратить курить. Мужчинам можно сдавать анализ в любой день, а вот женщинам лучше выбирать с 3 по 8 или с 19 по 21 день менструального цикла. А при необходимости выявить период овуляции кровь сдают в любой день между 8 и 18 днями до начала месячных.
Обычно врач рекомендует сдать анализ на лютеинизирующий гормон в следующих случаях:
Пониженный или повышенный уровень ЛГ может быть нормой или сигналом о серьезных заболеваниях. Расшифровать результаты и при необходимости назначить лечение может только квалифицированный врач.
Половые гормоны
Репродуктивная функция у обоих полов полностью контролируется и регулируется гормонами. Основные половые гормоны разделены на два класса – эстрогены (женские) и андрогены (мужские). И у мужчин, и у женщин присутствуют оба вида гормонов, но в совершенно разных количествах. Так, например, суточная выработка мужского гормона тестостерона у мужчин в 20-30 раз больше чем у большинства женщин. В свою очередь, женский половой гормон эстрадиол, в небольших количествах есть и у мужчин. У женщин, кроме двух основных классов гормонов присутствует ещё один класс: гестагены, главный представитель этого класса – прогестерон. У мужчин половые гормоны образуются в ткани семенников, у женщин они синтезируются яичниками, кроме того, независимо от пола, небольшое количество гормонов вырабатывается в коре надпочечников. Считается, что эстрогены в большей степени отвечают за память, а андрогены – за познавательные функции, настроение, половое влечение. Избыток и, наоборот, дефицит гормонов одинаково неблагоприятно сказываются на здоровье. Так, дефицит и переизбыток тестостерона препятствуют созреванию яйцеклетки.
Прогестерон – основная функция состоит в подготовке организма женщины к беременности. Он необходим для поддержания беременности и тонуса гладкой мускулатуры матки. Предотвращает избыточное разрастание слизистой матки и оказывает влияние на ткань молочных желез (стимулирует рост и развитие железистой ткани молочных желез, способствует подготовке их к лактации).
Каждый месяц эстроген заставляет внутренний выстилающий слой матки – эндометрий – расти и обновляться, в то время как лютеинизирующий гормон (ЛГ) способствует высвобождению яйцеклетки в одном из яичников. На месте высвободившейся яйцеклетки образуется так называемое жёлтое тело, которое вырабатывает прогестерон. Прогестерон вместе с гормоном, выделяемым надпочечниками, останавливает рост эндометрия и подготавливает матку к возможной имплантации оплодотворенной яйцеклетки. Если оплодотворения не происходит, желтое тело исчезает, уровень прогестерона падает и наступает менструальное кровотечение. Если же оплодотворенная яйцеклетка прикрепляется к стенке матки, желтое тело продолжает производить прогестерон. Через несколько недель плацента берет на себя функцию желтого тела по выработке прогестерона, являясь основным источником этого гормона во время беременности.
Анализ используется для выявления причин бесплодия, диагностики внематочной или патологической беременности, контроля за состоянием плода и плаценты во время беременности и чтобы определить, была ли у пациентки овуляция.
Тестостерон – основной мужской половой гормон, отвечающий за формирование вторичных половых признаков и половую функцию. Его синтез стимулируется и контролируется лютеинизирующим гормоном (ЛГ), вырабатываемым гипофизом. Уровень тестостерона подвержен значительным колебаниям в течение суток, своего пика он достигает между 4 и 8 часами утра, а минимум приходится на вечерние часы (между 16:00 и 20:00).

Тестостерон способствует развитию вторичных половых признаков, таких как увеличение полового члена, рост волос на теле, развитие мышечной массы и низкий голос. У взрослых мужчин он регулирует сексуальные инстинкты и поддержание мышечной массы. Тестостерон также присутствует в организме женщины, хотя и в меньшей концентрации. От него зависят либидо (сексуальное влечение), способность к оргазмам, уровень инсулина, стройная фигура, развитие мышечной массы, костная ткань. Тестостерон отвечает за активность и переносимость эмоциональных нагрузок. В постменопаузу, когда исчезнут эстрогены и гестагены, именно тестостерон будет еще некоторое время поддерживать плотность костной ткани, сердечно-сосудистую систему и поможет легче переносить климактерический синдром.
Анализ назначается при мужском и женском бесплодии или пониженном половом влечении, замедленном либо преждевременном половом созревании у мальчиков и эректильной дисфункции у мужчин, при болезнях гипоталамуса, гипофиза, опухолях яичек.
Анализ проводится для диагностики бесплодия и оценки функционального состояния репродуктивной системы.
ФСГ (фолликулостимулирующий гормон) регулирует выработку половых гормонов, но сам не является таковым, поскольку вырабатывается не половыми железами, а гипофизом. В организме ФСГ регулирует деятельность половых желез: способствует образованию и созреванию половых клеток (яйцеклеток и сперматозоидов), влияет на синтез женских половых гормонов (эстрогенов).
Определение уровня фолликулостимулирующего гормона (ФСГ) проводится для оценки функции гипофиза, репродуктивной функции (как женщин, так и мужчин), а так же при нарушениях полового созревания у детей и подростков. Анализ назначается для определения причин нарушения менструального цикла различного генеза, диагностика дисфункциональных маточных кровотечений, дифференциальная диагностика центральных и периферических форм заболеваний женской половой системы, контроля эффективности гормонотерапии.
Анализ используется для диагностики бесплодия и нарушения половой функции, исследования функции гипофиза, выяснения причины галактореи (выделения молока или молозива вне связи с процессом кормления ребёнка), головных болей и ухудшения зрения.
Хорионический гонадотропин человека (ХГЧ) – это гормон, который вырабатывается в плодной оболочке человеческого эмбриона. ХГЧ является важным показателем развития беременности и её отклонений. Его производят клетки хориона (оболочки зародыша) сразу после его прикрепления к стенке матки (это происходит лишь через несколько дней после оплодотворения). Зародыш на этом этапе беременности представляет собой заполненный жидкостью микроскопический пузырёк, стенки которого состоят из быстро размножающихся клеток. Из одной части этих клеток и развивается будущий ребёнок (эмбриобласт), в то время как из клеток, находящихся снаружи зародыша, образуется трофобласт – та часть плодного яйца, с помощью которого оно прикрепляется к стенке матки. В дальнейшем из трофобласта образуется хорион.

Хорионический гонадотропин стимулирует секреторную функцию жёлтого тела яичников, которое должно продуцировать гормон прогестерон, поддерживающий нормальное состояние внутренней оболочки стенки матки – эндометрия. Эндометрий обеспечивает надёжное прикрепление плодного яйца к организму матери и его питание всеми необходимыми веществами. Благодаря достаточному количеству хорионического гонадотропина жёлтое тело, в норме существующее лишь около 2 недель в течение каждого менструального цикла, при успешном зачатии не подвергается рассасыванию и остаётся функционально активным в течение всего срока беременности. Причём именно у беременных под влиянием хорионического гонадотропина оно производит очень большие количества прогестерона. Кроме того, ХГЧ стимулирует продукцию эстрогенов и слабых андрогенов клетками яичников и способствует развитию функциональной активности самого хориона, а в дальнейшем и плаценты, которая образуется в результате созревания и разрастания хориональной ткани, улучшая её собственное питание и увеличивая количество ворсин хориона.
Таким образом, роль хорионического гонадотропина заключается в специфическом и многостороннем воздействии на организм женщины и плода в целях успешного протекания беременности.
На основании анализа на хорионический гонадотропин определяется присутствие в организме женщины хорионической ткани, а значит, и беременность. Анализ используется, в том числе, для диагностики многоплодной, внематочной и неразвивающейся беременности, выявления задержек в развитии плода, угрозы самопроизвольного аборта, недостаточности функции плаценты. Может назначаться, как часть комплексного обследования по выявлению пороков развития плода, а также для контроля за эффективностью искусственного аборта.
Свободный В-ХГЧ – Бета-субъединица хорионического гонадотропина человека – одна из составляющих молекулы специфического гормона – хорионического гонадотропина, образующегося в оболочке человеческого эмбриона. При отсутствии беременности результат теста на бета-ХГЧ будет отрицательным. Обнаружение бета-ХГЧ позволяет предположить, что после оплодотворения прошло уже как минимум 5-6 дней.
Анализ проводят в целях ранней диагностики беременности (3–5-дневной задержки менструации), выявления её осложнений и диагностики заболеваний, связанных с нарушением секреции ХГЧ.
Эстрадиол — пожалуй, основной и один из наиболее активных женских половых гормонов группы эстрогенов. Относится к типично женским гормонам, поскольку, в женском организме в значительном количестве, вырабатывается яичниками, реализуя большое количество физиологических функций. У мужчин эстрадиол тоже вырабатывается, но в очень малом количестве, и имеет скорее вспомогательные функции.
В женском организме эстрадиол играет исключительно важную роль в регуляции менструального цикла и функционировании всей половой системы. В детском и пубертатном периодах, гормон отвечает за рост и развитие всех органов, относящиеся к репродуктивной сфере. Под его влиянием происходят циклические изменения в тканях половых органов, а также формирование вторичных женских половых признаков (рост молочных желез, оволосение лобка и подмышек и т.д.). У взрослых женщин эстрадиол стимулирует течение первой фазы менструального цикла, вызывает рост и пролиферацию (активное деление клеток) эндометрия, таким образом, подготавливая его к внедрению плодного яйца, и наступлению беременности. Во время беременности эстрадиол усиливает обмен веществ во всех тканях организма. По мере развития беременности он начинает вырабатываться плацентой всё в большем и большем количестве, обеспечивая т.о. повышенные потребности в скорости обмена веществ и кровотоке у женщины. В мужском организме эстрадиол участвует в формировании спермы, т.е. необходим для зачатия. Но, всё же, для мужчин его роль не настолько значительна, как для женщин.
Определение уровня эстрадиола у женщин фертильного возраста проводится при диагностике большого числа заболеваний и состояний, таких как бесплодие, нарушения менструального цикла, отсутствие овуляций, поликистозе и опухолях яичников и т.п, а также для оценка функций плаценты на ранних сроках беременности и мониторинга при экстракорпоральном оплодотворении. Используется при диагностике и лечении остеопороза. У мужчин анализ проводится при низком качестве спермы и бесплодии, заболеваниях надпочечников и печени.
Андростендион – основной стероидный гормон, является промежуточным продуктом и основой для образования тестостерона и эстрона. Синтезируется, у мужчин и женщин, корой надпочечников и половыми железами. У обоих полов, уровень андростендиона имеет выраженные колебания, как в течении суток (максимум в утренние часы), так и с возрастом (увеличивается, примерно, с 7-и, и плавно снижается после 30 лет). У женщин показатель также зависит от фазы менструального цикла (максимум в середине) и значительно возрастает при беременности. Определение уровня андростендиона используется для оценки синтеза андрогенов (избытка секреции мужских гормонов) и диагностики различных нарушений функционирования половой и эндокринной систем.