какие гормоны влияют на кости и суставы
Инъекции гормонов в сустав при артрозе: соглашаться или нет?
В последние годы ортопеды и ревматологи все чаще назначают пациентам уколы в сустав. Метод привлекает тем, что действующее вещество быстро попадает «по адресу» – в суставную полость. Внутрь можно доставить лекарства, которые снимут боль и воспаление, восстановят хрящевую ткань и синовиальную жидкость. Иногда в назначениях фигурируют гормоны. Стоит ли соглашаться на такое лечение?
Инъекции гормонов в сустав быстро снимают боль
Какие препараты вводят в сустав
В зависимости от нужного эффекта, от стадии гонартроза или коксартроза, от диагноза назначают препараты с таким действием:
Препарат для инъекций выбирает врач в зависимости от целей и клинической картины
В каких случаях назначают гормоны
На поздних стадиях артроза тазобедренного сустава или любого другого, когда боли беспокоят пациента почти всегда и обезболивающие таблетки не помогают, могут назначить более сильное средство. Это экстренная мера терапии, способная быстро снять боль и улучшить самочувствие. К сожалению, есть у этой медали и обратная сторона, особенно если прибегать к такому методу чаще, чем это необходимо.
Частые инъекции гормональных препаратов не выдержит ни один организм
Каких правил нужно придерживаться, если вам назначили уколы гормонов в сустав
Если без инъекций гормонов не обойтись, помните вот о чем:
Инъекции гормонов – это крайняя мера при артрозе
В видео вы увидите, как в условиях медкабинета делают укол протеза синовиальной жидкости в коленный сустав:
Есть ли альтернатива?
Инъекции гормонов уменьшают боль при артрозе голеностопа, колена, бедра, но оказывают и негативное влияние на организм. Особенно опасны они при сахарном диабете, артериальной гипертензии, язве желудка, а также если у пациента нарушена работа почек. К тому же кортикостероиды лишь на время избавляют от боли, значит, человеку с каждым разом будет необходима все бОльшая доза.
Вместо вредных для здоровья кортикостероидов, которые к тому же не лечат, можно выбрать другие терапевтические методы:
Курс инъекций протеза синовиальной жидкости составляет 2-5 процедур. После этого об артрозе можно будет забыть на 1-1,5 года. Препарат на основе гиалуроновой кислоты или синтетический Noltrex безопасен для ЖКТ и других систем организма, не нанесет вреда диабетикам и людям с повышенным артериальным давлением.
Если вас беспокоят сильные боли в суставе, не спешите купировать их гормонами. Рассмотрите вариант лечения с перспективой на будущее, вместо того чтобы долго травить свой организм кортикостероидами.
Какие гормоны влияют на кости и суставы
Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова МЗ России, Москва Автор для связи: В.П. Сметник – д.м.н., проф., научный рук. отделения гинекологической эндокринологии; e-mail: verasmetnik@mail.ru
Костная система представляет собой динамическую систему, в которой постоянно происходит процесс обновления (ремоделирования), включающий резорбцию и формирование костной ткани. Данный процесс зависит от баланса между клетками костной системы (остеобластами, остеоцитами, остеокластами) и регуляторами костного обмена (цитокинами и факторами роста). При нарушении этого баланса может происходить развитие патологических состояний, одним из которых является остеопороз.
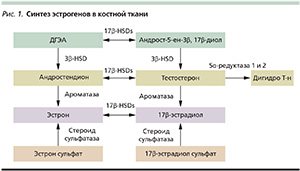
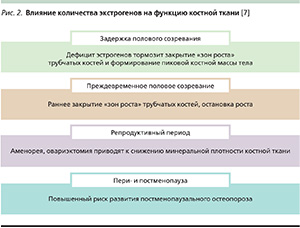
Таким образом, как дефицит, так и гиперпродукция эстрогенов отражается на функции костной ткани (рис. 2). У мужчин при дефиците ароматазы и, соответственно, торможении синтезы эстрогенов из андрогенов также может отмечаться задержка закрытия зон роста и формирования ПКМ.
К системным гормонам, влияющим на костное ремоделирование, относятся эстрогены, прогестерон, андрогены, кальцитонин, тироксин, гормон роста, паратгормон, кортикостероиды, 1,25(ОН)D3.
Эстрогены играют важную роль в процессах роста скелета и костного гомеостаза как у женщин, так и у мужчин. Они являются мощными антирезорбтивными агентами, способными контролировать экспрессию ряда цитокинов, участвующих в процессах резорбции костной ткани, и предотвращать развитие остеопороза.
В 1988 г. выявлена экспрессия эстрогеновых рецепторов (ЭР) остеобластами, остеоцитами и остеокластами. Различают ЭР-α и ЭР-β. Эти рецепторы также экспрессируются в стромальных клетках костного мозга, Т-, В-клетках и во многих других клетках костного мозга. Существует прямое геномное действие эстрогенов на костные клетки через регуляцию экспрессии генов ряда цитокинов. Негеномное действие через мембранные формы ЭР; регуляторные эффекты на иммунную систему и оксидативный стресс.
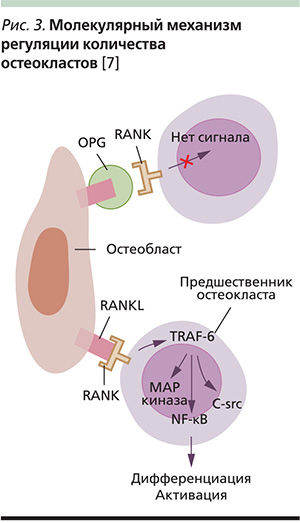
Ряд провоспалительных цитокинов необходим для дифференцировки и активации остеокластов. Среди них: интерлейкин-1 (ИЛ-1), ИЛ-6, ИЛ-7, ФНО-α, M-СSF, гранулоцит-макрофаг-колониестимулирующий фактор (GM-СSF – Granulocyte-macrophage colony-stimulating factor), простагландин E2 (PGE2) и др. Под их действием предшественники остеокластов превращаются в активные остеокласты. Вследствие этого усиливается резорбция костной ткани. Эстрогены подавляют выработку данных цитокинов, выступая в качестве антирезорбтивных агентов.
Напротив, эстрогены способны увеличивать синтез некоторых цитокинов, оказывающих защитное действие на плотность кости. К ним относятся трансформирующий фактор роста-α и остеопротегерин, действие которых приводит к уменьшению активности и усилению апоптоза в остеокластах.
Эстрадиол является одной из главных детерминант, обеспечивающих надлежащий костный обмен. Эстрадиол играет важную роль в следующих процессах [8–10]:
Кроме половых гормонов, влияющих на достижение надлежащей ПКМ и костный обмен, широко обсуждается роль генетических, гендерных и экзогенных факторов (питание, физическая активность, ятрогенные состояния).
Остеопороз
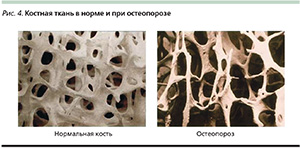
Остеопороз – это заболевание скелета, для которого характерно уменьшение костной массы, плотности костей и нарушение их архитектоники, что приводит к снижению прочности костей и, следовательно, увеличению риска переломов. Остеопороз характеризуется состоянием, при котором процесс резорбции костной ткани преобладает над процессом костеобразования (рис. 4).
При остеопорозе отсутствует ранняя специфическая клиническая картина. Проявлением остеопороза являются переломы, которые чаще наблюдаются в костях с низкой МПК (минеральной плотностью кости) и происходят при низком уровне травмы (низкотравматичных переломах). Остеопороз следует подозревать, если рост снизился более чем на 2 см за год или на 4 см в течение жизни.
Диагностика остеопороза
Для диагностики остеопороза, как правило, применяют несколько методов:
ДЭРА является «золотым» стандартом неинвазивной диагностики остеопороза.
По результатам данного метода исследования выделяют следующие степени снижения МПК:
Низкая костная масса (остеопения): показатели МПК находятся в пределах 1–2,5 SD (стандартного отклонения) от среднего значения ПКМ у молодых здоровых женщин.
Тяжелый (развивающийся) остеопороз: МПК ниже среднего значения ПКМ у молодых здоровых женщин более чем на 2,5 SD, имеются переломы.
Определение биохимических маркеров костного ремоделирования используется не для диагностики остеопороза, а лишь для динамического наблюдения за эффективностью терапии. Маркеры резорбции кости: гидроксипролин, пиридинолин (Пид), дезоксипиридинолин, N- и С-телопептиды, кислая тартратустойчивая фосфатаза. Маркеры формирования кости: костный изофермент щелочной фосфотазы, остеокальцин.
Препараты профилактики и лечения остеопороза
Препараты профилактики и лечения остеопороза различны по своему происхождению и химической структуре, но в зависимости от их главного действия можно разделить на два основных класса: препараты антирезорбтивные и стимулирующие костеобразование.
Установлено, что в постменопаузе на фоне дефицита половых гормонов костный обмен возрастает на 20–30 %. Заместительная гормонотерапия (ЗГТ) является первой линией реальной профилактики постменопаузального остеопороза. ЗГТ помогает восстановить костный обмен до уровня пременопаузального, обеспечивая качество кости и адекватное восстановление микроповреждений. Это доказано с помощью гистоморфометрических данных. Даже длительное применение ЗГТ не оказывает отрицательного влияния на костную микроархитектуру [14, 15].
Список зарегистрированных комбинированных препаратов для пероральной ЗГТ:
В фазе менопаузального перехода и перименопаузе:
К парентеральным эстрогенам относятся трансдермальные лекарственные формы эстрадиола в виде гелей, пластыря (Дивигель, Климара,Эстрожель).
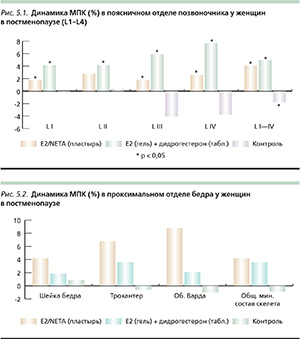
Литературные данные по использованию ЗГТ в ранней постменопаузе с целью профилактики быстрых потерь МПК представлены достаточно широко. Применение ЗГТ не только предотвращает потери костной массы, но и увеличивает МПК у 95 % женщин в постменопаузе. Во всех работах отмечен прирост костной массы в поясничном отделе позвоночника от 2 до 6 % за 12 месяцев. Отмечен более слабый эффект ЗГТ на область бедра.
Согласно нашим собственным данным, также установлен положительный эффект различных типов пероральных и трансдермальных эстрогенов и NЕТА (norethisterone acetate) [18, 13]. Для уточнения эффективности трансдермальных форм эстрогенов и прогестагенов у женщин в постменопаузе при снижении МПК мы применили два режима ЗГТ: I – трансдермальный пластырь (Е2 50 мкг/сут) (n = 19); II – 17β-эстрадиол в виде геля 1 мг/сут + дидрогестерон 5 мг/сут (n = 18). Контрольную группу составили 18 женщин, сопоставимых по возрасту, массе тела, МПК и длительности постменопаузы. Средний возраст женщин составил 56,0 ± 5,4 года (46–67 лет). Лечение проводилось 12 месяцев. МПК оценивали методом ДЭРА. Исходно, через 3–9 месяцев определяли уровни маркеров костной резорбции (Пид, Дпид – дезоксиПид) в моче методом хроматографии высокого разрешения в перерасчете на единицу креатинина. Анализ полученных результатов позволил заключить, что ЗГТ вне зависимости от пути введения препаратов оказывает выраженное антирезорбтивное воздействие на костную ткань. ЗГТ (пероральная, трансдермальная или сочетание) способствовала значительному приросту МПК. В области L1–L4 отмечено увеличение МПК на 4,32 и 5,23 % соответственно в I и II группах, в шейке бедра— на 4,90 и 2,08 % соответственно (р
Боль в костях при остеопорозе
Поделиться:
Остеопороз — заболевание, приводящее к разрушению костной ткани, первым признаком которого является боль в костях. Его причина — нарушения обмена веществ, поэтому при костных болях неясного происхождения можно уточнить диагноз при помощи анализов крови.
Куда девается кальций
Кость состоит из сетчатого белкового «скелета», в ячейки которого откладываются соли кальция и фосфора. Именно этим объясняется ее прочность: если бы кость была просто твердой, она оказалась бы хрупкой, как фарфор, но белковая основа сообщает ей необходимую гибкость. В процессе развития человека — начиная еще с внутриутробного периода — формируется сперва гибкая «матрица» будущей кости, а кальцием она наполняется уже позже. Уровень насыщенности кости кальцием различается в разные периоды жизни. Отчего это зависит?
Дело в том, что обеспечение твердости нашего скелета — не единственная забота кальция. Он необходим для сокращения мышц — в том числе и сердечной. Поэтому понижение уровня кальция в крови ниже некоего «прожиточного минимума» совершенно справедливо рассматривается организмом как ситуация, угрожающая жизни. А скелет — это огромный «запас» кальция, из которого его при необходимости можно брать.
Читайте также:
Психогенная боль в спине
Костный «индикатор»
Регуляцией уровня кальция в крови занимаются два гормона: кальцитонин (его выделяет щитовидная железа) и паратгормон (продукт паращитовидных желез — маленьких образований на задней поверхности щитовидной железы). Если кальция в крови достаточно, кальцитонин «загоняет» его в кости. Но если уровень этого металла в крови падает, паратгормон «вытаскивает» его из костной ткани, чтоб не остановилось сердце.
Очевидно, что при нарушениях в выработке этих гормонов непременно возникнут симптомы со стороны костей, причем зачастую они бывают одними из первых. В зависимости от характера гормональных нарушений выделяют следующие виды остеопороза.
Тиреоидный остеопороз
Тут все несложно. Гипофункция щитовидной железы — недостаток кальцитонина: кальция много в крови, а в кости он не попадает, развивается остеопороз. Кроме ноющих неясных болей в костях снижение функции нашего «щита» проявляется и другими симптомами: вялость, слабость, ощущение общей заторможенности, сухость и бледность кожи, ломкость волос, отечность лица, урежение пульса, снижение иммунитета. Уточнить диагноз поможет анализ крови на тиреотропный гормон (ТТГ) в комплексе с кальцитонином. ТТГ изменяется и в случае понижения, и в случае повышения функции щитовидной железы, поэтому начинать обследование нужно именно с него, а не с визуализационных методов (УЗИ).
Паратиреоидный остеопороз
Здесь все наоборот. Паратгормон, как мы помним, «выгоняет» кальций из костей в кровь. При гиперфункции паращитовидных желез паратгормона слишком много, он действует очень активно, что опять способствует развитию остеопороза. Однако избыток кальция в крови тоже ни к чему хорошему не приводит. Чрезмерно длительные сокращения — спазмы — гладкой мускулатуры кишечника вызывают запоры и боли в животе. Почки, пытаясь вывести избыток кальция, работают «на износ», в них могут появляться камни-кальцинаты, мочевыделение увеличивается и ощущается сильная жажда. Разобраться в такой ситуации помогут анализ крови на кальций и фосфаты и определение кальция в суточной моче.
Эстрогензависимый остеопороз
Опосредованно на уровень кальция влияют также женские половые гормоны — эстрогены. Именно поэтому их снижение в перименопаузальном периоде может приводить к развитию остеопороза.
Воздействие эстрогенов на костную ткань — сложный многоступенчатый процесс. Интересно, что эти гормоны влияют не только на обмен кальция, но и на общее состояние «белкового скелета». С точки зрения природы все довольно логично: юная девушка (с высоким уровнем эстрогенов) должна быстро залечивать любые травмы, а вот немолодой, которая уже выполнила репродуктивную функцию, такая способность как бы уже не обязательна. Против природы не пойдешь, однако нам не хочется соглашаться с природными механизмами.
Поэтому всем женщинам, вступающим в пременопаузу, рекомендуется обсудить со своим гинекологом вопрос профилактики остеопороза — она куда эффективнее лечения. Основные анализы, которые может назначить врач: определение в крови кальция и костной фракции щелочной фосфатазы и количество кальция в суточной моче.
Любые подозрения на остеопороз должны быть подтверждены денситометрией — измерением плотности костной ткани. Наиболее точным вариантом является двуэнергетическая рентген-денситометрия. Как любой рентгеновский метод, она не совсем безвредна, однако существует альтернатива — УЗ-денситометрия. Так что поставит диагноз в любом случае несложно — главное сделать это вовремя.
Какие гормоны влияют на кости и суставы
Глюкокортикоидные гормоны (ГК) триумфально вошли в арсенал противоревматических препаратов в 1949 году, когда Филипп Хенч (Hench P.) сообщил о выраженном клиническом эффекте «субстанции Е» при ревматоидном артрите (РА) [1]. В настоящее время глюкокортикоиды играют ключевую роль в терапии многих воспалительных ревматических заболеваний [2–7] и представляют собой наиболее часто используемый класс противовоспалительных препаратов с ростом частоты использования в последние годы, даже несмотря на появление новых методов лечения, таких как биологические препараты (ГИБП) [8–11]. По данным опроса, ГК назначаются от 14,6 до 90% пациентов с РА [10]. Практически всем пациентам с ревматической полимиалгией, гигантоклеточным артериитом, системными васкулитами и системной красной волчанкой (СКВ) в реальной клинической практике назначаются пероральные и инфузионные ГК.
Понятие «доза глюкокортикоидного препарата» достаточно относительное, однако существует общепринятая классификация, представленная в таблице 1.
Таблица 1. Дозы глюкокортикоидных препаратов (в пересчете на преднизолон)
| Доза | Определение |
| Низкая | ≤ 7.5 мг/день |
| Средняя | > 7.5 мг, но ≤ 30 мг/день |
| Высокая | > 30 мг, но ≤ 100 мг/день |
| Очень высокая | > 100 мг/день |
| ≥ 250 мг 1 или несколько дней подряд |
Использование ГК (доза, длительность, метод введения) зависит от диагноза, показаний к глюкокортикоидной терапии, а также цели лечения. Терапевтические эффекты варьируются от купирования симптомов болезни, например, уменьшения боли при артрите, до модификации течения болезни — эффекты высоких и средних доз при ранней стадии ревматоидного артрита (РА). При системной красной волчанке (СКВ), системных васкулитах (СВ), полимиозите/дерматомиозите (ПМ/ДМ) средние, высокие, очень высокие дозы и используются в качестве основной патогенетической терапии.
Выбор ГК препарата при ревматических заболеваниях
Глюкокортикоиды в лечении некоторых ревматических заболеваний
Системная красная волчанка
ГК при РА не являются базисными препаратами для лечения этого заболевания, однако их назначение возможно в нескольких случаях [22, 23]. У пациентов с ранним, впервые выявленном РА, течение которого сопровождается высокой активностью (полиартрит, длительная утренняя скованность, высокий уровень СОЭ и СРБ), метипред назначается в дозах от 4 до 8 мг в день, одновременно назначается метотрексат от 10–15 до 20–25 мг в неделю. В данном случае ГК способствуют быстрому купированию клинической и лабораторной активности и осуществляют своеобразный «мост» вплоть до начала действия метотрексата.
При достижении стойкого снижения активности РА, доза ГК медленно снижается вплоть до полной отмены у пациентов с длительно сохраняющейся высокой активностью, невозможностью проведения терапии базисными препаратами (метотрексат, лефлюномид) развития побочных эффектов или наличия противопоказаний, а также при отсутствии возможности применения ГИБП. Допускается применение метипреда от 4 до 12 мг в день, при необходимости внутрисуставное введение ГК.
может применяться у больных с очень выраженной клинической и лабораторной активностью с наличием системных проявлений РА: полинейропатия, поражение кожи, лихорадка [24].
ГК являются основным методом лечения ПМ/ДМ. В случаях острого начала при развитии прогрессирующей мышечной слабости, высоком уровне КФК, СОЭ, СРБ метипред назначается в дозах не менее 40 мг (10 таблеток) в день с эскалацией дозы до 60 мг и выше. Терапия высокими дозами ГК проводится длительно, не менее двух месяцев, при достижении стойкого улучшения доза снижается до минимальной поддерживающей (4–8 мг в день) и сохраняется в течение нескольких лет. показана пациентам с нарушением глотания и поражением дыхательной мускулатуры.
При ревматической полимиалгии достаточно высокоэффективной является монотерапия ГК, ремиссия часто может быть достигнута при назначении преднизолона начиная с 15 мг или метипреда 12 мг в день [25]. Такая доза ГК применяется около двух месяцев с последующим медленным снижением. При отсутствии рецидивов через 3–5 месяцев ГК могут быть полностью отменены. У пациентов с гигантоклеточным артериитом (болезнь Хортона) начальная доза ГК должна составлять не менее 40–60 мг в день, при угрозе потери зрения проводится [26].
Базисными препаратами в лечении СВ являются цитостатики, среди которых наиболее эффективными считаются циклофосфамид и микофенолата мофетил (Селлсепт). ГК в качестве монотерапии назначают для индукции ремиссии при гигантоклеточном артериите и артериите Такаясу, а также при некротизирующих васкулитах в отсутствии признаков прогрессирования (синдром без АНЦА). ГК с успехом применяются в терапии тяжелых форм геморрагического васкулита с поражением ЖКТ и почек. ГК в виде монотерапии не используют для лечения грануломатозного полиангиита, микроскопического полиангиита и узелкового полиартериита [27]. Также как и при других ревматических заболеваниях метилпреднизолон (метипред) остается препаратом выбора ГК терапии. В дебюте СВ или при обострении ГК назначаются в качестве подавляющей терапии в дозе не более 60 мг в день в течение 3–4 недель, при достижении стойкого улучшения доза снижается по 2–4 мг в 2 недели до поддерживающей (1–2 таблетки в день). применяется при остром начале и тяжелом течении и/или у больных с рефрактерностью к проводимой терапии. Помимо цитостатиков и ГК в лечении СВ с успехом применяется ритуксимаб, внутривенный иммуноглобулин, плазмаферез.
Большинство побочных эффектов ГК терапии ассоциировано с высоким риском развития инфекций, остеопороза, сахарного диабета, катаракты, заболеваний (атеросклероз, артериальная гипертония, инсульт, тромбоз), поражения ЖКТ (язвенное поражение желудка, кишки, жировой гепатоз, колит), нарушением жирового обмена и когнитивными расстройствами. Многолетние когортные исследования продемонстрировали повышение риска развития побочных эффектов при длительном многомесячном или даже многолетнем приеме ГК в дозах более 7.5 мг в день в пересчете на преднизолон. С целью снижения риска развития побочных эффектов стратегия терапии должна быть направлена на минимизацию дозы ГК, применение средних, высоких и сверхвысоких доз только для подавления высокой активности в течение максимально короткого промежутка времени [28–37]. С целью профилактики побочных эффектов необходимо тщательное мониторирование больных (не менее 4–5 раз в год), всем пациентам, получающим ГК терапию, необходимо назначать препараты кальция, витамин Д, при развитии остеопороза — бисфосфонаты. В большинстве случаев необходимо применять комбинированную терапию: ГК + цитостатики + ГИБТ и другие методы лечения, способствующие уменьшению дозы ГК и достижения ремиссии.
В центре МЕДСИ на Белорусской в последние годы для лечения больных с системными аутоиммунными ревматическими заболеваниями с успехом применяется инновационный метод терапии: последовательное применение каскадной плазмафильтрации (удаление патогенных молекул — аутоантител, криоглобулинов, иммунных комплексов), МП и ЦФ, Ритуксимаба и Белимумаба. Такой подход к лечению СКВ, болезни Шегрена и системных васкулитов способствует быстрому подавлению активности, длительной многомесячной ремиссии и значительному уменьшению дозы глюкокортикоидов вплоть до полной отмены.
Hench PS, Kendall EC, Slocumb CH, Polley HF. The effect of a hormone of the adrenal cortex (17-; compound E) and of pituitary adrenocorticotropic hormone on rheumatoid arthritis. Mayo Clin Proc. 1949; 24:181–197.
Bertsias G, Ioannidis JP, Boletis J, et al. Task Force of the EULAR Standing Committee for International Clinical Studies Including Therapeutics. EULAR recommendations for the management of systemic lupus erythematosus. Report of a Task Force of the EULAR Standing Committee for International Clinical Studies Including Therapeutics. Ann Rheum Dis. 2008;67:195–205. doi: 10.1136/ard. 2007. 070367.
Hatemi G, Silman A, Bang D, Bodaghi B, Chamberlain AM, Gul A, Houman MH, Kotter I, Olivieri I, Salvarani C, Sfikakis PP, Siva A, Stanford MR, Stübiger N, Yurdakul S, Yazici H. EULAR Expert Committee: EULAR recommendations for the management of Behcet disease. Ann Rheum Dis.2008; 67:1656–1662. doi: 10.1136/ard. 2007. 080432. [PubMed] [Cross Ref].
Mukhtyar C, Guillevin L, Cid MC, et al. European Vasculitis Study Group. EULAR recommendations for the management of primary small and medium vessel vasculitis. Ann Rheum Dis. 2009;68:310–317. doi: 10.1136/ard. 2008. 088096. [PubMed] [Cross Ref].
Mukhtyar C, Guillevin L, Cid MC et al. European Vasculitis Study Group. EULAR recommendations for the management of large vessel vasculitis. Ann Rheum Dis. 2009; 68: 318–323. doi: 10.1136/ard.2008.088351.
Gorter SL, Bijlsma JW, Cutolo M, et al. Current evidence for the management of rheumatoid arthritis with glucocorticoids: a systematic literature review informing the EULAR recommendations for the management of rheumatoid arthritis. Ann Rheum Dis.2010; 69: 1010–1014. doi: 10.1136/ard.2009. 127332.
Luijten RK, RD, Bijlsma JW, Derksen RH. The use of glucocorticoids in systemic lupus erythematosus. After 60 years still more an art than science. Autoimmun Rev. 2013; 12: 617–628. doi: 10.1016/j.autrev. 2012.12.001.
Thiele K, Buttgereit F, Huscher D, Zink A. Current use of glucocorticoids in patients with rheumatoid arthritis in Germany. Arthritis Rheum. 2005; 53: 740–747. doi: 10.1002/art.21467.
Buttgereit F, Seibel MJ, Bijlsma JW. Clinical Immunology: Principles and Practice. 3. Chapter 87. Amsterdam: Elsevier Health Sciences; 2008. Glucocorticoids.
Sokka T, Toloza S, Cutolo M, et al. Women, men, and rheumatoid arthritis: analyses of disease activity, disease characteristics, and treatments in the study. Arthritis Res Ther. 2009; 11: R7.
Fardet L, Petersen I, Nazareth I. Prevalence of oral glucocorticoid prescriptions in UK over the past 20 years. Rheumatology (Oxford) 2011; 50: 1982–1990. doi: 10.1093/rheumatology/ker017.
Buttgereit F, Straub RH, Wehling M, Burmester GR. Glucocorticoids in the treatment of rheumatic diseases: an update on the mechanisms of action. Arthritis Rheum. 2004; 50: 3408–3417. doi: 10.1002/art.20583. [PubMed] [Cross Ref].
Rhen T, Cidlowski JA. Antiinflammatory action of glucocorticoids — new mechanisms for old drugs. N Engl J Med. 2005; 353: 1711–1723. doi: 10.1056/NEJMra050541. [PubMed] [Cross Ref].
Stahn C, Buttgereit F. Genomic and nongenomic effects of glucocorticoids. Nat Clin Pract Rheumatol.2008; 4: 525–533 [PubMed].
Coutinho AE, Chapman KE. The and immunosuppressive effects of glucocorticoids, recent developments and mechanistic insights. Mol Cell Endocrinol. 2011; 335: 2–13. doi: 10.1016/j.mce.2010.04.005.
Buttgereit F, da Silva JA, Boers M, et al. Standardised nomenclature for glucocorticoid dosages and glucocorticoid treatment regimens: current questions and tentative answers in rheumatology. Ann Rheum Dis. 2002; 61: 718–722. doi: 10.1136/ard.61.8.718.
Stahn C, Buttgereit F. Genomic and nongenomic effects of glucocorticoids. Nat Clin Pract Rheumatol.2008; 4: 525–533.
Buttgereit F, Burmester GR, Straub RH, Seibel MJ, Zhou H. Exogenous and endogenous glucocorticoids in rheumatic diseases. Arthritis Rheum. 2011; 63: 1–9.
Buttgereit F, da Silva JA, Boers M, Burmester GR, Cutolo M, Jacobs J, Kirwan J, Kohler L, Van Riel P, Vischer T, Bijlsma JW. Standardised nomenclature for glucocorticoid dosages and glucocorticoid treatment regimens: current questions and tentative answers in rheumatology. Ann Rheum Dis. 2002; 61: 718–722. doi: 10.1136/ard.61.8.718.
Gotzsche PC, Johansen HK. corticosteroids vs placebo and nonsteroidal antiinflammatory drugs in rheumatoid arthritis. Cochrane Database Syst Rev. 2004; 3: CD000189.
Weusten BL, Jacobs JW, Bijlsma JW. Corticosteroid pulse therapy in active rheumatoid arthritis. Semin Arthritis Rheum. 1993; 23: 183–192. doi: 10.1016/ (05) 80039–3.
J, Cid MC, A, G, Bosch X. Treatment of polymyalgia rheumatica: a systematic review. Arch Intern Med. 2009; 169: 1839–1850. doi: 10.1001/archinternmed. 2009. 352.
MA, C, Agudo M, Pompei O, et al. Giant cell arteritis: epidemiology, diagnosis, and management. Curr Rheumatol Rep. 2010 Dec; 12 (6): 436–42.
Huscher D, Thiele K, E, Hein G, Demary W, Dreher R, Zink A, Buttgereit F. patterns of side effects. Ann Rheum Dis. 2009; 68: 1119–1124. doi: 10.1136/ard.2008.092163.
Hoes JN, Jacobs JW, Boers M, et al. EULAR recommendations on the management of systemic glucocorticoid therapy in rheumatic diseases. Ann Rheum Dis. 2007; 66: 1560–1567. doi: 10.1136/ard.2007.072157.
Van der Goes MC, Jacobs JW, Boers M, Andrews T, MA, Buttgereit F, Caeyers N, Cutolo M, Da Silva JA, Guillevin L, Kirwan JR, Rovensky J, Severijns G, Webber S, Westhovens R, Bijlsma JW. Monitoring adverse events of glucocorticoid therapy: EULAR recommendations for clinical trials and daily practice. Ann Rheum Dis. 2010; 69: 1913–1919. doi: 10.1136/ard. 2009. 124958.
Duru N, van der Goes MC, Jacobs JW, Andrews T, Boers M, Buttgereit F, Caeyers N, Cutolo M, Halliday S, Da Silva JA, Kirwan JR, Ray D, Rovensky J, Severijns G, Westhovens R, Bijlsma JW. EULAR and recommendations on the management of medium to glucocorticoid therapy in rheumatic diseases. Ann Rheum Dis. 2013; 72: 1905–1913. doi: 10.1136/annrheumdis — 2013–203249.
Van der Goes MC, Jacobs JW, Jurgens MS, et al. Are changes in bone mineral density different between groups of early rheumatoid arthritis patients treated according to a tight control strategy with or without prednisone if osteoporosis prophylaxis is applied? Osteoporos Int. 2013; 24: 1429–1436. doi: 10.1007/s00198-.
Den Uyl D, van Raalte DH, Nurmohamed MT,et al. Metabolic effects of prednisolone treatment in early rheumatoid arthritis: balance between diabetogenic effects and inflammation reduction. Arthritis Rheum. 2012; 64: 639–646. doi: 10.1002/art.33378.
Garcia Rodriguez LA, S. The risk of upper gastrointestinal complications associated with nonsteroidal drugs, glucocorticoids, acetaminophen, and combinations of these agents. Arthritis Res. 2001; 3: 98–101. doi: 10.1186/ar146.
Peters MJ, Symmons DP, McCarey D, et al. EULAR recommendations for cardiovascular risk management in patients with rheumatoid arthritis and other forms of inflammatory arthritis. Ann Rheum Dis.2010; 69: 325–331. doi: 10.1136/ard.2009.113696.
Dixon WG, Abrahamowicz M, Beauchamp ME, Ray DW, Bernatsky S, Suissa S, Sylvestre MP. Immediate and delayed impact of oral glucocorticoid therapy on risk of serious infection in older patients with rheumatoid arthritis: a nested analysis. Ann Rheum Dis. 2012; 71: 1128–1133. doi: 10.1136/annrheumdis — 2011–200702.
Crowson CS, Hoganson DD, PD, Matteson EL. Development and validation of a risk score for serious infection in patients with rheumatoid arthritis. Arthritis Rheum. 2012; 64: 2847–2855. doi: 10.1002/art.34530.




 Читайте также:
Читайте также: 
