какие гормоны секретируются гипофизом
Заболевания гипоталамо-гипофизарной системы
Особенностью эндокринной системы является множество функциональных связей между эндокринными органами. Ярким примером служит гипоталамо-гипофизарная система.
Гипоталамус и его гормоны:
Заболевания гипоталамуса:
Заболевания гипоталамуса встречаются крайне редко. Чаще всего это нарушения полового развития (ускоренное или замедленное половое развитие) и несахарный диабет – заболевание, симптомами которого является жажда и обильное частое мочеиспускание. Патология гипоталамуса может быть заподозрена на основании характерных симптомов и подтверждена гормональным, а при необходимости и генетическим обследованием.
Гипофиз:
Гормоны гипофиза:
В гипофизе вырабатываются следующие гормоны:
Заболевания гипофиза:
В конечном итоге это может приводить к гипофункции, гиперфункции гипофиза, а иногда к масс-эффекту.
Масс-эффект:
Масс-эффект крупной опухоли гипофиза обуславливает нарушение зрения (вследствие сдавления перекреста зрительных нервов) и головные боли. При подозрении на нарушение полей зрения из-за опухоли гипофиза может потребоваться консультация офтальмолога. Для диагностики наличия образования используется МРТ хиазмально-селлярной области с контрастированием.
Гиперфункция гипофиза:
Гипофункция гипофиза:
При гипофункции гипофиза развивается гипогонадизм (снижение половой функции), вторичная надпочечниковая недостаточность (снижение артериального давления, похудание, снижение уровня глюкозы), вторичный гипотиреоз – снижение функции щитовидной железы (ломкость волос и ногтей, сонливость, отеки). У детей также может наблюдаться задержка роста и полового развития.
Диагностика и лечение:
Заболевание гипофиза может быть заподозрено на приеме эндокринолога при подробном расспросе и осмотре пациента, после чего, при необходимости, назначаются гормональные и инструментальные обследования. Зачастую первичная диагностика заболеваний гипофиза проводится по уровню гормона на периферическом уровне (например, при подозрении на болезнь Иценко-Кушинга исключается избыток кортизола, гормона надпочечников). Стоит отметить, что при исследовании уровня многих гормонов (пролактина, кортизола, АКТГ и т.д) нужно соблюдать определенные правила, так как значения этих гормонов значимо изменяются в зависимости от времени суток, менструального цикла и других условий. При дальнейшей диагностике могут потребоваться функциональные пробы (например, проба с дексаметазоном при диагностике Болезни Иценко-Кушинга).
Что такое гипофиз.
Гипофиз является одной из самых важных желез эндокринной системы в организме человека. Он расположен в основании головного мозга, имеет округлую форму и небольшой размер (до 13 мм). Несмотря на свои маленькие размеры, эта железа играет центральную роль в регуляции деятельности других эндокринных органов. Локализация и размер гипофиза являются двумя факторами, затрудняющими диагностику его заболеваний. Получить точные данные о состоянии гипофиза возможно только при проведении МРТ. В Южно‐Сахалинске заказать магнитно‐резонансную томографию гипофиза можно в медицинском центре «МареМед».
Строение и функции:
Несмотря на то, что гипофиз поддерживает гормональный баланс во всем организме, его строение достаточно простое. Орган разделяется на три доли:
– Аденогипофиз (передняя доля);
– Нейрогипофиз (задняя доля);
Больше всего важных для здоровья гормонов вырабатывается в передней доле гипофиза. Гормоны аденогипофиза контролируют рост, деятельность щитовидной железы, надпочечников, половых желез. В промежуточной доле секретируется гормон, стимулирующий активность клеток, вырабатывающих меланин и отвечающих за пигментацию кожи. В задней доле вырабатываются гормоны вазопрессин и окситоцин, которые также играют очень важную роль и выполняют множество функций.
Нарушение секреции гормонов в гипофизе приводит к сбоям в работе всех органов и систем. Поэтому при опухолях и других патологических состояниях гипофиза клинические симптомы могут быть разными:
– Изменение массы тела (похудение или появление лишних килограммов);
– Нарушение половой активности, менструального цикла (у женщин);
– Задержка в росте или наоборот непропорциональное увеличение некоторых частей тела;
– Резкие перепады настроения, склонность к апатии или вспышкам гнева, раздражительности;
Это далеко не полный перечень всех симптомов, которые могут встречаться при проблемах с гипофизом. МРТ является наиболее информативным методом для диагностики этой железы. В медицинском центре «МареМед» исследование проводится на новых, высокоточных томографах по доступной цене. Пациенты могут получить дистанционную расшифровку снимков от ведущих специалистов России. Мы работаем без выходных и проводим предварительную запись, чтобы вы прошли обследование в удобное для вас время и без очередей.
Гормоны в организме человека. За что они отвечают
Гормоны – биологически активные вещества, вырабатывающиеся клетками эндокринных желез (желез внутренней секреции). Оттуда они поступают в кровь и с кровотоком попадают в клетки и ткани-мишени.
Там они связываются со специфическими рецепторами и таким образом регулируют обмен веществ и множество физиологических функций. Так, они отвечают:
Как работает эндокринная система
Разные внешние или внутренние раздражители действуют на чувствительные рецепторы. В результате формируются импульсы, которые действуют на гипоталамус (отдел головного мозга). В ответ на них в гипоталамусе вырабатываются биоактивные вещества, поступающие по локальным сосудам в другой отдел головного мозга – гипофиз.
В ответ на их поступление в гипофизе вырабатываются гормоны гипофиза. Они попадают в кровь и, достигнув с кровотоком конкретной эндокринной железы, стимулируют в ней синтез того или иного гормона. А затем уже этот гормон поступает с кровью к гормональным рецепторам органов-мишеней, как описано выше.
По химическому строению гормоны делят на 4 вида
Стероиды – производные холестерина. Вырабатываются в коре надпочечников (кортикоиды) и половых железах (андрогены, эстрогены). В эту же группу входит кальцитриол.
Производные жирных кислот– эйкозаноиды. К ним относятся простагландины – повышают чувствительность рецепторов к боли и воспалительным процессам, тромбоксаны – участвуют в процессах свертывания крови, лейкотриены – участвуют в патогенезе бронхоспазма.
Производные аминокислот, преимущественно тирозина – гормон стресса адреналин, предшественник адреналина норадреналин и гормоны щитовидной железы.
Белково-пептидные соединения – гормоны поджелудочной железы инсулин и глюкагон, а также гормон роста соматотропин и кортикотропин – стимулятор синтеза гормонов коры надпочечников. В эту же группу входит антидиуретический гормон вазопрессин, «гормон материнства» окситоцин и ТТГ и АКТГ.
По месту образования выделяют гормоны:
По механизму действия различают гормоны:
По биологическим функциям различают гормоны, регулирующие:
Функции основных гормонов в организме
Список по названиям
Тестостерон — вырабатывается и у мужчин, и у женщин. Отвечает:
Эстрогены – женские половые гормоны. Отвечают за формирование первичных половых признаков у женщин. Обеспечивают репродуктивные функции и эмоциональное состояние. У мужчин вырабатываются в жировой ткани живота из тестостерона. Стимулируют синтез коллагена и обеспечивают эластичность кожи. Принимают участие в работе кровеносной системы.
Прогестерон – сохраняет беременность и обеспечивает менструальный цикл у женщин. Кроме этого, и у женщин, и у мужчин он:
Дигидроэпиандростерон – вырабатывается в головном мозге и надпочечниках.
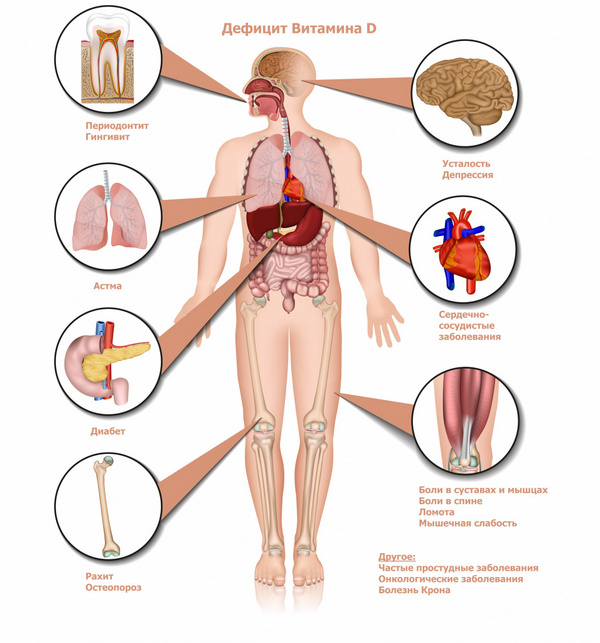
Д-гормон (так называемый витамин Д):
ТТГ — тиреотропный гормон гипофиза. Регулирует выработку гормонов щитовидной железы трийодтиронина Т3 и тироксина Т4. При дисбалансе гормонов щитовидной желез развиваются гипер- и гипотиреоз.
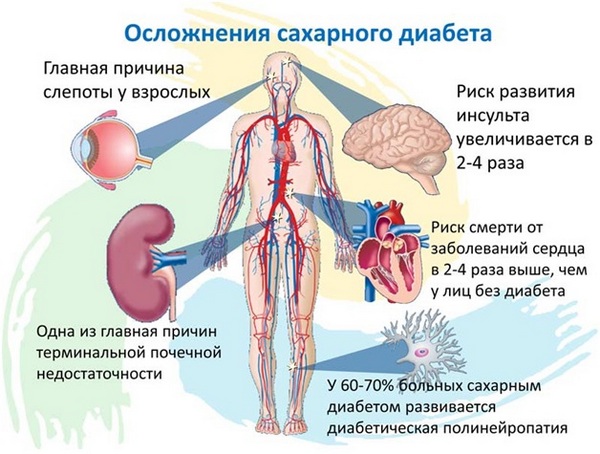
Инсулин – отвечает за усвоение глюкозы клетками. Стимулирует мышечный рост и аппетит. При нехватке инсулина развивается сахарный диабет. Избыток инсулина приводит к инсулинорезистентности (снижение чувствительности инсулинозависимых клеток к действию инсулина с последующим нарушением метаболизма глюкозы и поступления ее в клетки), что ведет к ожирению и развитию сахарного диабета 2 типа.
Дигидротестостерон – влияет на рост волос, образование акне, увеличение простаты у мужчин.
Кортизол – образуется из прогестерона. Адаптирует организм к влиянию стресса, защищает от воспалений, аллергических реакций, поддерживает в норме артериальное давление.
Альдостерон – гормон коры надпочечников; образуется из прогестерона. Отвечает за обмен солей и воды в организме.
СТП (соматотропный гормон) – гормон роста, избыток которого ведет к развитию акромегалии.
В каких случаях нужно сдавать анализы на гормоны
Если баланс эндокринной системы нарушается, в организме развиваются изменения. Нередко достаточно предельно малых отклонений от нормы, чтобы запустить патологический процесс.
Достаточно долго такие патпроцессы могут протекать бессимптомно. Когда же появляется симптоматика, то нередко патогенез уже необратим. Чтобы выявлять бессимптомные гормональные нарушения на ранних стадиях современная доказательная медицина настоятельно рекомендует пакетные проверки. Один раз в 6-12 месяцев достаточно сдать кровь на анализ, чтобы оценить состояние эндокринной системы и не допустить развития гормональных заболеваний.
Кроме этого, о необходимости сдать анализ на гормоны может свидетельствовать ряд признаков:
Также обязательно контролировать уровень гормонов при беременности, чтобы не допустить аномалий развития плода.
При планировании беременности необходимо пройти обследование щитовидной железы: сделать УЗИ щитовидной железы, пройти исследования гормонов ТТГ, Т4 свободный (свободный тироксин) и АТ к ТПО (антитела к тиреопероксидазе)
Во время беременности, если есть нарушение функций щитовидной железы, необходимо 1 раз в триместр проводить скрининг гормона ТТГ и консультироваться у эндокринолога.
Повышение функции гипофиза
Повышение функции гипофиза – патологический процесс, в результате которого происходит усиление выработки одного или нескольких гормонов, который вырабатываются этим органом. К ним относятся: пролактин, адренокортикотропный гормон, фолликулостимулирующий, тиреотропный, лютеинизирующий, соматотропный гормоны.
Гипофиз
Гипофизом называется эндокринная железа, которая находится в головном мозгу и продуцирует гормоны, регулируя работу других желез внутренней секреции. Передняя доля гипофиза синтезирует гормоны, в слабо развитой промежуточной гормоны не образуются, равно как и в задней доле, или нейрогипофизе, где, однако, накапливаются два гормона, образующиеся в гипоталамусе, а именно антидиуретический гормон (вазопрессин) и окситоцин.
Признаки повышения функции гипофиза
В зависимости от преобладания тех или иных тропных гормонов повышенная функция гипофиза проявляется по-разному. Например, повышенный синтез соматотропного гормона вызывает акромегалию и гипофизарный гигантизм. Последний возникает у детей и характеризуется усиленным ростом костей, в дальнейшем диспропорционально увеличиваются конечности, нарушается обмен веществ, появляются симптомы сахарного диабета, гипотиреоза. В подростковом и взрослом возрасте этот вид гиперфункции гипофиза вызывает акромегалию, связанную с увеличением размеров челюстей, надбровных дуг, ушей, скул, кистей и стоп, а также с нарушениями в работе внутренних органов.
При повышенной продукции пролактина возникает такое заболевание, как гиперпролактинемия, проявлениями которого являются нарушения менструального цикла (вплоть до полного прекращения менструаций), галактореи, гиперандрогенемии, бесплодии.
Синдром неадекватной секреции антидиуретического гормона у заболевших проявляется в уменьшении мочеиспускания, тошноте, рвоте, анорексии, может увеличиться масса тела, развиваются отеки, адинамия, головные боли и нарушения сна.
Увеличение выработки фолликулостимулирующего и лютеинизирующего гормонов ведет к преждевременному половому созреванию, которое диагностируется у мальчиков до девяти, а у девочек до восьми лет. Общими для обоих полов проявлениеями заболевания являются ускорение роста, появление акне, изменившийся запаха пота. Кроме того, у девочек будут наблюдаться увеличение размера груди, оволосение на лобке, а также в подмышках, возникновение менструаций, у мальчиков увеличиваются тестикулы, появляется оволосение в области лица, подмышечных впадин и на лобке, меняется тембр.
Болезнь Иценко-Кушинга вызывается гормонопродуцирующей опухолью гипофиза. Заболевание проявляется в росте массы тела, при этом жировые отложения неравномерно распределяются в верхней части туловища. Также возникают угревая сыпь, повышается артериальное давление, через некоторое время развивается остеопароз. У женщин могут наблюдаться оволосение по мужскому типу, нарушения менструального цикла.
Возникновение повышенной функции гипофиза
Повышенная функция гипофиза может быть врожденной или приобретенной. В первом случае причинами повышенной функции гипофиза являются отягощенная наследственность и разного рода молекулярно-генетические изменения. На возникновение приобретенной гиперфункции могут влиять травмы, инфекция, аутоиммунные заболевания, сосудистые нарушения, прием лекарственных средств и т.д.
Диагностика повышенной функции гипофиза
В первую очередь при диагностике этого заболевания наша клиника №1 Витерра Беляево предлагает обратиться к лабораторным исследованиям. Их целью является либо установление повышенного уровня гормонов, которые вырабатывает гипофиз, либо определение изменившегося уровня биохимических параметров, контролируемых теми или иными гормонами гипофиза. Также возможно, используя современное оборудование, проведение рентгена костей черепа и магнитно-резонансной томографии головного мозга для выявления аденомы гипофиза.
Лечение повышенной функции гипофиза
Лечение гиперфункции гипофиза в клинике №1 Витерра Беляево происходит, исходя из определения главной его причины. Если в ходе обследования установлена аденома гипофиза, ее необходимо удалить. В целом при гиперфункции гипофиза персонал нашей клиники применяет лекарственные препараты, подавляющие избыточную выработку в гипофизе того или иного гормона.
Сочетание дефицита гормона роста с дефицитом других гормонов гипофиза
Множественный дефицит гормонов гипофиза (или пангипопитуитаризм) характеризуется недостатком соматотропного гормона (СТГ), дефицитом тиреотропного (ТТГ) и адренокортикотропного гормона (АКТГ), а также лютеонизирующего (ЛГ) и фолликулостимулирующего (ФСГ) гормонов и в некоторых случаях низким уровнем пролактина.
Пангипопитуитаризм может быть врожденным (дефект генов) или приобретенным.
Наследственный множественный дефицит гормонов гипофиза обусловлен мутациями в генах POU1F1 (PIT-1), PROP-1, LHX-3, LHX-4, HESX-1, Pitx2.
Основные причины приобретенного множественного дефицита гормонов гипофиза:
1. Опухоли гипоталамуса и гипофиза:
2. Опухоли других отделов мозга
3. Травмы:
4. Инфекции:
5. Супраселлярные арахноидальные кисты, гидроцефалия, симптом «пустого турецкого седла».
6. Патология сосудов головного мозга (кровоизлияния)
7. Облучение головы и шеи при онкологических заболеваниях
8. Токсические последствия химиотерапии.
9. Инфильтративные болезни:
10. Транзиторный:
Важно!
Для детей с дефицитом СТГ на фоне объемного образования в головном мозге (краниофарингиомы) или после перенесенной травмы головы характерны более поздние сроки проявления дефицита роста — после 5–6-летнего возраста. У детей с объемным образованием головного мозга резко снижается скорость роста, может появиться полидипсия (много пьет) и полиурия (выделяет много мочи), при этом выделяет неконцентрированную мочу. Полиурия и полидипсия являются характерными признаками развития центрального несахарного диабета в результате развития синдрома сдавления гипофизарной ножки и нарушения выделения антидиуретического гормона.
Наличие помимо дефицита роста таких жалоб, как головные боли, нарушение зрения, рвота, позволяет заподозрить внутричерепную патологию (краниофарингиома).
У детей с транзиторным СТГ-дефицитом (конституциональная задержка роста и пубертата) семейный анамнез позволяет в большинстве случаев выявить аналогичные случаи низкорослости и задержки полового развития в детском и подростковом возрасте у одного из родителей либо ближайших родственников.
Для детей с врожденным множественным дефицитом гормонов гипофиза характерно замедление динамики роста с первых лет жизни. У детей с дефицитом СТГ скорость роста не превышает 4 см в год, чаще всего она составляет 1–2 см в год.
Кроме исследования показателей гормонального профиля, оценки костного возраста ребенку проводится МРТ головного мозга. В случаях подозрения на врожденный характер заболевания показано проведение молекулярно-генетического исследования с целью поиска мутаций в генах.
После постановки диагноза пангипопитуитаризм назначается лечение рекомбинантным гормоном роста, препаратами левотироксина, глюкокортикоидами. При выявлении несахарного диабета проводится лечение синтетическим аналогом антидиуретического гормона.
Дефицит пролактина характерен для пациентов с мутациями в гене PIT-1 и PROP-1. У детей и подростков недостаточность пролактина не имеет клинических проявлений, лечение не проводится.
При диагностике объемного образования головного мозга решается вопрос о проведении хирургического лечения.