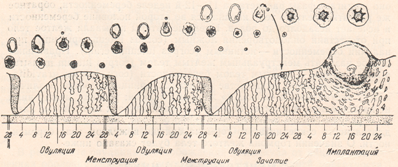
какие гормоны отвечают за овуляцию
Немного эндокринной гинекологии
Давно хочу начать этот цикл статей по эндокринной гинекологии.
Правильнее было бы начать с параметров «нормального» менструального цикла. Эту информацию про себя должна знать каждая женщина.
Менструальный цикл (МЦ) – это цикл созревания и овуляции фолликула в яичнике с целью обеспечения зачатия, а при отсутствии беременности с исходом в менструальное кровотечение. МЦ очень ярко отражает гормональное, соматическое и психологическое здоровье женщины!
Менструальное кровотечение характеризуется такими параметрами как: длительность, наличие/отсутствие боли, обильность.
Длительность менструального кровотечения 2-7 дней. Причём чётко надо выделять: кровотечение и кровомазанье, кровомазанье не относится к менструальному кровотечению – это отдельный симптом и его, конечно, надо учитывать.
Кровомазанье – это такой тип кровянистого отделяемого, на который за 1 сутки (не учитывая условий гигиены) требуется не более 1 гигиенической прокладки, и длится оно не более 2 дней. Кровомазанье может быть в норме, но такое, чтобы в сумме с менструальным кровотечением они не составили более 8 дней!
Боль при менструации не должна длиться более 1 суток и нарушать привычный образ жизни.
Менархе – это начало первого менструального кровотечения в жизни девочки, оно не должно быть позже 16 лет, и не раньше 10,5 лет.
Теперь поговорим о тех гормональных изменениях, которые вызывают такую цикличность в организме. В начале, в истоке всего, стоит «цикличность работы репродуктивной системы», она «заложена» в головном мозге – гипоталамусе, из которого выходят пульсирующие импульсы стимулирующие выработку главных половых гормонов гипофиза: ФСГ (фолликулостимулирующего гормона), стимулирующего в яичнике синтез эстрогенов в 1 фазу МЦ и овуляцию и ЛГ (лютеинизирующего гормона), гормона, готовящего организм к беременности и сохраняющего беременность и стимулирующего выработку прогестерона во 2 фазу цикла. Если беременность не наступила – выработка в яичниках эстрогенов/прогестерона снижается и это является сигналом для гипоталамуса/ гипофиза к очередному циклу выработки ФСГ/ЛГ, и так «по кругу».
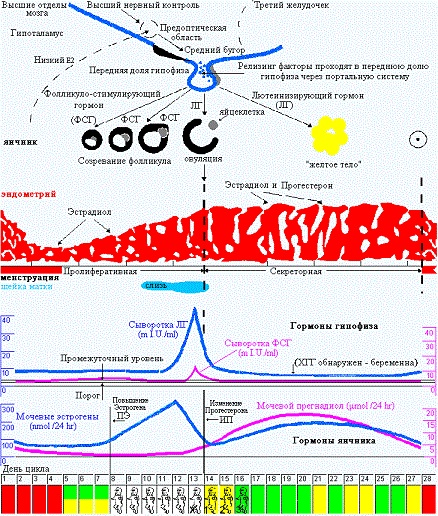
Это я очень примитивно описала эту связь головного мозга и яичников, конечно, она гораздо объёмнее и сложнее). На рисунке 1 (а) хорошо показаны колебания гормонов в одном цикле, выраженные в истинных единицах измерения. Нормы половых гормонов здесь не привожу, об этом отдельно, при описании нарушений. А на рисунке 1 (б) представлена «циклическая закономерность» репродуктивной системы.
На рисунке 2 очень наглядно представлен рост фолликула, график базальной температуры и изменения эндометрия – внутреннего слоя матки в разные фазы цикла, красным – указана менструация, особенно мне нравится в этой схеме, что «детками» (8-16 день цикла) указаны дни возможного зачатия, указан «высший нервный контроль» МЦ и предоптическая область гипоталамуса, где расположено аркуатное ядро из которого исходят основные циклические импульсы к началу МЦ, указано на каком этапе ФСГ, а на каком ЛГ (главные «головные» половые гормоны) распределяют «роли» в регуляции роста фолликула, показаны пики гормонов как стимул к овуляции, указано влияние эстрогенов и прогестерона на эндометрий.
Теперь об ощущениях, которые могут сопровождать женщину в течение МЦ.
Женщины с пластичной психикой действительно чувствую перепады уровня половых гормонов в течение цикла на эмоциональном уровне. Я уже не говорю о физиологических проявлениях.
Во время менструации, как правило, (если цикл будет овуляторный) идёт повышение настроения и «прилив сил», если цикл будет неовуляторным, то к последнему дню кровотечения и на следующий день может отмечаться снижение настроения, так как при отсутствии доминантного фолликула несколько «падает» уровень эстрогенов в крови.
Далее, по окончанию менструации, настроение становится ровным примерно до 20 дня цикла (при 28 дневном МЦ), яркий пик «прилива сексуальности, сексуального желания, эмоционального подъёма» может быть в «основные» 3-4 дня овуляции, это 13-16 день цикла. 2 фаза цикла, после овуляции, в «здоровом цикле» эмоциональными всплесками не сопровождается.
В следующих статьях на эту тему я напишу о разных видах нарушений менструального цикла с позиции эндокринологии, о контрацепции и не только.
Отсутствует овуляция: причины, лечение, диагностика
Овуляция – один из важнейших процессов в репродуктивной системе организма. Именно в момент выхода яйцеклетки из фолликула она становится полностью готовой к оплодотворению. Однако, в некоторых ситуациях овуляции может не быть вообще или она происходит с серьезными нарушениями, что снижает репродуктивную функцию женщины. Почему это случается и можно ли это как-то исправить? Данный вопрос волнует многих женщин, поэтому рассмотрим его подробнее.
Как протекает овуляция?
Этот процесс входит в так называемый репродуктивный или менструальный цикл, который имеется у любой здоровой женщины репродуктивного возраста (18-35 лет) и затрагивает функционирование всей ее системы деторождения (а именно яичников и матки). Он подразделяется на следующие стадии:
Очевидно, что овуляция тесно взаимосвязана с другими процессами менструального цикла. Поэтому ее нарушения наверняка связаны с работой всех органов и систем, вовлеченных в репродуктивную функцию женщины.
Причины отсутствия овуляции
Итак, в некоторых случаях репродуктивная система не продуцирует созревшую яйцеклетку, тем самым не давая никаких шансов на успешное оплодотворение и развитие беременности. Но почему нет овуляции? Как ни странно, это может быть вполне нормальным физиологическим явлением:
Однако, чаще всего отсутствие овуляции вызвано патологическими явлениями в репродуктивной и эндокринной системах женщины:
Негативное влияние на овуляцию оказывает и стресс. Один из механизмов регуляции репродуктивной функции – нейрогуморальный, то есть контролируемый центральной нервной системой. Постоянные и повышенные психоэмоциональные нагрузки (в том числе и положительные) создают в головном мозге очаги аномальной активности, влияющие на синтез гонадотропных гормонов. Сильное стрессовое переживание может не только вызвать отсутствие овуляции на длительный период. Кроме того, при стрессе вырабатывается гормон кортизол, который провоцирует изменения в метаболизме и работе репродуктивных органов.
Еще один фактор, из-за которого женщины сталкиваются с нарушениями овуляторного цикла – отмена гормональных препаратов. В период лечения или контрацепции организм снижает выработку собственных гормонов, так как их аналоги или ингибиторы поступают извне. После отмены препаратов собственная гормональная функция приходит в норму не сразу, что и вызывает задержки. Часто женщины принимают отсутствие овуляции за признак беременности (если был половой акт), но в таких случаях всегда нужно обратиться к врачу для точного установления причины ановуляции.
Диагностика при ановуляции
Проблемы с овуляцией – явление, которое необходимо лечить, если женщина рассчитывает стать матерью. Но для этого необходимо точно установить, действительно ли есть такое состояние, а также что стало ему причиной.
О самом наличии патологии свидетельствуют следующие симптомы отсутствия овуляции:
Само наличие этих признаков (или некоторых из них) является косвенными уликами, подтверждающими ановуляцию. Для точной постановки диагноза и определения причины патологии женщина проходит ряд диагностических процедур;
Диагностика при отсутствии овуляции носит комплексный характер, так как часто эта патология обусловлена сразу несколькими причинами, которые коренятся в различных органах и системах женского организма.
Как лечить отсутствие овуляции?
Выбор того или иного метода лечения при отсутствии овуляции напрямую зависит от причин, которыми вызвано это состояние. Все виды терапии этого состояния можно разделить на следующие категории.
Консервативные. Эти методики не подразумевают оперативного вмешательства в организм женщины, а потому являются приоритетными. К консервативному лечению относятся:
В подавляющем большинстве случаев комбинации консервативных методик достаточно для того, чтобы полностью восстановить нормальное функционирование репродуктивной системы.
Хирургические. Оперативное лечение подразумевает непосредственное вмешательство в организм женщины для устранения причины патологии. Это сопровождается определенным повреждением органов и тканей пациентки, поэтому к хирургическим методам обращаются только в том случае, если консервативная терапия не помогла. Операции можно разделить на 2 категории:
Чтобы отсутствие овуляции не поставило крест на желании стать матерью, необходимо соблюдать определенные рекомендации для профилактики этого патологического состояния. Женщинам рекомендуется правильно питаться, снизить уровень стресса, создать вокруг себя позитивную обстановку, регулярно проверяться у гинеколога, избегать тяжелых физических нагрузок, отказаться от вредных привычек и т. д. Эти меры помогут сохранить нормальную репродуктивную функцию на протяжении всего периода половой зрелости.
Что такое овуляция
У каждой женщины один раз в месяц происходит овуляция (от латинского ovulum – яйцо, ovulatio – вылупление) – В ходе овуляции созревшая яйцеклетка выходит из разорвавшегося фолликула в маточную трубу, в которой и происходит долгожданное (или неожиданное) оплодотворение. А теперь детали.
Зачем нужно определять овуляцию?
Как определить время, наиболее оптимальное для зачатия?
Яйцеклетка живет не более суток. Для оплодотворения ей необходимо время – 18-20 часов. Итого: если в течение 10 часов яйцеклетка не встретилась со сперматозоидами и не оплодотворилась, она погибает. Сперматозоиды живут в половых путях женщины до 5 суток (у молодых супружеских пар с идеальным здоровьем). Вывод: идеальное время для половой жизни во время и до овуляции, а не после.
Имеет ли смысл определять базальную (ректальную) температуру?
Исследование базальной температуры – самый дешевый и доступный метод исследования овуляции. Этим положительные свойства и ограничиваются: метод ненадежный, нестабильный и необъективный. Частота неправильной интерпретации (даже врачом) достигает 50%. Многовато для диагностического теста, на котором строится долгосрочная стратегия. Механизм изменения базальной температуры следующий: желтое тело после овуляции вырабатывает прогестерон, который влияет на какие-то скрытые от глаз механизмы в гипоталамусе, тот, в свою очередь, повышает общую температуру тела примерно на ½ градуса (0,4 минимум). Самое обидное: регистрируемое повышение температуры означает, что овуляция была как минимум вчера, а половой жизнью надо было жить 2 дня назад. Т.о. для планирования зачатия этот метод подходит хуже всех остальных.
Что касается качества желтого тела, то измерение прогестерона крови – объективно и надежно, по сравнению с измерением длины и амплитуды подъема температуры.
Имеет ли смысл исследовать овуляцию ультразвуковым исследованием (УЗИ?) В какие дни цикла это лучше делать?
Если у вас регулярный менструальный цикл (составляет в среднем 25-35 дней от первого дня одной менструации до первого дня следующей), то овуляция будет подтверждена в 9 случаях из 10. Экономически целесообразно обследоваться заочно (исследование крови на прогестерон, или мочевой тест на овуляцию). Если есть сомнения в своем гормональном здоровье, лучше начать ультразвуковой мониторинг сразу. Доминантный фолликул начинает расти на 7-й день цикла. Как правило, он достигает зрелости (диаметр 16-20 мм) на 14-15-й день. Раньше, принято было определять скорость роста фолликула, были соответствующие нормы скорости роста. На сегодня, в большинстве случаев это не требуется.
Зачем нужно обследовать кровь на прогестерон?
Прогестерон (лат. pro gestatio – для беременности)- гормон, необходимый для поддержания беременности. Прогестерон является основным гормоном, вырабатываем желтым телом яичника. Клетки, выстилающие фолликул быстро (за 1 сутки) перерождаются в клетки желтого тела. Желтое тело начинает вырабатывать гормон тотчас после овуляции, прогестерон достигает своего пика за 7 дней. Если женщина не беременеет, прогестерон снижается. Благодаря падению концентрации прогестерона приходит менструация. Исследование пика прогестерона в середине лютеиновой фазы (14 дней делим пополам, получаем через 7 дней после овуляции, или 7 дней до ментруации) говорит нам о нормально работающем желтом теле. Нормальное желтое тело означает нормальную овуляцию. Нормальная овуляция 2 менструальных цикла подряд говорит о нормальном функционировании всей эндокринной системы женщины, и является основанием для отказа от дальнейшего исследования гормонов.
Какой метод исследования овуляции самый надежный?
Единственным на 100% надежным доказательством произошедшей овуляции является наступившая клиническая беременность. Все остальное – наши (медиков) косвенные представления о ней. Вот примерный рейтинг методов диагностики овуляции с субъективными представлениями наших врачей об их надежности:
| Клиническая беременность | 100% |
| Наблюдение овуляции во время операции | 98% |
| Ультразвуковое подтверждение | 95% |
| Исследование крови на прогестерон в середине лютеиновой фазы | 95-98% |
| Исследование мочевого теста ЛГ | 75% |
| Исследование базальной температуры | 50-60% |
| Исследование тестов т.н. функциональной диагностики | 30-60% |
Какой метод исследований овуляции самый удобный?
Сразу напрашивается еще один вопрос- удобный для врача или для пациента? Это зависит от удаленности пациента от клиники. Если есть возможность исследовать кровь на прогестерон в хорошей лаборатории, сделайте это. Если лаборатории рядом нет, лучший метод исследования – мочевой тест ЛГ. Если есть сомнения в своем гормональном здоровье (нерегулярный цикл), лучший вариант – это ультразвуковой мониторинг овуляции.
Как часто бывает овуляция в норме?
Каждый месяц. 1-2 цикла в году яичники могут себе позволить «отдохнуть». Как правило, во время стресса (жара, холод, экзамены, переезд) природа включает охранный режим. Пика гормонов не происходит, овуляция отменяется. 9-10 циклов в году у женщины «овуляторные». Ближе к 40 годам и, особенно старше, овуляция встречается несколько реже.
Когда надо задуматься о проблемах с овуляцией?
Если Вы наблюдали овуляцию 2 цикла подряд, проблем с гормональным здоровьем у вас нет. Если 1 цикл овуляция была, другой нет, наблюдаем ее 3-й цикл, если она есть – все нормально. Нерегулярный менструальный цикл (цикл менее 25 или более 35) ассоциируется с патологией овуляции.
Когда надо стимулировать овуляцию?
В тех случаях, когда ее нет (ановуляция) или она редка (олигоовуляция). Перед стимуляцией врач должен выяснить ее причины. Различные эндокринные расстройства могут «догнать» вас во время беременности, вызвав выкидыш. Опухоли эндокринных органов здоровья тоже не добавляют. Диагностика эндокринных проблем будет рассматриваться в отдельных разделах.
Что такое недостаточность желтого тела?
Это недостаток выработки гормонов желтого тела. Диагностика этого состояния традиционно основывалась на измерении базальной температуры. Сегодня исследование крови на прогестерон является более достоверным методом диагностики. УЗИ так же может дать дополнительную информацию. Зачастую недостаточность желтого тела не является самостоятельным заболеванием. Она, как правило, является признаком «некачественной» овуляции.
Заключение.
Диагностика овуляции и проблем овуляции не является сложной задачей для опытного врача. Данный материал поможет вам говорить на одном языке с вашим доктором и сделать ваше общение более продуктивным и прийти с минимальными потерями к желанному результату – рождению желанного малыша. Мы всегда рады помочь!
ГОРМОНЫ: как созревают яйцеклетки?
Зачастую, получив беременность естественным путем, девушки не вдаются во все подробности процесса образования яйцеклеток в женском организме, зная лишь о их существовании, овуляции и менструальном цикле. А вот девушкам, столкнувшимся с трудностями зачатия, приходится, волей-неволей окунуться в медицинскую терминологию, научиться разбираться в гормонах и познать все тонкости фолликулогенеза.
«Что такое ФСГ, ЛГ, Гн-РГ, индукторы овуляции и доминантный фолликул?»
В этой статье мы попробуем разобраться в гормональных механизмах, влияющих на рост и созревания яйцеклеток в естественном цикле, а так же рассмотрим основной принцип контролируемой индукции суперовуляции в цикле ЭКО.
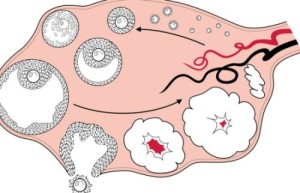
Фолликулогенез в естественном цикле
Фолликулогенез — это поочередное развитие фолликулов в яичниках, от первой стадии примордиальной до третьей, преовуляторной. В результате происходит овуляция – выход из фолликула готовой к оплодотворению яйцеклетки.
В течение всего репродуктивного периода жизни женщины овулируют около 400 фолликулов, остальные подвергаются атрезии (естественному отмиранию) на разных стадиях своего развития. На протяжении 180-300 суток идет гормонально-независимый этап развития фолликулов в яичниках, количество «проснувшихся» фолликулов, а так же доля подвергающихся артезии на этом этапе, не зависит от уровня гормонов, а происходит под действием внутрияичниковых факторов. Происходит рост наиболее перспективных фолликулов, и, возможно, селекция генетически здоровых ооцитов.
Таким образом, расход запаса фолликулов и ооцитов происходит по законам внутрияичниковой регуляции, и не зависит от гормональных индукторов овуляции. Индукторы овуляции (как естественные, так и используемые в циклах ЭКО) влияют уже на зреющие фолликулы, дошедшие до стадии селективных, не способны истощать фолликулярный резерв, снижать фертильность и приближать возраст менопаузы.
По достижению фолликулами определенного размера, начинается гормонально-зависимая фаза, в которой происходит рост доминантного фолликула, который зависит от концентрации гонадотропинов (ФСГ и ЛГ) в крови женщины и других естественных регулирующих субстанций.
Дальнейший рост, созревание и оплодотворение из доминантного фолликула происходит под действием гормонов гипоталамуса, гипофиза и яичников. Ведущими в этой системе являются гонадотропин-рилизинг-гормоны (Гн-РГ), гонадотропины гипофиза (ФСГ и ЛГ) и половые гормоны (эстрадиол, прогестерон, тестостерон). Так же, существует множество вспомогательных факторов: ингибины, активины, факторы роста и др.
В естественном цикле, уровень ФСГ начинает повышаться с середины лютеиновой фазы предшествующего менструального цикла (фаза желтого тела, сразу после овуляции). Затем, уже в следующем цикле, лидирующий фолликул начинает вырабатывать ингибин В, под действием которого снижается концентрация ФСГ, а отстающие в развитии фолликулы подвергаются атрезии ( отмиранию). В конечном итоге остается один доминантный фолликул, при котором цикл считается моноовуляторным и овулирует одна яйцеклетка.
Таким образом, только правильная работа гипоталамуса, гипофиза и яичников способна обеспечить синхронизированный выброс нужных гормонов в нужном количестве и привести к овуляции.
Принцип контролируемой овуляции
Период подъема ФСГ, в который селективный фолликул становится доминантным, называют окном ФСГ. Если с помощью лекарственных препаратов (индукторов овуляции), вызвать значительный подъем концентрации ФСГ, то несколько селективных фолликулов продолжат рост и развитие и произойдет суперовуляция. В лечебных циклах ЭКО рост уровня ФСГ обеспечивается под влиянием антиэстрагенного эффекта (клофимена цитрат и ингибиторы ароматазы), либо путем его «добавки» в составе ФСГ- содержащих препаратов.
Несколько фолликулов продолжают рост. Зрелыми считаются фолликулы, достигшие диаметра 18 мм, поэтому стимуляцию овуляции продолжают, пока фолликулы не достигнут этого размера. В этот период пациентке необходимо достаточно часто посещать клинику для измерения роста фолликулов- так называемая фолликулометрия выполняется посредством УЗИ.
Фолликулы диаметром более 10 мм становятся чувствительными к ЛГ и могут лютеинизироваться в ответ на повышение его концентрации. Под действием подъема ЛГ или введения человеческого хорионического гонадотропина (чХГ) в фолликуле происходят изменения, ведущие к овуляции через 36-42 часа, а также к созреванию ооцита, что делает его готовым к оплодотворению. В этот период происходит пункция и оплодотворение всех полученных яйцеклеток in-vitro.
Врач акушер-гинеколог, репродуктолог
Какие гормоны отвечают за овуляцию


Суббота с 9:00 до 17:00
Воскресение выходной (только для записи на прием)
Адрес: г.Москва, улица Советской армии, 7 (м. Достоевская)
Поговорим о женских гормонах, обсудим нормы гормонов в крови у женщин, которые влияют на половую функцию.
Какие гормоны влияют на репродуктивную функцию?
Для того чтобы у женщины репродуктивного возраста регулярно происходили менструации и созревала яйцеклетка, чтобы она могла зачать, выносить и родить ребенка, а в последствии и успешно кормить его грудным молоком, необходимо, чтобы в организме вырабатывались определенные гормоны в достаточном количестве. К этим гормонам относятся:
Гормоны, влияющие на менструальный цикл
Для того чтобы женщина могла продолжать свой род необходимы гонадотропные гормоны. Они вырабатываются клетками передней доли гипофиза и включают в себя ФСГ, пролактин и лютеинизирующий гормон.
ФСГ ответственный за процесс роста фолликула в яичнике у женщины и созревание сперматозоидов у мужчин. В женском организме фолликулостимулирующий гормон оказывает влияние на переработку тестостеронов в эстрогены, продуцирование эстрогенов, а также на созревание яйцеклетки.
В зависимости от происходящих изменений в женском организме выделяют несколько фаз менструального цикла, в которые меняются уровни половых гормонов:
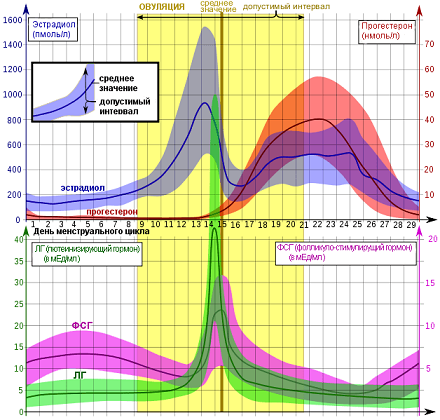
Фолликулярная фаза – продолжительность ее индивидуальна для каждой женщины, но в среднем составляет 2 недели (при длительности цикла в 28 суток). На протяжении этой фазы происходит созревания фолликула и подготовка эндометриального слоя для принятия оплодотворенной яйцеклетки.
Овуляторная фаза – характеризуется дозреванием и разрывом доминантного фолликула, из которого выходит готовая к оплодотворению яйцеклетка. Она движется по маточной трубе и если на ее пути встречается сперматозоид, то происходит оплодотворение и наступает беременность. В овуляторную фазу в организме женщины значительно повышается уровень ФСГ и лютеинизирующего гормона. Длительность овуляторной фазы примерно 5 дней.
Лютеиновая фаза – Граафов пузырек превращается в эндокринную железу на какое-то время и в организме женщины усиленно продуцируется прогестерон или так называемое желтое тело. Прогестерон необходим для благополучного прикрепления плодного яйца к стенке матки, если оплодотворение произошло. В том случае, если беременность не наступила, то уровень прогестерона и ЛГ постепенно понижается, что вызывает развитие изменений в сосудах утолщенного эндометрия, он отторгается и наступает менструация.
Норма гормонов в крови у женщин, которые влияют на половую функцию
ФСГ и ЛГ у женщины измеряют в международных единицах на л (ЕД/л). Для того, чтобы показатели анализа были достоверными необходимо сдавать кровь из вены на 3-5 день менструального цикла, строго натощак. Норма фолликулостимулирующего гормона постоянно меняется в разные фазы цикла и составляет:
Также очень важно правильное соотношение гормонов ФСГ и ЛГ, именно это определяет фертильность женщины, то есть ее способность к зачатию. Чтобы узнать коэффициент соотношения ФСГ и ЛГ, количество второго показателя разделяют на количество первого. Например, у девочки до наступления периода полового созревания, соотношение ФСГ и ЛГ равно 1:1, после года регулярных менструаций соотношение вырастает до 1,5:1, а еще через 2 года и до момента наступления менопаузы ФСГ в норме в 2 раза меньше, чем ЛГ. Изменение соотношений в большую сторону у женщины репродуктивного возраста указывает на возможные патологии, среди которых:
Лютеинизирующий гормон (ЛГ)
Лютеинизирующий гормон в организме женщины повышается в момент наступления овуляции. В максимально повышенном количество ЛГ наблюдается с 13 по 16 дни цикла (при стандартном цикле в 28 дней). В разные фазы менструального цикла норма ЛГ изменяется:
Пролактин
Пролактин – это гормон, который продуцируется в гипофизе и стимулирует лактацию. Кроме своего непосредственного значения пролактин также повышается при усиленных физических нагрузках, занятиях сексом и получении оргазма стрессе.
В норме в организме женщины репродуктивного возраста показатели пролактина не должны превышать 400-1000 мЕД/л – у не кормящей грудью женщины. Повышение гормона выше указанных показателей может тормозить процесс роста фолликула и созревание яйцеклетки, из-за чего наступление беременности станет невозможным даже при наличии регулярной менструации. Это связано с тем, что цикл будет ановуляторным.
Эстрадиол
Эстрадиол в женском организме образуется в яичниках и в небольшом количестве вырабатывается надпочечниками. У беременных этот гормон также вырабатывается плацентой. Процесс выработки эстрадиола полностью зависит от гормонов гипофиза – ФСГ И ЛГ и начинает продуцироваться с первых дней менструального цикла. К середине цикла концентрация гормона эстрадиола в крови повышается и через 24 часа после выявления максимальной отметки концентрации наступает овуляция. После того, как доминантный фолликул лопается и выходит зрелая яйцеклетка, уровень эстрадиола постепенно снижается. Если концентрация этого гормона остается высокой и после предполагаемой овуляции – это означает, что у женщины наступила беременность. У здоровой женщины в норме показатели эстрадиола следующие:
С возрастом и постепенным истощением овариального запаса яичников фертильность женщины снижается, соответственно снижается и уровень эстрадиола, например, во время менопаузы норма гормона составляет 19-82 пг/мл.
Антимюллеров гормон (АМГ)
АМГ – это гормон, который вырабатывается у женщин гранулематозными клетками яичников с момента появления на свет и до наступления менопаузы.
Антимюллеров гормон является показателем:
Считается, что чем меньше концентрация АМГ в крови у женщины, тем меньше у нее шансом на зачатие естественным способом. У девочек до момента полового созревания норма АМГ составляет от 1,0 до 3,5 нг/мл, у женщин репродуктивного возраста от 1,0 до 5,3 нг/мл, с наступлением климакса эти показатели снижаются практически до нуля.