Строение и функционирование мужской репродуктивной системы.
Обнаружение сперматозоидов
Как вырабатываются сперматозоиды
Зрелый сперматозоид
Для понимания причин нарушения плодовитости мужчины давайте сначала разберемся, как вырабатываются и созревают сперматозоиды.
В яичках имеются извитые канальцы. За три месяца там образуются незрелые сперматозоиды, которые имеют округлую форму и, постепенно удлиняясь, приобретают вид головастика. Ещё в далёком XVII веке Левенгук знал, что зрелый сперматозоид состоит из головки, тела и хвоста.
Головка содержит генетический материал, тело обеспечивает энергию, а хвост подвижность. Во время оплодотворения головка сперматозоида внедряется, буквально «вбуривается» в яйцеклетку женщины — так и происходит оплодотворение.
Зрелый сперматозоид
Что вырабатывается в яичках?
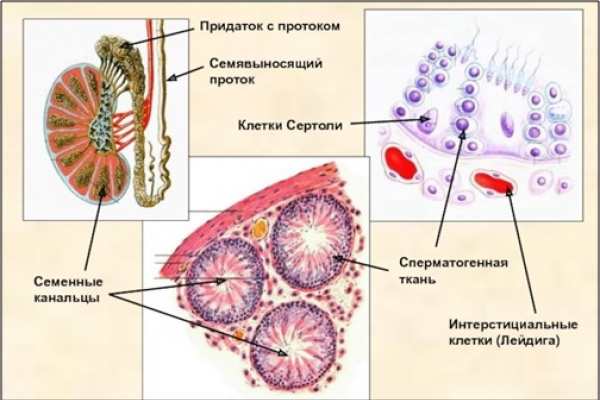
Если посмотреть строение яичек у мужчин рядом с извитыми канальцами, можно увидеть клетки Лейдига. Они вырабатывают основной мужской половой гормон тестостерон, отвечающий за половое влечение, эрекцию, а также существенно влияющие на массу тела, рост волос и многие другие вторичные половые признаки.
При недостаточном количестве тестостерона сперматозоиды плохо двигаются, уменьшается их количество и нарушается строение (они могут иметь дефекты головки, тела или хвоста). В семенных или, как называют другие авторы, извитых канальцах яичек находятся клетки Сертоли, которые и вырабатывают сперматозоиды.
Образование и развитее сперматозоидов
Образование и развитее сперматозоидов происходит под действием гормонов гипофиза. Это маленькая железа находится в основании головного мозга. В XIX веке многие ученые считали, что гипофиз отвечает за внешность человека и даже за личные качества. В литературе этот факт был отмечен известным русским писателем Михаилом Булгаковым в повести «Собачье сердце».
В настоящее время установлено, что гипофиз выделяет гормоны, отвечающие за обмен веществ, рост и репродуктивную функцию. Затем они отправляются к остальным эндокринным органам и регулируют их работу. Таким образом, гипофиз является «дирижером» всех гормонов.
Влияние гормонов гипофиза на развитие сперматозоидов (сперматогенез)
Влияние гормонов гипофиза на сперматогенез
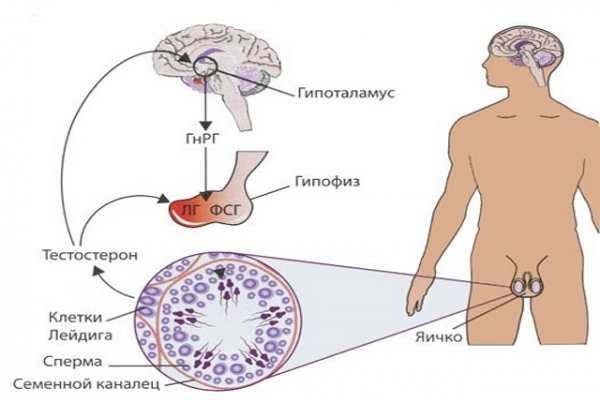
В организме существует следующий порядок подчинения эндокринных органов: гипоталамус — «командир», «подчиненный» — гипофиз, а «рядовой исполнитель» — яички. Такое взаимодействие называется вертикальным, то есть распоряжения от гипоталамуса и гипофиза доходят до половых желез сверху вниз.
Для нормального функционирования репродуктивной системы мужчины гипофиз выделяет лютеинезирующий (ЛГ) и фоликулостимулирующий (ФСГ) гормоны. В яичках ФСГ стимулирует выработку сперматозоидов, а ЛГ воздействует на клетки Лейдига, которые создают необходимый уровень тестостерона для их созревания. Эти и другие гормоны обеспечивают адекватное количество здоровых сперматозоидов.
Влияние гормонов гипофиза на сперматогенез
Финишная прямая — процесс эякуляции
Семяизвержение (или эякуляция) — сложный процесс. Незрелые сперматозоиды, покидая извитые канальцы, окончательно созревают в придатке яичка, откуда попадают в семенные пузырьки, в которых смешиваются с их секретом. Таким образом получается взвесь, состоящая из сперматозоидов, питательных веществ и химических соединений. И называется она — спермой.
Во время оргазма протоки семенных пузырьков направляют сперму через предстательную железу в мочеиспускательный канал. В результате формируется эякулят, состоящий на 90% из жидкости, вырабатываемой семенными пузырьками, где 5% — это сперматозоиды, а всё остальное — секрет предстательной железы.
Очень упрощённо мы с вами прошлись по строению и функционированию мужской половой системы. Более детально мы будем раскрывать более глубокие и волнующие вопросы в следующих статьях!
Ответим на ваши вопросы!
Звоните по номеру:
Какая должна быть сперма
Спермограмма с морфологией + MAR-тесты
Имуноглобулины IgG, IgA в одном тесте
Адрес лаборатории: Москва, ул. Беговая, д. 7 стр. 2
+ Записаться на прием
Содержание:
Для успешного зачатия необходимо, чтобы здоровый эякулят соответствовал определенным параметрам. Состояние спермы определяется по результатам спермограммы, которая исследует семенную жидкость по биохимическим и микроскопическим показателям. На основании полученных результатов делается заключение о фертильности мужчины и общем состоянии его репродуктивной системы.
Показатели нормы
В настоящее время в российском здравоохранении не установлено четких норм для показателей нормальной спермы, и каждое лечебное учреждение вправе трактовать их самостоятельно. Тем не менее большинство врачей склоняется к тому, чтобы за норму принимать референсные значения, установленные ВОЗ в 2010 году.
Объем
Размер порции здорового эякулята составляет от 2 до 6 мл. Меньшее количество обычно свидетельствует об угнетении функции половых придатков, а превышение объема чаще всего констатируется при воспалительных процессах.
Нормальная сперма имеет бело-молочный цвет с сероватым или желтоватым отливом. Присутствие сперматозоидов делает ее мутной, поэтому слишком прозрачная жидкость — повод насторожиться. Красноватый или коричневый цвет эякулята — признак наличия в сперме эритроцитов. Чаще всего попадание крови в сперму происходит при травмах, опухолях, новообразованиях, в том числе злокачественных. Присутствие лейкоцитов придает цвету эякулята зеленоватый оттенок.
Кислотность
Здоровый эякулят имеет слабощелочную реакцию. Его кислотность не должна превышать 7,2–8 pH. Превышение этих показателей может сигнализировать о наличии воспалений или инфекционном заражении. Более кислая среда угнетающе влияет на жизнеспособность и подвижность сперматозоидов. Такая картина может наблюдаться при нарушении проходимости семявыносящих протоков, присутствии мочи в сперме, патологиях семенных пузырьков.
Количество и подвижность спермиев
Согласно рекомендациям ВОЗ, нормальная сперма имеет не менее 15 млн сперматозоидов в 1 мл и не менее 40 млн во всем объеме. При меньшем количестве сперматозоидов диагностируют олигозооспермию.
По подвижности сперматозоиды классифицируют по 4 основным категориям:
ВОЗ предлагает считать, что в здоровом эякуляте доля прогрессивно-подвижных клеток должна составлять не менее 25%, или клеток 1 и 2 категории в сумме была не менее 50%.
Вязкость
Степень вязкости определяют по длине нити через час после получения образца. Для этого в колбу со спермой помещают стеклянную палочку, которую затем медленно поднимают. Нормой считается, если длина кончика нити на конце палочки составляет 1–2 см. Повышенная вязкость препятствует нормальному движению сперматозоидов и чаще всего встречается у мужчин с недостаточной регулярностью половых контактов. В то же время у мужчин, придерживающихся активной сексуальной позиции, сперма более жидкая.
Время разжижения
Разжижение спермы происходит в результате воздействия на нее сока предстательной железы. Обычно сперма приходит в нормальное состояние за 30–60 минут. Если по истечении часа разжижение не произошло, констатируют наличие синдрома вязкой спермы.
Морфология
Для нормального оплодотворения в сперме должно присутствовать не менее 4% сперматозоидов с идеальным строением. Именно такие клетки могут в положенное время достигнуть яйцеклетки, растворить ее оболочку и передать наследственный материал. Наиболее точным методом для определения качества сперматозоидов являются строгие критерии Крюгера, которые учитывают не только параметры головки, как рекомендует ВОЗ, но и строение всего сперматозоида.
Живые сперматозоиды
ВОЗ предлагает считать нормой состояние, при котором доля жизнеспособных сперматозоидов от общего количества составляет не менее 50%.
Клетки сперматогенеза
Большое количество незрелых форм сперматозоидов говорит о нарушении процесса сперматогенеза. В норме их количество не должно превышать 2–5 млн/мл.
Агглютинация и агрегация
Агглютинацией называют состояние, при котором сперматозоиды склеиваются между собой. Может возникнуть вследствие сбоев в иммунной системе.
Агрегацию диагностирую, когда сперматозоиды склеиваются с другими частицами эякулята: остатками эпителия, макрофагами, слизью, отмершими клетками. Причиной агрегации чаще всего является воспалительный процесс.
Тяжелые формы агрегации и агглютинации можно определить невооруженным глазом.
Лейкоциты и эритроциты
Лейкоциты могут присутствовать в нормальной сперме в количестве не более 1 млн/мл. Более высокая концентрация указывает на наличие воспаления и именуется лейкоспермией.
Присутствие эритроцитов может свидетельствовать о патологических процессах, таких как простатит, камни, опухоли, онкология.
Слизь
В норме быть не должно. Ее наличие может свидетельствовать о нарушении функций простаты, длительном воздержании, воспалении, инфекции, травме, новообразованиях.
Что делать в случае отклонений от нормы
Если по результатам анализа выявлены отклонения от нормальных показателей, необходимо провести исследование еще раз через 2–3 недели, тщательно соблюдая правила подготовки. Если результаты будут устойчиво негативными, врач назначит дополнительные обследования и лечение.
Как можно улучшить состояние семенной жидкости
Для улучшения качества спермы необходимо:
Какие гормоны содержатся в семенной жидкости у мужчин
Спермограмма – анализ эякулята (секрета мужских половых желез), используемый для оценки способности к зачатию, а также обнаружения урологических заболеваний (простатит, варикоцеле, ИППП и т.д.) у мужчин.
Анализ спермы, анализ эякулята, сперматограмма, спермиограмма.
Синонимы английские
Semen analysis, sperm analysis, sperm count, seminal fluid analysis, spermogram.
Мл (миллилитр), см (сантиметр), млн/мл (миллион на миллилитр), % (процент).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Около 1 из 15 пар в репродуктивном возрасте испытывают трудности с зачатием ребенка, и примерно в 20-25 % случаев это обусловлено мужским фактором. Проблемы спермы могут варьироваться от полного отсутствия сперматозоидов до низкого количества или качества. Именно поэтому исследование эякулята является основой для оценки степени фертильности мужчин.
Яички, семенные пузырьки и простата являются основными органами, которые очень важны для обеспечения производства спермы. Семенные пузырьки производят большую часть (45-80 % объема) жидкости в сперме, которая является критическим компонентом. Семенная жидкость имеет высокий уровень pH, чтобы противодействовать кислотности во влагалище и помогать сохранению зачаточных качеств спермы, а также содержит сахар (фруктозу), который дает сперматозоидам энергию для их активности. Около 1 % от общего объема составляют сперматозоиды и тестикулярная жидкость, вырабатываемая семенниками.
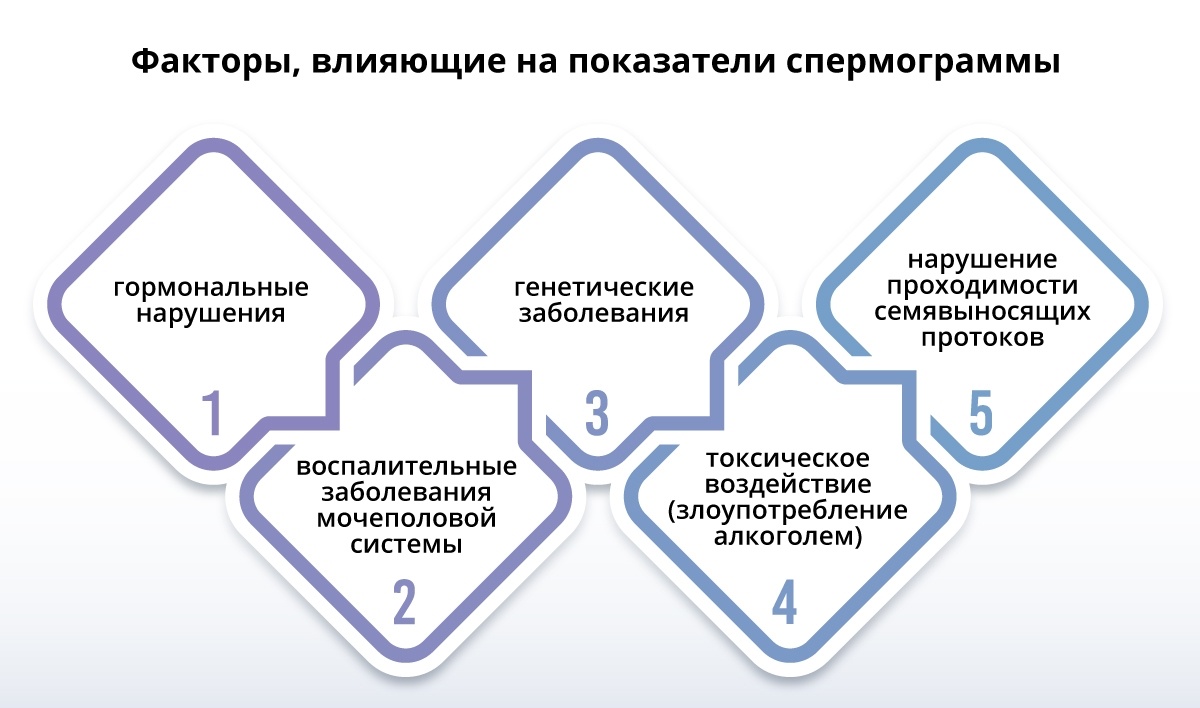
Мужское бесплодие может быть вызвано многими состояниями, которые влияют на производство функционально активной спермы. Наиболее распространенной причиной является варикоцеле (варикозное изменение вен семенного канатика, сопровождающееся нарушением венозного оттока от яичка). Это заболевание составляет около 40 % случаев бесплодия и лечится хирургическим путем. Воспаление яичек составляет приблизительно 10 % случаев и может быть вызвано многочисленными причинами, включая злокачественные новообразования, инфекционные заболевания (например, паротит), генетические аномалии (например, синдром Клейнфелтера), травму, лучевую и химиотерапию. Водянка яичка также составляет около 10 % случаев. Эндокринные заболевания, влияющие на сперматогенез, составляют примерно 9 % случаев и обычно сопровождаются гипоплазией гипофиза или надпочечников или гиперэстрогенией. Обструкция эякуляторного протока составляет около 5 % случаев, а выработка аутоантител к сперматозоидам встречается у 1-2 % мужчин с бесплодием.
Анализ спермы продолжает оставаться первичным тестом для оценки способности к зачатию у мужчин. Но также это лабораторное исследование является важным методом диагностики урологических заболеваний. Так, при инфекционном воспалении предстательной железы вирусы и бактерии могут напрямую изменять подвижность сперматозоидов. Например, Mycoplasma genitalium и Ureaplasma urealyticum прикрепляются к головке и средней части сперматозоидов, тем самым изменяя не только их подвижность, но способность оплодотворять. Токсины микроорганизмов и вещества, выделяемые при вторичном воспалительном повреждении, также оказывают негативное воздействие на сперматогенез. На фоне воспалительного процесса могут образовываться антитела к собственным половым клеткам. Это связано со способностью бактерий, вирусов и грибов присоединяться к их оболочке, тем самым вызывая аутоиммунные реакции. Наличие антител, в свою очередь, приводит к снижению качественных и количественных характеристик спермы.
Общий анализ спермы основан на ее макроскопическом и микроскопическом изучении. Спермограмма включает в себя физические данные (объем, цвет, рН, вязкость, скорость сжижения и т.д.), количественные характеристики (концентрация сперматозоидов, их активность), морфологию половых клеток (содержание нормальных форм, с патологией), наличие агглютинации и клеток сперматогенеза, а также содержание форменных клеток крови, наличие слизи, бактерий, грибков.
На основании полученных результатов врач может заподозрить или диагностировать урологическое заболевание, проверить успешность оперативного вмешательства (например, при вазэктомии), предположить, играет ли роль ли мужской фактор в бесплодии пары, и назначить дополнительное обследование или сразу лечение. В случае наличия патологии может понадобиться повторная сдача анализа с интервалом, указанным лечащим врачом.
Даже у здорового мужчины может быть временное ухудшение качества спермы. В этом случае улучшить ее показатели могут и немедикаментозные мероприятия (например, отказ от курения и алкоголя, нормализация веса, отдых).
В связи с наличием незначительной изменчивости параметров спермы среди мужчин, а также влияния других факторов на вероятность успешного оплодотворения яйцеклетки, данные спермограммы не могут давать 100-процентную информацию о возможности зачатия. Но хорошие показатели данного анализа позволяют судить о фертильности мужчины, о большей вероятности зачатия.
При анализе спермы для подтверждения успеха вазэктомии (мужской стерилизации) определяется только отсутствие или наличие сперматозоидов. Исследование проводится через шесть недель после операции или после 20 эякуляций. В норме сперма не обнаруживается. Если видят сперму, то через две-четыре недели нужно переделать анализ. Также необходимо повторить исследование через несколько месяцев, чтобы убедиться, что семявыносящие протоки не восстановились.
Для чего используется исследование?
Когда назначается исследование?
Химический состав спермы
Спермоплазма и сперматозоиды
Мужская сперма состоит из жидкой фракции (спермоплазмы или семенной плазмы) и сперматозоидов. Семенная плазма является для мужских половых клеток средой существования. Она обеспечивает им питание и защиту. От качества спермоплазмы зависят подвижность и жизнеспособность спермиев, а в конечном итоге – возможность наступления беременности. Только в определенной по составу среде сперматозоиды могут успешно преодолеть нелегкий путь к женской яйцеклетке.
Некоторые изменения состава мужской спермы отрицательно сказываются на состоятельности сперматозоидов.
Химический состав спермы
Что входит в состав спермоплазмы? С точки зрения химии, семенная плазма – это вода с растворенными в ней органическими и неорганическими веществами:
Основные компоненты семенной плазмы мужчины:
Белки
Белки в большом количестве (40–45 г/л), которые сразу после эякуляции под действием ферментов разрушаются. Поэтому в семенной плазме присутствуют аминокислоты (продукты белкового распада), такие как: лизин, гистидин, глютаминовая и аспарагиновая кислоты, серин, изолейцин и лейцин, тирозин и глицин. Общее их количество составляет около 0,0125 г/мл.
Азотсодержащие вещества
Другие азотсодержащие вещества – это свободные амины (холин, креатин, спермин, спермидин).

Жиры, представленные фосфолипидами, жирными кислотами и холестерином, а также биологически активные вещества простагландины (производные жирных кислот).
Гормоны
Гормоны (тестостерон и др.), концентрация которых в сперме на порядок ниже их концентрации в плазме крови.
ВАЖНО
Ферменты
Ферменты, такие как: лактатдегидрогеназа, изолимонная дегидрогеназа, мальтаза, кислая фосфатаза, альфа-гликозидаза, протеинразрушаюшие ферменты.
Достоверным маркером функциональной способности придатков яичек является фермент альфа-гликозидаза, уровень которого в норме составляет 20 и более мЕд/мл.
Синтезируется фермент в придатках яичек, ответственных за хранение, дозревание и транспорт мужских половых клеток. Уровень альфа-гликозидазы позволяет не только оценить работоспособность придатков яичек, но и выяснить причину имеющей место азооспермии (отсутствие сперматозоидов в эякуляте):
Другие анализы эякулята:
Углеводы
Углеводы, среди которых фруктоза – основной углевод спермы. Она является не только маркером функциональной способности семенных пузырьков, которыми продуцируется, но и показателем уровня андрогенов в организме, в частности, тестостерона. Нормальное содержание фруктозы в сперме – 1,3 мкмоль и более в одном эякуляте, или 6,7–33,3 мкмоль/мл, или 1–5 мг/мл.
Фруктоза поставляет энергию сперматозоидам, обеспечивая тем самым их хорошую подвижность. Ее концентрация в сперме снижается при заболеваниях семенных пузырьков и простаты, а также у мужчин преклонного возраста. Повышается она при сахарном диабете и гипогонадизме.
Определение уровня фруктозы особенно важно тогда, когда необходимо оценить проходимость семявыводящих путей. Ее концентрация может значительно снизиться (даже до нуля) не только при тяжелой дисфункции семенных пузырьков или их двусторонней атрезии, но и при обструкции семявыбрасывающего протока.
Минералы
Минералы, представленные солями цинка, калия, натрия, магния, кальция и др.
Цинк – надежный показатель сперматогенеза и оплодотворяющих свойств эякулята. Нормальный уровень цинка в семенной плазме составляет 2,4 мкмоль и более в одном эякуляте или 0,15–0,3 мг/мл. Это намного больше, чем в других жидкостях и тканях организма. Снижение концентрации цинка в спермоплазме может свидетельствовать о снижении подвижности сперматозоидов, структурных и качественных изменениях в них;
Витамины
Витамины – аскорбиновая кислота и В12;
Прочие вещества
Прочие вещества, самым значимым из которых является лимонная кислота. Она играет не последнюю роль в процессе свертывания-разжижения семенной жидкости сразу после эякуляции. В норме ее содержится 52 мкмоль (10 мг) и более в одном эякуляте или 20 и более ммоль/л. Выработка простатой лимонной кислоты напрямую зависит от синтеза тестостерона яичками. Поэтому низкий уровень лимонной кислоты может быть свидетельством как нарушения функции предстательной железы, так и недостаточной продукции тестостерона яичками.
При острых и хронических простатитах существенно падает концентрация лимонной кислоты в семенной плазме, что позволяет выявить даже бессимптомные воспалительные процессы в простате.
Зачем определять состав спермы?
Может ли измениться состав спермы
Изменить состав спермы и улучшить ее качество можно с помощью приема лекарственных препаратов, занятий спортом и употреблением в пищу специальных продуктов и витаминов. Но польза от всех этих мероприятий будет только при одном условии – мужчина должен быть здоров.
Если у него имеется какое-либо заболевание, в том числе патология половых органов, начинать нужно, в первую очередь, с лечения этого заболевания. Потому что именно оно могло стать причиной изменений химического состава спермы, повлекших за собой проблемы с зачатием.
Наша лаборатория является профильным специализированным учреждением, где работают эксперты в области репродуктивных технологий и спермиологических исследований. Читайте подробнее о лаборатории.
Как повысить качество спермы: рекомендации урологов
Репродуктивная функция пары оценивается не только по состоянию здоровья женщины. Ровно в половине случаев причина неудач в зачатии – в недостаточном качестве спермы. Репродуктолог назначит обследование для обоих партнеров, на основании чего даст рекомендации по улучшению биоматериалов.
Обследование в репродуктологии
Мужчинам, испытывающим проблемы в зачатии, врач назначает обширное исследование. Оно исключает патологии, влияющие на качество и количество сперматозоидов в эякуляте:
Повлиять на качество спермы и привести к мужскому бесплодию могут ЗППП: гарднерелла, трихомониаз, хламидиоз, уреаплазмоз, вирусные инфекции.
Как определить качество спермы методами лабораторной диагностики:
На начальных этапах обследования врач может назначить общую спермограмму для оценки количества, подвижности сперматозоидов, соотношения в составе эякулята. Дополнительным инструментом диагностики станет УЗИ мошонки, предстательной железы, мочеиспускательной системы.
Как улучшить качество спермы: лучшие методы
Чтобы повлиять на мужскую фертильность, важно действовать сразу по всем факторам, влияющим на качество и количество сперматозоидов:
По решению врача будут назначены препараты и витамины для улучшения качества спермы, дополнительные процедуры.
Продукты для повышения качества спермы
На качественные показатели положительно влияют такие вещества в рационе будущего отца:
Самостоятельно назначать себе пищевые добавки и препараты не стоит – их избыток приводит к нарушениям половой функции.
Большое количество этих веществ содержится в продуктах:
Если есть проблемы с весом, рекомендуется снижение массы тела до нормальных показателей. Красное мясо отрицательно влияет на подвижность сперматозоидов, потому в период планирования ребенка стоит дополнить рацион птицей и рыбой.
Воздержание и качество спермы
По рекомендации ВОЗ, длительность воздержания не должна превышать 4-х дней. Качество сперматозоидов с 5 дня ухудшается, его будет недостаточно для зачатия здорового ребенка. Воздержание меньше 2-х дней не рекомендуется – объема эякулята может не хватить для зачатия вне окна фертильности у женщины.
Комплексные рекомендации
Несколько советов, которые помогут улучшить качество спермы для зачатия:
В клинике Dr. AkNer проводится полное комплексное обследование репродуктивной функции у мужчин, тест на анализ спермы и успешно излечиваются обнаруженные отклонения. Обращайтесь к квалифицированным врачам с многолетним опытом лечения урологических заболеваний – мы способствуем счастливому отцовству!