Женский синдром (ПМС)
Иногда так сложно взять себя в руки и не накричать на кого-нибудь, не хлопнуть дверью, не заплакать от малейшей обиды… И даже осознание того, что эти эмоции обусловлены вполне определенными физиологическими причинами, – не помогает. О распространенном, но до сих пор остающемся загадкой предменструальном синдроме мы поговорили с Ольгой Алексеевной Стамбуловой – заместителем главного врача по акушерству и гинекологии, ведущим врачом-акушером клиники «Скандинавия».
– Ольга Алексеевна, что представляет собой предменструальный синдром (ПМС) с медицинской точки зрения?
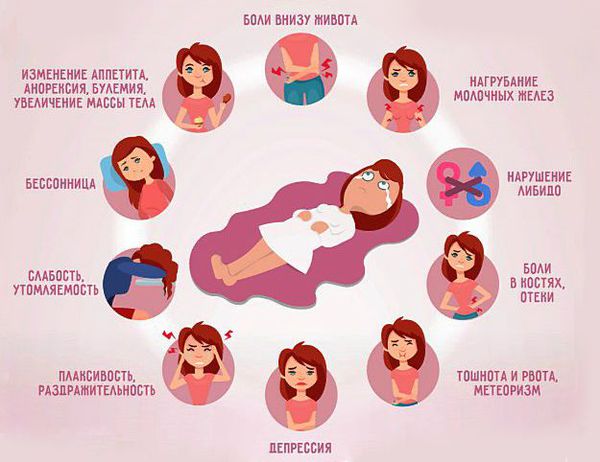
– Предменструальный синдром –это широкий комплекс вегето-сосудистых, нейропсихических и обменно-эндокринных расстройств, которые появляются во второй половине менструального цикла. Симптомы предменструального синдрома индивидуальны у каждой женщины, но наиболее частые из них – это отеки и изменение эмоционального фона. Причем настроение меняется у каждой женщины по-разному: одни становятся агрессивными, другие – плаксивыми, третьи – раздражительными. Некоторые представительницы прекрасного пола в этот период впадают в депрессию. Также к типичным жалобам можно отнести отеки лица, голеней, нагрубание и болезненность молочных желез, головные боли и даже повышение температуры тела. Наблюдается четкая взаимосвязь комплекса вышеперечисленных симптомов с циклом: проявления ПМС становятся заметны за несколько дней до менструации, а с ее наступлением исчезают. Предменструальным синдромом могут страдать женщины любого возраста, но чаще всего он заметен в 30-40 лет.
Обычно женщины не придают симптомам ПМС особого значения, считая подобные процессы нормальными. Но я бы посоветовала чутко прислушиваться к сигналам, подаваемым организмом, так как некоторые проявления болезненных ощущений накануне месячных могут свидетельствовать об определенных нарушениях в работе женского организма. Так, особенно интенсивные боли внизу живота накануне менструации могут быть следствием эндометриоза, воспалительных процессов, нарушения гормонального фона. Чтобы исключить эти заболевания, нужно обратиться к гинекологу.
– Что является причиной возникновения предменструального синдрома?
– На этот счет есть множество теорий, но ни одна, к сожалению, полностью не объясняет возникновения предменструального синдрома. Считается, что в основе ПМС лежат гормональные изменения, происходящие во второй, лютеиновой фазе менструального цикла, когда наблюдается превышение соотношения пролактина и эстрогена относительно прогестерона. Есть также мнение, что ПМС может быть вызван дефицитом витаминов и минералов, а также эндорфинов – веществ, отвечающих за наше хорошее настроение и самочувствие. При этом существует и психофизиологическая сторона вопроса: предменструальный синдром более характерен для женщин, имеющих эмоциональные или физические перегрузки – стрессовую работу или напряженную обстановку в семье. Определенное воздействие на возникновение синдрома могут оказывать такие провоцирующие факторы, как последствия неудачных беременностей, абортов, перенесенных инфекционных заболеваний.
В любом случае, ПМС – это последствие целого ряда причин, индивидуальных в каждом случае, именно поэтому диагностика синдрома специфична для каждой женщины.
– Ольга Алексеевна, расскажите о диагностике и терапии ПМС.
– В первую очередь следует внимательно выслушать пациентку, затем провести тщательный гинекологический осмотр и ультразвуковое исследование органов малого таза. В наиболее сложных случаях используется МРТ-диагностика. После этого следует провести гормональное обследование. Пациенткам с жалобами на симптомы ПМС целесообразно также рекомендовать консультации врачей других специальностей – психолога, эндокринолога, невролога, маммолога, терапевта.
Чаще всего при выявлении предменструального синдрома назначается гормональное лечение. Но каждый случай особенный, и сказать, какое лечение необходимо, можно только после проведения полного обследования. Однако есть одна общая рекомендация: женщинам с предменструальным синдромом следует нормализовать свой образ жизни – от этого зависит половина успеха лечения, особенно если женщина много работает. Необходимо спать не менее восьми часов, систематически, но в разумных пределах, заниматься спортом, не злоупотреблять жирной и углеводной пищей, кофе и крепким чаем, снизить количество выкуриваемых сигарет до возможного минимума, а лучше отказаться от курения вовсе.
– Скажите, а что могут означать боли внизу живота уже во время менструации? Такие болевые ощущения схожи с болями при ПМС, они имеют одну природу?
– Причиной таких болей могут быть эндометриоз (особенно если боли возникают накануне и в первые сутки менструации), воспалительные заболевания органов малого таза. В любом случае, такая боль – это весомый повод обратиться к специалисту, особенно если она появляется с приходом каждой менструации. Ни в коем случае нельзя заниматься самолечением, принимая обезболивающие препараты. Есть мнение, что боль, возникающая до и во время менструации, исчезает после беременности и родов. Такое возможно, потому что беременность и лактация – это физиологический процесс, при котором нередко выравнивается гормональный фон женщины. Однако беременность – это не панацея, и зачастую боль возвращается вновь. Чтобы понять природу болевых ощущений и помочь справиться с ними, женщине необходимо всестороннее обследование под контролем специалиста-гинеколога.
Что такое предменструальный синдром (ПМС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богдановой Ю. С., гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
По историческим справкам, первым учёным, который занимался изучением ПМС, считается древнеримский медик Гален (II в. н. э.). Он связал болезненные ощущения у женщин перед началом менструации с фазами Луны. Научное обоснование ПМС впервые дал английский гинеколог Р. Франк в 1931 году. Он сформулировал, систематизировал и объяснил ряд причин периодически возникающих психических и физических нарушений у женщин.
Основные факторы риска развития ПМС :
Симптомы предменструального синдрома
Психическая симптоматика включает в себя:
Признаки ПМС настолько разнообразны, что диагностика заключается не в оценке симптомов, а в цикличности их появления перед менструациями и прекращения после них. Поэтому только физические и психические проявления, которые циклически появляются исключительно в течение лютеиновой фазы (между овуляцией и началом менструации), исчезают с появлением менструальных кровотечений и отсутствуют как минимум неделю после них, можно трактовать как ПМС.
Длительность ПМС достигает примерно 16 дней. Она напрямую связана с длительностью лютеиновой фазы. Наиболее выраженные симптомы ПМС развиваются непосредственно перед менструациями. С появлением менструальных выделений они быстро и полностью прекращаются.
Те или иные проявления ПМС испытывают практически все женщины, однако истинная картина наблюдается только в 30-40 % случаев. Это следует учитывать при постановке диагноза «ПМС»: изменения в женском организме должны быть ярко выражены и сопровождаться нарушением физической активности и социальных взаимоотношений.
Патогенез предменструального синдрома
Некоторые признаки ПМС (например, набор массы тела) объясняют повышенной чувствительностью к стероидным гормонам (прогестерону, эстрогену) за счёт выработки антител к белкам собственного организма.
При появлении ПМС в репродуктивном возрасте снижается функция жёлтого тела, из-за чего уменьшается выработка прогестерона в лютеиновую фазу менструального цикла, при этом одновременно повышается уровень серотонина, гистамина и адренокортикотропного гормона (АКТГ).
Классификация и стадии развития предменструального синдрома
В зависимости от симптоматики и тяжести течения ПМС различают четыре клинические формы :
В зависимости от выраженности предменструальных расстройств и особенностей клинической симптоматики выделяют четыре разновидности синдрома :
По степени тяжести течение ПМС бывает:
Стадии развития ПМС :
Осложнения предменструального синдрома
В качестве осложнений ПМС можно рассматривать предменструальную магнификацию — ухудшение или обострение физиологических заболеваний, которые есть у пациентки, перед началом менструации. Такое течение синдрома называют атипичной формой ПМС.
Предменструальная магнификация включает в себя следующие патологии:
Появление этих осложнений, особенно «аллергических», связано с нарушением работы вегетативной нервной системы.
Диагностика предменструального синдрома
Важным моментом в диагностике является исследование гормонов : лютеинизирующего (ЛГ) и фолликулостимулирующего гормона (ФСГ), прогестерона, свободного и общего тестостерона, дегидроэпиандростерона-сульфата (ДГЭА-с). Дополнительно проводятся функциональные тексты для оценки второй фазы менструального цикла. Они включают исследование шеечной слизи, кольпоцитологическое исследование клеточного состава влагалищных мазков, измерение базальной температуры влагалища.
Лечение предменструального синдрома
К разработке комплексов лечения пациенток с ПМС следует подходить с учётом особенностей каждого случая. Но обязательными пунктами в лечении всех форм предменструальных расстройств являются:
Учитывая высокую распространённость воспалительных заболеваний женских половых органов у пациенток с ПМС, основное лечение назначают после выявления очагов инфекции и их лечения.
Пациенткам с повышенной концентрацией пролактина в сыворотке крови назначают дофаминергические препараты ( достинекс ). У пациенток с таким показателем на фоне стресса обычно нарушается овуляция, поэтому в лечении им не следует использовать контрацептивные средства, а для коррекции гормональных нарушений во второй фазе менструального цикла им назначают дюфастон в течение шести месяцев.
Лечение ПМС должно продолжаться три менструальных цикла. Это примерный срок, бывает и более продолжительное лечение. Всё зависит от индивидуальных особенностей организма.
Прогноз. Профилактика
Прогноз и продолжительность лечения зависят от длительности заболевания, тяжести клинических проявлений, времени начала лечения и клинической формы ПМС. Поддерживающая терапия при улучшении состояния на фоне проводимого лечения рекомендуется пациенткам с тяжёлыми заболеваниями во время беременности (сахарном диабете, ревматоидном артрите), стрессовых ситуациях, воспалительных заболеваниях женских половых органов (например, эндометрите ), изменениях климата.
Обследоваться у гинеколога нужно один раз в три месяца, у других врачей — раз в полгода. При соблюдении рекомендаций врачей прогноз для жизни, выздоровления и трудоспособности благоприятный.
Предменструальное дисфорическое расстройство (ПМДР)
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/04/predmenstrualnoe-disforicheskoe-rasstrojstvo-pmdr-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/04/predmenstrualnoe-disforicheskoe-rasstrojstvo-pmdr.jpg» title=»Предменструальное дисфорическое расстройство (ПМДР)»>
Оксана Жосан, гинеколог-онколог. Редактор А. Герасимова
Предменструальное дисфорическое расстройство (ПМДР) представляет собой гораздо более тяжелую форму предменструального синдрома (ПМС). Это тяжелое и хроническое заболевание, требующее обращения к гинекологу и длительного лечения. Помогают справиться с симптомами изменения в образе жизни и некоторые лекарственные препараты.
ПМДР – это состояние, подобное предменструальному синдрому, которое также возникает за неделю или две до начала менструации, когда уровни гормонов начинают падать после овуляции. Однако, дисфорическое расстройство вызывает значительно более серьезные симптомы, чем ПМС. В их число входит, например, тяжелая депрессия, раздражительность и напряжение.
Страдают ПМДР около 5% женщин детородного возраста.
Симптомы предменструального дисфорического расстройства
Задержка жидкости в организме
Неврологические и сосудистые симптомы:
При PMDD выделяется по крайней мере один из этих эмоциональных и поведенческих симптомов:
Что вызывает PMDD?
Точная причина появления у женщины PMDD не установлена, но доказано, что во время менструального цикла ухудшают симптомы психических расстройств гормональные изменения. Поэтому, несомненно, гормоны играют значительную роль в развитии предменструальной дисфории.
Кроме половых гормонов, также принимает участие в развитии ПМДР серотонин. Это вещество (нейромедиатор), которое естественным образом содержится в мозге и кишечнике. Его недостаток служит предпосылкой для формирования депрессивных расстройств и тяжелой мигрени. Уровень серотонина изменяется в течение менструального цикла. Некоторые женщины очень чувствительными к этим изменениям.
Факторы риска развития предменструального дисфорического расстройства
В принципе, ПМДР может возникнуть у любой женщины, но если она находится в группе риска, то более подвержена развитию предменструального дисфорического расстройства.
В группу риска пациенток автоматически вводят следующие факторы:
Как диагностируется PMDD
В первую очередь женщине требуется консультация гинеколога.
Для диагностики заболевания необходим тщательный и скрупулезный сбор анамнеза, который состоит из расспроса самой женщины и обследования, которое начинается с осмотра на гинекологическом кресле. Затем необходимо выполнить УЗИ органов малого таза и брюшной полости для оценки состояния половых органов и ЖКТ, молочных желез – для исключения мастопатии.
Во многих случаях необходима консультация терапевта (чтобы исключить соматические заболевания), психиатра (чтобы исключить истинную депрессию, дистимию), эндокринолога (чтобы исключить патологии щитовидной железы).
Ключевой проблемой в диагностике ПМДР является дифференциация между легкими предменструальными симптомами, которые могут раздражать, но не приводят к инвалидности, и симптомами, достаточно серьезными, чтобы мешать повседневной жизни.
Гинеколог рекомендует женщине наблюдать за состоянием здоровья и вести журнал или дневник симптомов в течение нескольких месяцев.
В целом для постановки диагноза ПМДР должны присутствовать следующие симптомы. В течение года, во время большинства менструальных циклов у женщины наблюдается 5 или более из следующих нарушений:
При этом ни один из этих симптомов не связан и не вызван другим заболеванием.
Как лечится предменструальное дисфорическое расстройство?
PMDD – это серьезное хроническое заболевание, которое нуждается в длительном лечении. Значительно уменьшают тяжесть симптомов – эмоциональные напряжение, усталость, тягу к еде и проблемы со сном – следующие подходы к лечению:
Антидепрессанты при дисфорических расстройствах
Антидепрессанты, замедляющие обратный захват серотонина, эффективны для многих женщин с ПМДР.
Исследования показывают, что на лечение препаратами, которые блокируют обратный захват серотонина, реагируют от 60 до 90% женщин с ПМДР по сравнению с 30-40% тех, кто принимает плацебо.
Другие типы антидепрессантов, которые нацелены на нейромедиаторы, отличные от серотонина, не доказали свою эффективность. Это говорит о том, что ингибиторы обратного захвата серотонина работают каким-то образом независимо от их антидепрессивного эффекта, точный механизм их действия остается загадкой.
По сравнению с лечением депрессии, эффект от этих препаратов для облегчения симптомов ПМДР развивается значительно быстрее, это означает, что женщинам не обязательно принимать лекарства каждый день. Пациентки могут принимать их с перерывами, применяя так называемое дозирование в лютеиновой фазе, поскольку оно совпадает с примерно 14-дневным интервалом, который начинается сразу после овуляции и заканчивается с наступлением менструации.
Решение о том, следует ли принимать ингибитор обратного захвата серотонина каждый день или периодически, принимает только врач. Оно зависит от типа симптомов, которые испытывает конкретная женщина, и от того, накладываются ли симптомы предменструального дисфорического расстройства на более стойкую депрессию.
Прерывистая доза достаточна для лечения раздражительности или плохого настроения. Ежедневный прием лекарств может быть необходим для контроля соматических симптомов, таких как усталость и физический дискомфорт.
Побочные эффекты ингибиторов обратного захвата серотонина обычно относительно умеренные и преходящие. Например, тошнота, как правило, проходит в течение нескольких дней после первого приема, и проблема не повторяется, даже если лекарство принимается периодически.
Всем женщинам, независимо от наличия симптомов, рекомендуется избегать стрессовых и эмоциональных спусковых механизмов, наладить семейную жизнь и отношения на работе.
Заключение
Несмотря на то что предменструальное дисфорическое расстройство иногда отвергают, принимая за ПМС, тяжелое депрессивное состояние и истеричность, патология все-таки существует. Более того, без лечения она может настолько разрушить жизнь, отношения и нервную систему, что у женщины развиваются серьезные психические заболевания вплоть до маниакально-депрессивного психоза и попыток суицида. По статистике, около 15% женщин с ПМДР пытаются покончить жизнь самоубийством.
Поэтому, заметив симптомы предменструального дисфорического расстройства, обратитесь к хорошему гинекологу или эндокринологу. Существуют эффективные варианты диагностики и лечения ПМДР, применив которые вы обязательно избавитесь от целого ряда неприятных симптомов.
ПРЕДМЕНСТРУАЛЬНЫЙ СИНДРОМ
Предменструальный синдром (ПМС) — это симптомокомплекс, возникающий в предменструальном периоде и характеризующийся соматическими, психовегетативными и обменно-эндокринными расстройствами. Симптомы, особенно выраженные за 2—10 дней до менструации, исчеза
Предменструальный синдром (ПМС) — это симптомокомплекс, возникающий в предменструальном периоде и характеризующийся соматическими, психовегетативными и обменно-эндокринными расстройствами. Симптомы, особенно выраженные за 2—10 дней до менструации, исчезают или уменьшаются с началом менструации. Кроме термина «предменструальный синдром» существуют также и другие — «синдром предменструального напряжения», «предменструальная болезнь», «циклический синдром».
Частота ПМС колеблется от 5 до 40%.
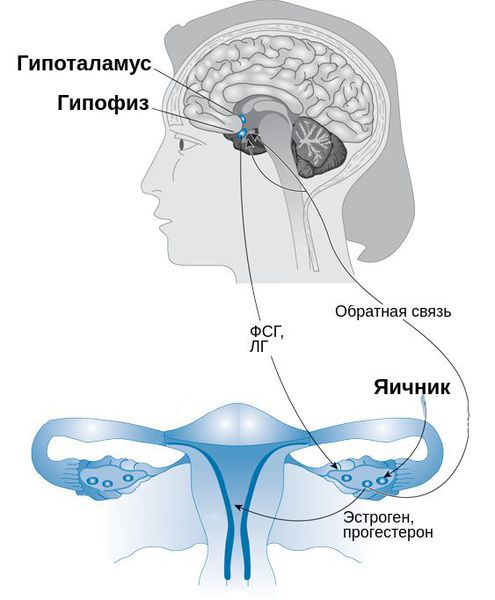
В 1931 г. R.T. Frank предложил концепцию, согласно которой ПМС развивается в результате изменения секреции половых стероидов яичниками. За истекшие 70 лет появилось множество гипотез о патогенезе ПМС, однако причина его до конца так и не установлена.
Существуют и другие теории: аллергическая, «водной интоксикации», о роли гиперпролактинемии и гиперпростагландинемии и др.
На роль половых гормонов указывали следующие факты: до менархе, в постменопаузе, после овариэктомии этот симптомокомплекс не наблюдается, но в ряде случаев отмечается после удаления матки без придатков. Однако многочисленные исследования показали, что нарушений уровня эстрадиола, прогестерона, ЛГ и ФСГ в течение цикла у женщин, страдающих ПМС, не выявлено. Более того, доказано, что ПМС характерен только при овуляторных циклах.
В последние годы активно изучается влияние метаболитов прогестерона на развитие ПМС. Способность метаболитов прогестерона влиять на передачу нервных импульсов определяется его взаимодействием с рецепторами ГАМК, т. е. оказывает агонистический эффект и является ответственным за эмоциональные, поведенческие и психические нарушения в предменструальном периоде.
Есть также мнение, что в развитие ПМС играет роль выраженность колебаний половых гормонов в течение цикла, а не абсолютных их уровней. Полагают, что реакции на флюктуации уровней половых гормонов в структурах коры и подкорки, ответственных за психические, эмоциональные, вегетативно-сосудистые реакции, могут быть разными. Это подтверждается эффективностью препаратов, тормозящих циклические колебания уровней половых гормонов, — однофазных гормональных контрацептивов, агонистов Гн-РГ и др.
Важную роль играют и психосоциальные аспекты в развитии ПМС. У жительниц городов, особенно мегаполисов, ПМС встречается чаще, чем у женщин, живущих в селе. Следовательно, необходимо принимать во внимание и стрессы, которыми сопровождается жизнь в городе. В семьях, где часто происходят конфликты, распространенность ПМС выше. Женщины определенного психического склада (возбудимые, раздражительные, астенизированные, чрезмерно следящие за своим здоровьем) воспринимают менструации как явление негативное и заранее ждут ухудшения самочувствия.
Клинические проявления ПМС характеризуются большим разнообразием.
В зависимости от преобладания в клинической картине тех или иных симптомов, выделены четыре основные клинические формы ПМС: психоэмоциональная, отечная, цефалгическая, «кризовая» (см. таблицу). Хотя данная классификация в определенной степени условна, все же в клинической практике она имеет значение как для краткой характеристики особенностей проявления ПМС, так и для терапевтической коррекции выявленных нарушений. Возможны комбинации этих форм.
Выделяют три стадии ПМС: компенсированную, субкомпенсированную и декомпенсированную.
Компенсированная стадия характеризуется исчезновением симптомов ПМС с началом менструации; субкомпенсированная — симптомы ПМС исчезают с прекращением менструации; декомпенсированная — симптомы ПМС отмечаются в течение нескольких дней после прекращения менструации, причем «светлые» промежутки между прекращением и появлением симптомов постепенно сокращаются.
Наряду с изложенными вариантами клинической картины ПМС, существуют и другие описания этого синдрома. Это обусловлено отсутствием специфических симптомов ПМС. Главное в клинической картине ПМС — это ее цикличность. Так, W. R. Keye выделяет три основные группы симптомов:
При ПМС проявляются межличностные проблемы: учащаются конфликтные ситуации в семье, в том числе приводящие к разводам, разногласия на работе, при общении с друзьями и детьми. Нередко снижаются самооценка, самоуважение, повышается обидчивость, нередки случаи потери работы, аварии при вождении транспорта.
Атипичные формы ПМС
Мы приведем формы, которые встречались в нашей практике:
Существуют два основных критерия диагностики ПМС. Первый представлен Американской ассоциацией психиатров и основывается на признаках, опираясь на которые данный синдром определяют как LPDD (luteal phase disphoric disorder — дисфорическое расстройство лютеиновой фазы).
I. Симптомы зависят от менструального цикла, проявляются во время последней недели лютеиновой фазы и исчезают после начала месячных. Выраженность симптомов мешает работе, обычной деятельности или взаимоотношениям.
Диагноз требует наличия по крайней мере пяти из следующих симптомов, при обязательном включении одного из первых четырех.
II. Согласно установкам Американского национального института психического здоровья, для диагностики ПМС требуется подтверждение усугубления тяжести симптомов в течение пяти дней перед месячными примерно на 30%, по сравнению с пятью днями последующих месячных.
В целом диагностика включает регистрацию симптомов обязательно циклического характера, которые предпочтительнее всего отмечать в календаре менструального цикла. Также важны тщательный сбор анамнеза, особенно связанный с характером изменений настроения и жизненными стрессами, данные соматического и психиатрического обследования, соответствующие лабораторные показатели и дифференциальный диагноз.
Показано ведение «дневника», где ежедневно отмечают симптомы заболевания в течение двух-трех циклов. При психовегетативной форме ПМС необходима консультация невропатолога и/или психиатра. Из дополнительных методов исследования назначают краниографию и ЭЭГ. При отечной форме ПМС следует измерять диурез и количество выпитой жидкости в течение трех-четырех дней в обе фазы цикла. В норме выделяется на 300—400 мл жидкости больше, чем выпивается. При болях и нагрубании молочных желез показано проведение маммографии в первую фазу менструального цикла (до восьмого дня). Исследуют также выделительную функцию почек, определяют показатели остаточного азота, креатинина и др.
При цефалгической форме ПМС показаны ЭЭГ, РЭГ, оценка состояния глазного дна и периферических полей зрения; рентгенография черепа турецкого седла и шейного отдела позвоночника; МРТ, ЯМР по показаниям; рекомендуются консультации невропатолога, окулиста, определение уровня пролактина в крови в обе фазы цикла.
При «кризовой» форме ПМС показано измерение диуреза и количества выпитой жидкости, АД, определение уровня пролактина в крови в обе фазы цикла. В целях дифференциальной диагностики с феохромоцитомой необходимо провести анализы на содержание катехоламинов в крови или моче, УЗИ или МРТ надпочечников. Проводят также ЭЭГ, РЭГ, исследование полей зрения, глазного дна, МРТ мозга. Эти больные нуждаются в обследовании у терапевтов и невропатологов.
Следует учитывать, что в предменструальные дни ухудшается течение большинства имеющихся хронических заболеваний, что нередко ошибочно расценивается как ПМС. В таких случаях показана диагностика ex juvantibus путем назначения лечения, как при ПМС.
Лечение больных ПМС следует начинать с психотерапии. Необходимо соблюдение режима труда и отдыха, диеты, особенно во вторую фазу цикла, с ограничением кофе, чая, поваренной соли, жидкости, животных жиров, молока. Усиленный самоконтроль рассматривается как составная часть терапевтического процесса.
Пациенткам показаны физкультура, общий массаж или массаж воротниковой зоны, а также бальнеотерапия.
Лекарственная терапия включает психотропные средства, препараты половых гормонов, блокаторов овуляции, антиэстрогенов.
1. Психотропные средства:
Ципрамил — селективный ингибитор обратного захвата серотонина. Доза его зависит от фазы менструального цикла: в I фазу — 10 мг/сут, во II фазу — 20 мг/сут или только во II фазу цикла. Назначается в течение двух-трех циклов. При приеме препарата отмечен положительный эффект у 80% пациенток с ПМС.
Коаксил — стимулятор обратного захвата серотонина. Доза — одна таблетка (12,5 мг) два-три раза в день в течение двух-трех месяцев.
Гелариум — препараты из цветов зверобоя продырявленного по одной таблетке три раза в день.
Дисменорм — гомеопатическое средство, нормализует психоэмоциональный фон и общий тонус организма.
2. Препараты половых гормонов:
3. Блокаторы овуляции:
Цель лечения — блокада овуляции и исключение циклических колебаний уровней половых гормонов.
Даназол назначается по 200 мг в течение трех месяцев при ПМС, особенно при тяжелой масталгии.
Агонисты Гн-РГ (золадекс, диферелин, бусерелин ацетат) вызывают временную обратимую менопаузу.
С 1990 г. проводится также лечение тяжелых форм ПМС агонистами Гн-РГ. Первый курс лечения обычно назначается в течение трех месяцев. Лечение агонистами Гн-РГ способствует торможению овуляции и функции яичников, способствуя возникновению гипогонадотропной аменореи и исчезновению симптомов ПМС.
Имеются сообщения о применении тамоксифена в дозе 10 мг/сут с 5-го по 24-й дни цикла, особенно при циклической масталгии. Лечение даназолом и тамоксифеном назначается в течение трех – шести месяцев.
5. Другие методы лечения.
В литературе описаны случаи назначения овариэктомии при тяжелых ПМС, не поддающихся консервативной терапии. Не имея опыта проведения подобных вмешательств, мы все же полагаем, что в исключительных случаях возможна овариэктомия у женщин старше 35 лет, реализовавших репродуктивную функцию, с последующим назначением монотерапии эстрогенами, в качестве заместительной гормонотерапии.
Прогноз чаще благополучный. В крайне редких и тяжелых случаях — сложный, и таким пациенткам может быть показано оперативное лечение.
В. П. Сметник, доктор медицинских наук, профессор
НЦАГиП, Москва